
産科トピックスと妊孕性・キャリアの話 〜皇居ラン&ブレスト思考メモ〜
これは、大学病院勤務の産婦人科医師である丸ちゃんと、スタートアップのBizDev助産師の筒井が、12月の夜に皇居周りをランしながら話したことを書き留めたものです。
現場で多くの分娩に立ち会う産婦人科医師の視点からみた産科トピックスとワーキングペアレンツのキャリア&エンパワーメントに日々向き合う私の視点からみた出産&キャリアの話、これらについて2者の視点をクロスさせながら綴ります。
1. 「不妊治療の保険適用が43歳未満」ということへの産科的懸念
産科医師、助産師視点では少し複雑だよねっていう話です。夫婦にとって選択できる期間のリミットが長くなるという点ではポジティブでもある。でも、キャリア構築観点では「30代でビジネス上の" 何者かである自分 "を構築しないといけないのではないか?」という社会暗黙的なプレッシャーのために出産を後伸ばしにしてしまう、そもそもその議題自体を仕事漬けの日々の中で夫婦間でほぼ話したことがなかった、そんな方々に私自身も助産師時代に多く出会ってきました。夫婦2人のキャリアの築き方は一通りではないし、いつ生むのがいいか?ということに社会的な正解はないですが、産科的には懸念もあって複雑な気持ちになります。
女性の年齢が上がるにつれ、卵子の質は変わり、出産率の低下に繋がることが日本産科婦人科学会が公表するデータ(※図1)からも読み取れます。
(男性側の要因については語られることが少ないですが、男性も年齢が上がると、異常な精子の形態が増加し、正常な受精と胚の卵割が減少するという論文データがあります ※図2)
【不妊治療による出産率】
● 32歳:22.0%(ここから年齢が上がるにつれて、出産率は下降)
● 35歳:19.0%(35歳以降から「出産率 < 流産率」 )
● 40歳:9.8%
● 41歳:7.3%
● 42歳:5.2%
● 43歳:3.6%
● 44歳:2.2%
【不妊治療による流産率】
● 30歳:15.6%(ここから年齢が上がるにつれて、流産率は上昇)
● 35歳:20.6%(35歳以降から「出産率 < 流産率」 )
● 40歳:32.9%
● 41歳:38.6%
● 42歳:44.0%
● 43歳:48.4%
● 44歳:53.1%

(出典:Summary report of ART online registry for 2019 by the Ethics Committee of the Japan Society of Obstetrics and Gynecology)

(出典:Mohamed A.et al,Fertil Steril 79; 1520-1527,2003)
これらのデータを把握した上で、パートナーとは「2人のキャリアを今後どう築いていきたいのか」「子どもを望む場合、いつ頃を意識していきたいのか」について、妊孕性という論点から話しておくことの重要性は高いと考えています。
不妊治療をはじめてみると、頻繁な通院が必要になるなど想定以上に仕事上でも調整すべき事項が増えます。不妊治療と仕事を両立できている人、そうでない人の比率が同率(40%台)というのは、受け止めておきたいデータです。
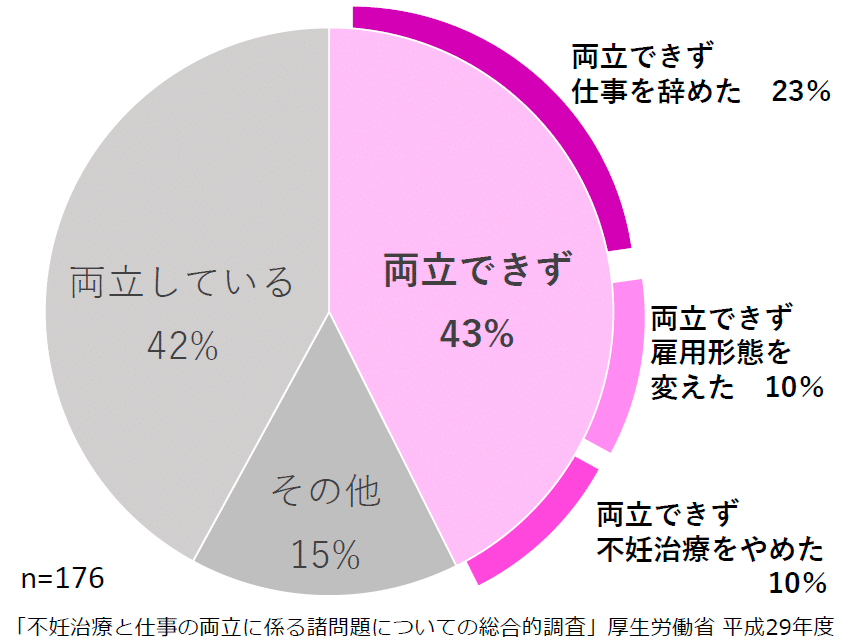
キャリア構築観点で「30代でビジネス上の" 何者かである自分 "を構築しないといけないのではないか?」と考え、社会暗黙的なプレッシャーのために出産を後伸ばしたり、そもそもその議題自体を仕事漬けの日々の中で夫婦間でほぼ話したことがなかった、という方々の中には、40代で不妊治療を始めたが妊娠できない、もしくは妊娠したとしても流産を繰り返してしまう、そして「身体・メンタル・お金、キャリア、夫婦のパートナーシップ」のどれかの要素を悪化させる、または複数要因が重なって役職からおりる、仕事をやめてしまう、自己肯定感が大幅に低下する、離婚に発展するなどにつながってしまうのです。実はこういった人に助産師時代お会いすることが多く、私自身非常にやるせなさ、無力感を感じてきました。
2022年4月、不妊治療への公的医療保険の適用がスタート。組織は何に取り組むか?
この制度の活用だけを啓蒙するのではなく、夫婦や子どもを望む個人がまず考えないといけないことは何なのか、企業には個の活性化や長期的な人材育成、パフォーマンスの最大化を図るためにもこのテーマで全社員のリテラシーを向上させていくための機会づくりは大切だなと思います。対象従業員だけが知るべきことではなく、CEO、取締役会の役員を含め全社員が知っておいていいことだと思っています。


2. HPVワクチンの話
先月11月、長らく接種勧奨がストップしていたHPVワクチンの接種勧奨を再スタートする、という大ニュースがありましたね(2021年11月12日の厚生科学審議会で、2013年以降止まっていたHPVワクチンの積極的接種勧奨差し控えを終了するとの結論が出されています)。HPVワクチンは、WHOが15歳までに90%以上の女子が接種することを目標としている、国際的に効果と安全性が確立されたワクチンなのですが、日本では子宮頸がんによる死亡者数が増え続けています。ときに「先進国で子宮頸がんが増えているのは日本だけ」とも言われています。
死亡率をみてみても、英国、ドイツ、米国が明らかに減少する中、日本は2000年以降やや増加しています。単純に日割できるものではないという前提ですが、「日本では1日に7人もの女性が子宮頸がんで亡くなっている」という計算になります。

(※出典:日本産科婦人科学会)

そして知っておいていただきたいのが、子宮頸がんへの罹患は20代後半〜40代にかけてピークの山があるということです。これはどういうことかというと、がんというものとは縁遠そうだと思われがちな若い世代が罹患しやすく、加えて日本は子宮頸がん検診受診率が低いため早期発見率が低いのです。
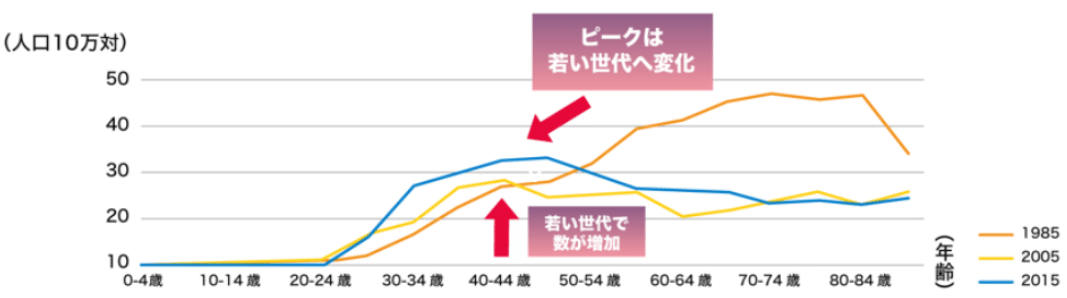
(※出典:日本産科婦人科学会)

世界保健機関(WHO)は、子宮頸がんは「予防・治療が可能」と強調し、子宮頸がんを過去の病気にすることを目標に掲げ、2030 年までにすべての国々で、ワクチン接種率が90%以上になれば、今世紀中に子宮頸がんは排除可能と提言しています。HPV ワクチンを積極的に接種しているスウェーデンでは、ワクチン接種を受けた世代の子宮頸がん発生数がおよそ 88%減少しています(4価ワクチン)。
HPV ワクチン接種プログラムの世界の状況(日本産婦人科医会HPより)
現在世界の 120 カ国以上において公費助成による HPV ワクチンの国の接種プログラムが実施されています。最近では 9 価ワクチン(図6)の安全性と有効性が確認され、世界 70 カ国以上で承認、20 カ国以上で国の接種プログラムに導入されています。9 価ワクチンにより子宮頸癌の90%前後が予防可能になると期待されており、日本では2020 年7 月に承認されました。近い将来国内で 9 価ワクチンが普及し定期接種プログラムに加わることが期待されています。

(出典:日本産婦人科医会)
厚生労働省は、HPVワクチンに関するリーフレットの内容を変更中であり、自治体からリーフレットの個別送付を行うことも進行中です。
HPVワクチンについては、「みんパピ!〜みんなで知ろうHPVプロジェクト〜」の下記ページ内にわかりやすく説明されていますので、読んでみてください。
3. 特定妊婦が増えている話
そもそも特定妊婦とは、なんでしょうか?
【 特定妊婦とは 】
出産後の子どもの養育について出産前において支援を行うことが特に必要と認められる妊婦のこと。
妊娠中から家庭環境におけるハイリスク要因を特定できる妊婦であり、
具体的には、
◆不安定な就労等収入基盤が安定しない場合
◆家族構成が複雑、親の知的・精神的障害などで育児困難が予測される場合
等がある。このような家族は妊娠届が提出されていなかったり、妊婦健診が未受診というケースがある。
経済的困窮や予期せぬ妊娠により育児に困難を抱えるリスクがあり、出産前から支援が必要と行政に認定された特定妊婦は、虐待を防ぐ観点から2009年施行の改正児童福祉法で明記されたのですが、主に市区町村が設置し児童相談所等で構成する「要保護児童対策地域協議会」に登録されると、保健師等による家庭訪問や継続フォローの支援対象となります。
制度が始まった2009年から10年目の2018年には、特定妊婦が約7倍の7,233人に増えたことが、今年2021年に公表された厚生労働省調査でも判明しています。直近の社会事象により母親の困窮や孤立は深刻化、生後間もない赤ちゃんの虐待死事件も相次いでいます。

胎児が前夫の子どもである等、家庭事情の複雑性を伴うケースの増加
特定妊婦の中には配偶者からDVを受けた経験がある方もおられます。
気になって調べてみたところ、
DV相談件数は、2019→2020年の1年間で約 1. 6 倍増加していました。
【DV相談件数】
● 2019年度:11万 9,276件
● 2020年度:19万 0,030件

(※出典:内閣府男女共同参画局)
満20歳以下、かつ未婚の子どもを持つひとり親世帯は、140万世帯を越えていますが、ひとり親を取り巻くキャリア事情は世帯の経済事情に密接に関わってきます。それは特定妊婦の場合も然りで、保健師等の専門職による家庭訪問、継続フォローをサポートの基盤としながらも、問題の根幹でもある経済的困窮というループ脱出のためのスキル獲得の機会やキャリア構築へのリテラシーを向上させていくこと、その両輪がとても重要になると感じます。

(※出典:内閣府男女共同参画局)
4. MCM(Mental Health Care for Mother & Child)の話
(※ 日本産婦人科医会のMCMCのページより一部引用)
MCMC(Mental Health Care for Mother & Child)は、日本産婦人科医会が行っている妊産婦のメンタルヘルスを守るための活動です。直近は今までに経験したことのない社会状況の中で、妊産婦やその家族は潜在的に様々な不安やストレスを抱えています。
【妊産婦やその家族の不安・ストレス】
・産前・産後のケアが十分に受けられないことへの不安
・生活変化に伴う夫や家族との関係における問題
・就労、キャリアの問題
・経済的不安
一重にメンタルヘルスといっても様々な要因が複雑性をもって絡み合っている事が多いのですが、それを紐解き、専門性を持って対応できる人材として、産婦人科医だけでなくアドバンス助産師や保健師が活躍しています。

(※出典:日本産婦人科医会 / A. Stein. et al. Lancet. 2014:384: 1800-19)
働いているワーキングペアレンツであれば誰しも少なからず、日々色々な葛藤があり、自分、パートナー、子ども、組織メンバー、地域、社会と日々向き合いながら1日の可処分時間をどのようにデザインするか、個の時間の充実(自身のスキルアップ等)も図りたいし、育児の時間の質も大事にしたい。メンタルヘルスは、誰しもにとって重要なキーワードのひとつになると思っています。
一般の人向けにも公開されているMCMのリンク内で学びが深いコンテンツを発見したので下記に羅列します。
▼ ハーバード大学CDC(The Center on the Developing Child’s)育児支援動画
Ready4Routines: Building the Skills for Mindful Parenting(ルーチンの準備:愛情ある子育てのスキルを構築する)
InBrief: The Impact of Early Adversity on Children’s Development(幼少期の逆境が子どもの発達に及ぼす影響)
FIND: Using Science to Coach Caregivers
FIND(見つける):親を教育するための科学
5. ひとこと
産科トピックスは、社会全体のDE&I、あらゆる組織におけるワーキングペアレンツの活躍推進という点で注視していくべき話題だと思っています。
このnoteは、産婦人科医の丸ちゃんとランニングしながらブレストした内容をもとに思考をメモしたものです。ここに述べてない内容だと「先天性の重症大動脈弁狭窄症に対して国内初の胎児治療を実施された!」という話もしました。胎児治療を行った胎児は無事出生し、生後の経過も良好とのこと。救われる命が増えることほど嬉しいことはないです。
実は私、皇居ランをしたの今回が初めてだったのですが、12月の寒い日の夜に上記テーマを話しながら走るというのはなかなか息が切れました。そしてすごく熱い時間でした。
(日々のフィジカル鍛錬が足りぬぞ!と痛感いたしました・・)
気づくと朝から晩までデスクといちゃいちゃ(?)してしまう私。座りっぱなしは身体にも思考にもよくないので、筋トレだけじゃなくランニングも、意志を持ってやりたいです。そして、本テーマはインプットもアウトプットも深めてゆきます。
◆ Special Thanks:産婦人科医の丸ちゃん
