
フランク・スターリングの曲線【基本編】
ここまで、ある程度みなさんよく知っている前提で話してしまっていた「フランク・スターリングの曲線」について立ち返って説明したいと思います。
本日のポイント
・心臓は、静脈から多くの体液が帰ってくる(静脈灌流が多くなる)と、それだけ次の収縮で押し出す体液(一回拍出量)の量を増やす。
・最初は、その影響は大きいが、徐々に心拍出量の増加は「頭打ち」になる。
まずはこの図から

上図をみてください。下の曲線がみなさんの見覚えのある曲線です。右軸は[stressed volume]です。いわゆる、心臓に帰ってくる「静脈灌流」と考えてください。いつも出てくるあの図でも確認しておきましょう。

このstressed volume ≒ (心臓の)前負荷と考えます。前負荷を増やせば増やすほど、心臓は1回拍出量(SV : stroke volume)を増やします。
また、この図でもう一つ知って欲しいことがあります。「前負荷を増やせば増やすほど、その効果は頭打ちになる」ということです。
つまり、輸液をすればするほど心拍出量は増えるが、徐々にその効果はイマイチになっていくということです。
では、「負荷した割に心臓が前に押し出せなかった体液はどこにいくの?」という疑問が出てきませんか?それを示すのが、「上の曲線」です。
過剰輸液の害
循環不全(ショック)の患者さんに輸液のみで対応していると、いろんな有害事象が生じます。
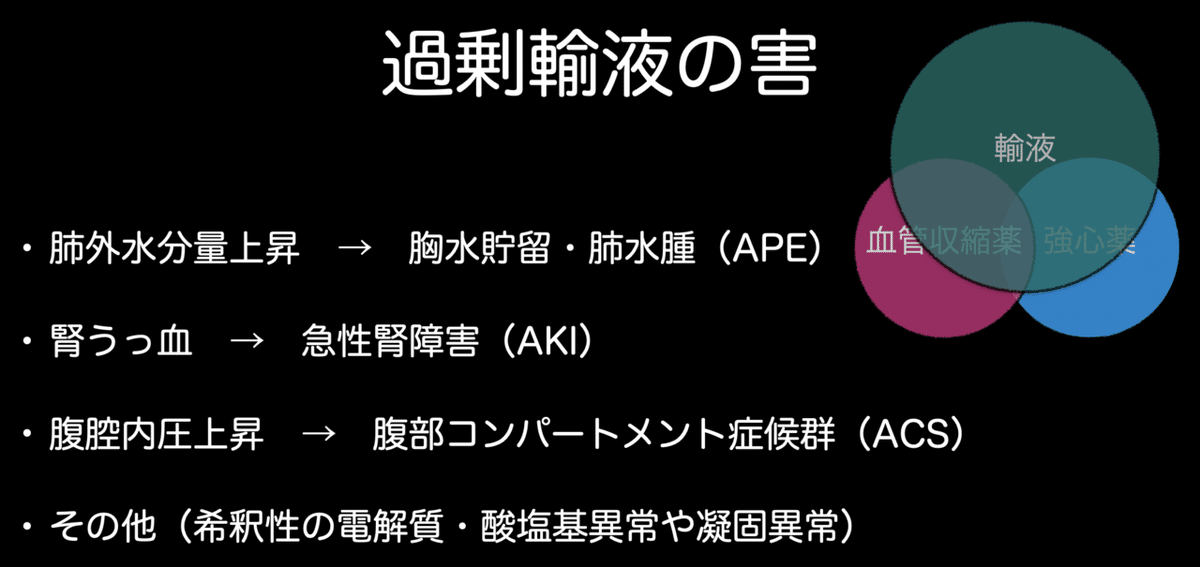
「負荷したのに、増えなかった1回拍出量」分の体液は、静脈圧を上昇させ、「肺うっ血」や「体うっ血」という形で悪さをします。それをまとめたのがこちらです。
輸液が有効なタイミングと、有害なタイミングがある
先ほどの図をもう一度出しましょう。

ピンクのエリア(stressed vokumeが少ない)では、輸液によりstressed volumeを増やすことにより1回拍出量(stroke volumeを増やす効果が大きいです。いわゆる「脱『Na』」の患者さんに、晶質液を負荷すると、1回拍出量が増えて元気になるのはこの理屈ですね。おそらく血圧も上がるでしょう。ここを輸液が有効なエリアと考えます。
逆に、グレーのエリア(すでにstressed volumeが満ちている)では、輸液によりstroke volumeはあまり増えません。その分、「うっ血」が生じます。やり過ぎると典型的にはまず「肺水腫」が起きて呼吸状態が悪くなります。ここは輸液が有害なエリアです。
輸液が有効かどうか?(=輸液反応性)
患者がいま、ピンクのエリアにいるのか、グレーのエリアにいるのか?知りたいですよね。でも、別記事で述べると思いますが、この「輸液反応性」を確認するのはなかなか難しいのです。結論からいうと、「揺さぶってみるしかない」のです。
(輸液反応性には、「静的指標」と「動的指標」という2種類があります。が、前者の「静的指標」は使える場面が極めて限定的です)
実は入れてみて、もしくは引いてみて、状態が良くなったかを細かくみるしかない
かなしい事実ですが、「あるタイミングのあるパラメータひとつ」だけで輸液が有効そうかどうかを判断することはできません。輸液というアクションをとって、それに対し患者がどうなったか?を確認しながら適宜フィードバックして、次のアクションを決める、という地道な作業こそが循環管理における「前負荷のコントロール」なのです。いかに前負荷のコントロールが難しいか、ちょっとは理解していただけたでしょうか?
だからこそ、いつもの僕の格言があるのです。この格言、気に入っています。

入れるか、引くか、どちらかに意図して「揺さぶって」みる。うまくいったらそのまま続ければ良いし、間違っていたと判断すれば、反対のアクションをとれば良い。
困るのは、「自分が入れているのか引いているのか分からなくなった」場合です。前に進めません。そうならないようにだけ、注意してください!
