
N1 Study
その人がどんな病気にかかっているかではなく、その病気にかかっている人を尋ねよ
Ask not what disease the person has, but rather what person the disease has.
William Osler
ずっと、ずっと、やろうと思っていても、手につかない。
誰にだって、そんな対象があるだろう。
僕にとってそれは、N1 Studyについて、しっかりとまとめることだった。
やりたい!、やりたいのだが、手につかない。
なんだか、それはエベレストに登るかのような、大海原をクロールで泳ぐような、そんな途方もない作業に思えて・・・。
人にとって、終わりの見えない課題、展望の見えない目標は、着手されにくいのかもしれない。
だが、この1年間、畳の目を1つずつ編むような思いで勉強し、前に進んできた。
そして、いまにも雨粒が落ちてきそうな曇天の今日、一応の形ができあがった。
それを共有するための、このnoteだ。
調べてみて痛感したのだが、この領域にはたくさんの用語と定義が存在している。
それらをある程度統制しないことには、説明の仕様がないと思われた。
そこで、このnote内では以下のように定義して話を進めていく。
N1 Study = (①Case Study / ②Single-subject research designs / ③N-of-1 Trials)
①~③の詳細な内容については、後述を読んでいただきたい。
では早速、N1 Studyについての説明を試みてみようと思う。
▶︎エビデンスレベルとN1 Studyの意義・役割 (1) 『疑問生成』『仮説生成』
一般にN1 Studyはエビデンスレベルが比較的低いことが知られている。

では、その中で僕たちはなぜN1 Studyを行うのだろうか。
それを考えるうえで、そもそも研究とは何かを振り返りたい。
勉強:学術体系にとっての既知事項を、個人が学び個人的な未知を解決する営み
研究:学術体系にとっての未知を個人が解決し、学術体系の既知領域を切り拓く営み
研究とは、例えば理学療法であれば、理学療法業界の未知を切り拓き、体系全体の武器をつくることだった。
そして、そのプロセスの多くは、1対1の医療者-患者間の関わりから始まる。
例えば、「あっ、A疾患をもつ患者さんへのBという治療、効果的そうだ!」
こうなったとき、いきなりSystematic Reviewをはじめるだろうか。
それは無理というものだ。
なぜなら、Systematic Reviewすべき、個別の研究がないから。
では、いきなりCohort研究を始めるだろうか。
それも、あまり賢いやり方とは思われない。
この臨床疑問の有効性を示す実例が全くない中では、割と労力量の大きな研究プロジェクトを動かす動機にはなりにくいだろう。
だから、まずはエビデンスレベルも低いが、労力量も小さくて済むN1-Studyで『疑問生成』『仮説生成』を行うことになる。
このスモールステップで『疑問生成』『仮説生成』の役割を果たすのがN1-Studyの大きな役割の1つだ。

✅ N1 Studyから始まった学術体系の前進例
①リンパ腫とシリコン乳房インプラントとの間の関連性
・N1-Study(Level-Ⅳ):関連性が存在する可能性があるという仮説生成
・Cohort Study(Level-Ⅱ):大規模なレトロスペクティブコホート研究が実施された
・Systematic Review(Level-Ⅰ):標準化発生率比は0.89 (95%CI 0.67-1.18)→発生率の増加なし
②エピネフリン注射と指の虚血
・N1-Study(Level-Ⅳ):エピネフリン注射は指の虚血を引き起こす可能性
・Cohort Study(Level-Ⅱ):手指へのエピネフリンの使用による合併症は認められなかった
→コホート研究の結果は、証拠レベルを高めた。これらの研究から得られた最良のエビデンスに基づき、エピネフリン注射が手指に害を及ぼすという仮説は否定された。
▶︎エビデンスレベルとN1 Studyの意義・役割 (2) 直接的に良質なエビデンスを構築する
Evidence-based medicine(EBM)の観点からすれば,ランダム化比較対照試験(randomized controlled trials:RCT)の報告と,そうした複数のRCTを含むメタアナリシスを行うSystematic reviewは,最良のエビデンスとして神聖視されてきた.
2010 年代以降、臨床研究の分野にゲームチェンジが生じつつある。
それは,1人の患者に対してランダム化・ブラインド(二重目隠し)化した複数の介入を反復する「N-of-1研究(N-of-1 trials)」という手法への注目である.
(中略)
一部のEBM指針では,N-of-1研究はsystematic reviewと同等かそれ以上で,バイアスの最も少ない研究手法とされ,最上のエビデンスレベルとして位置づけられている

このように、N-of-1 Trialsの手法を用いれば、エビデンスレベルのピラミッドを一気に駆け上がることができる。
その具体的な手法は、後述を参照いただきたい。
▶︎N1 Studyの仕方って、実は大学では習わないことが多い
さて、そのように重要な役割をもつN1 Studyではあるものの、学校で習ったことがあるだろうか?
ぼくは、少なくとも『No』だった。
もちろん、大学においても研究の授業もあり、個人的な研究も卒研として行った。
だが、卒研はあくまでも複数対象者を被験者とした研究だった。
大分古いが、このような事情をよく示す文献記載があったため以下に記す。
大学の授業では一般的に、行動科学の学生に対して、並行群間計画を用いた研究のための準備が非常によくなされている。対照的に、単一事例の方法論は「学部、大学院、ポスドクのトレーニングで教えられることはほとんどない」。その結果、単一事例実験計画を用いて研究を実施・発表している研究者(およびそのような研究のジャーナル査読者)は、必ずしも単一事例方法論について知識があるとは限らず、応用的な設定でそのような計画を用いる訓練も受けていない危険性がある。
つまり、臨床現場に出て、N1 Studyを行いたいと思っても、体系的な知識を持ち合わせておらず、溢れんばかりのモチベーションを持ち合わせた一部の異常者だけが、論文化までの道を歩む、という状況に近いと考えている。
とくに、身近にメンターとなりえる人、すなわち日常的にN1 Studyや研究といった学術的な活動を行っているActive Researcherがいない場合には、独学で前に進んでいける可能性は、非常に小さいのではないか。
そこで、このnoteではN1 Studyの概要を述べるに留まらず、具体的な手法や推奨ガイドライン・チェックリストまで文献情報をしっかりと紐付けたうえで示すことで、N1 Studyを進めるうえでのハブ・幹になることを目指す。
このnoteから、各論文に行き、知りたいことの詳細を把握する。
そして、N1 Studyについての理解をある程度独学でこなすことを可能とし、研究計画が立てられる、位のところには至りたいと思っている。
▶︎N1 Studyの3種類:症例報告、症例研究、N-of-1 Trialsの概要
<症例報告(Case Study)>
・Non-Single-Case Experimental Design(SCED)
・事前に計画されない(後ろ向き)
・記述的研究の一形態であり、現象の説明パターンを特定し、将来の研究のための仮説を生み出そうとするもの
<症例研究(Single-subject research designs)>
・SCED
・事前に計画されたシングルケース実験計画(前向き)
・独立変数と従属変数の因果関係を調査する準実験的アプローチ
・少なくとも1回の前処置(ベースライン)と介入期を通して、観察可能で臨床的に関連性のある対象行動を繰り返し測定することを特徴とする。
<N-of-1 Trials>
・SCED
・事前に計画されたシングルケース実験計画(前向き)
・1 人の患者に対し、ランダム化・ブラインド(二重目隠し)化した複数の介入を反復する
・一部のEBM指針では,N-of-1研究はsystematic reviewと同等かそれ以上で,バイアスの最も少ない研究手法とされ,最上のエビデンスレベルとして位置づけられている

📕Margolis et al. (2019): https://doi.org/10.1016/j.ebr.2019.100336
📕Backman et al. (1999): https://doi.org/10.1097/00002060-199903000-00022
▶︎N1 Studyを実施する目的とデザイン選択のフロー
N1 Studyを学会発表、論文執筆する目的にはどのようなものがあるだろう。
これには、Journal of Medical Case Reports (JMCR)の投稿規定が参考になる。
JMCRはケースレポートだけを掲載する雑誌であり、査読もなかなか厳しいらしい。
そのJMCRが「投稿可能な場合」として、以下7つのN1 Study新規性をあげている。
✅ JMCRのN1 Study新規性の7種類
1. 未報告あるいは稀な有害事象
2. 通常と異なる症候・臨床症状
3. 臨床経過に新規性
4. 新規の疾患の診断・治療法
5. 二つの疾病に思いがけず関連性があった場合
6. 予想外のeventの発生
7. その疾患や有害事象の病態生理があぶり出された場合
🌍 【医学界新聞】久保田, 2022:https://www.igaku-shoin.co.jp/paper/archive/y2022/3493_02
📕松原茂樹. (2013): 399-403. >>> CiNii https://cir.nii.ac.jp/crid/1523951030661713408
N1 Studyには、とても大きく大別すると2つに分かれる。
それは、症例報告とSCEDである。
なぜここで大別の道が分かれるか。
それは、時間軸が違うから。
症例報告は、主に後方視的である。
すなわち、すでに終わっている臨床について報告をまとめる。
一方、SCEDは前向きで、研究計画を立てるところから始めて、予め組まれた計画に沿って実施される研究である。
すなわち、まず時間軸から眺めて「後方視的」にN1 Studyをやろうと思った場合には、デザイン選択は症例報告になる。
そして、先ほどの「N1 Study新規性の7種類」をもう一度眺めてみよう。
どうだろうか。
時間軸とセットにして考えてみよう。
1. 未報告あるいは稀な有害事象→【ほぼ後方視】
2. 通常と異なる症候・臨床症状→【後方視】
3. 臨床経過に新規性→【後方視】
4. 新規の疾患の診断・治療法→【後方視】or【前向き】
5. 二つの疾病に思いがけず関連性があった場合→【後方視】
6. 予想外のeventの発生→【後方視】
7. その疾患や有害事象の病態生理があぶり出された場合→【後方視】
すなわち、目的から考えると(4) 新規の疾患の診断・治療法以外は、ほぼ後方視的N1 Studyとなる。
計画的に操作を加えられるのは、評価や治療という操作のみだと思われからである。
そして、SCEDは症例研究とN-of-1 Trialsに分かれるが、その適応の詳細は後述する。
大きな2つのデザイン選択のフローを以下に示す。

✅ その他の症例報告の新規性;Rosenthal による分類
1. 新しい疾患概念の第1例
2. 疾患概念確立のための追加症例
3. 新しい検査の最初の報告
4. 既知の臨床的概念に反する事象の記述
5. 新しい治療とその結果
6. 確立されたまれな疾患
7. まれではあるが (5例以下) 予期できる経過・予後の疾患概念
8. 頻度の低い疾患 (10~15例がすでに報告されている)
9. 非常によく記述された教育的価値をもつ症例
▶︎症例報告(Case Study)について
勉強した限りにおいて、症例報告自体には定型的な方法はあまりないと思われる。
ここでは、症例報告の特徴を再掲するに留まる、今後追記していくかもしれない。
(良い資料をご存知の方がいましたら、是非コメント欄にて教えてください🙇)
・Non-Single-Case Experimental Design(SCED)
・事前に計画されない(後ろ向き)
・記述的研究の一形態であり、現象の説明パターンを特定し、将来の研究のための仮説を生み出そうとするもの
▶︎SCEDについて
●SCEDの基本的な特徴
シングルケースデザインのグラフでは、すべての点が一人、もしくは一個体の動物から得られたデータを表している。
横軸はデータの繰り返し回数、つまりセッションの繰り返し回数を表している。
このような繰り返しの途中で、治療Aと治療Bのように、条件を入れ替えることが独立変数の操作となっている。
それに伴う測定値の上昇や下降を調べれば実験操作の効果を検討できる。
この例からわかるように、シングルケースデザインの基本的特徴は、同じ個体でデータの測定を反復することである。
また、研究上で関心のある条件(治療B)以外に、ベースラインとなる条件(治療A)を設定するのも特徴の1つである。
さらに、原則として、治療AとBの間で異なる要因は1つだけ(この場合治療法のみ)にするのも、実験法として持つべき特徴である。

●SCEDの利点
個人特異的な “研究” ができる:研究者が関心をもっている個人や個体の行動変容を直接調べられることである。つまり、群間比較法のように個人間の平均的な振舞いについて調べるのではなく、目の前にいる一個人や一個体の度物の行動が条件によってどう変わるかを調べられる(📕石井, 2015 >>> doi.)。
通常の症例報告に比べて高い科学性を持つ:1つのケースが辿った経過を単に記録するケーススタディとは異なり、SCEDでは実験として条件を組織的に操作することによって、独立変数の効果を明確にする。SCEDの検出力は、患者の数ではなく、反復測定の数によってもたらされる。被験者の数は少なくても、より集中的かつ包括的に研究することで、介入媒介効果のひらめきや研究対象者についてのより良い知識を得ることができる(📕Normand, 2017 >>> doi.)。
群間比較研究のリスクを回避できる:信頼できる結論を出すには1~3人の被験者で十分であるため、SCEDは被験者募集の問題による影響を受けにくい。グループ研究において被験者の数が十分でないために起こりがちな2型過誤のリスクも低くなる(📕Button, 2013 >>> doi.)。
データによるフィードバックを受けながら介入条件を調節できる:通常の群間比較法では、複数の条件を設定して、それぞれについて多くの実験参加者を集めてから、基本的には各条件について同時並行して測定を行うため、データを見てから条件を調節する余裕はない。それに対して、シングルケースデザインでは、その変動や安定の様子を見ながら、導入する条件を決めることができる(📕石井, 2015 >>> doi.)。

●SCEDのデザインの種類にはどのようなものがあるか?
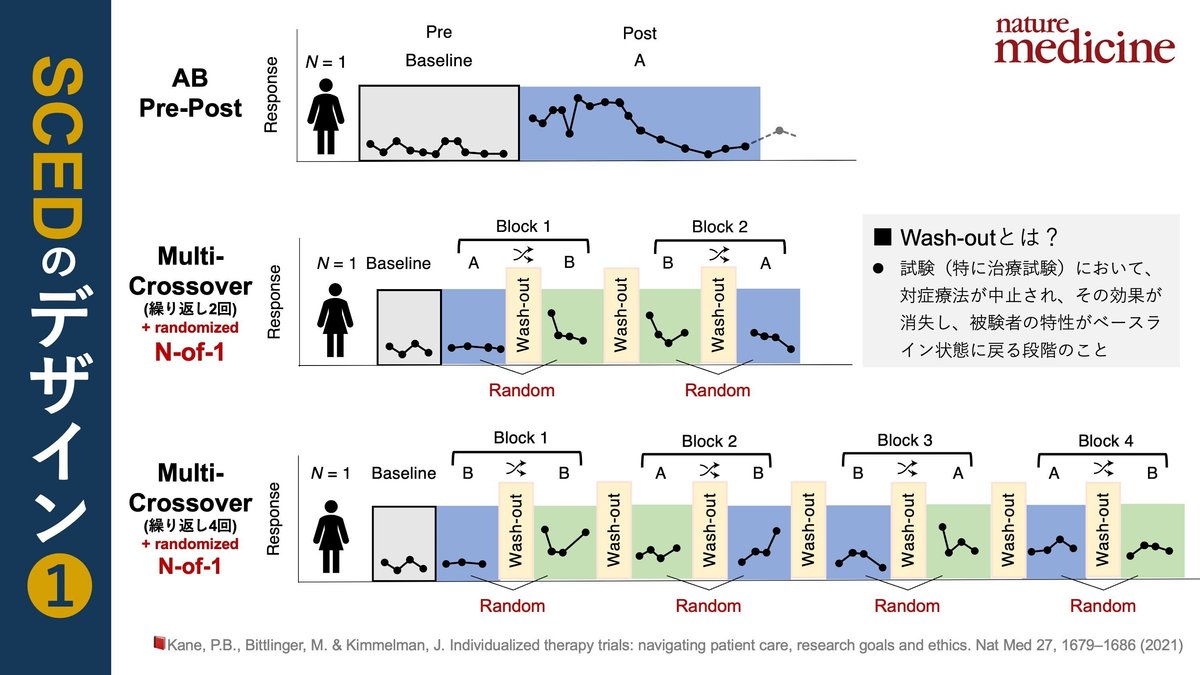
AB(pre-post)デザイン:治療前と治療後の患者の健康状態を単純に比較するpre-post試験と呼ばれるもの。
二相A-B(Bi phasic A-B)デザイン:治療前(A)と治療後(B)の患者の健康状態を比較するpre-post試験の一種だが、AとBの間に従属変数の測定 “-” が含まれるもの。「逆転のない相変化」とも呼ばれる(📕Shadish, 2011 >>> doi.)。
導入/離脱(ABA/ABAB)デザイン/反復デザイン:試験される介入に即時効果、短いウォッシュアウト、オン/オフ効果があることを要求するもの。
マルチクロスオーバー試験:ある介入が個々の患者にとって有用であるかどうかを判断するために、一定期間の治療ブロックを設定し、治療薬と比較薬の間でクロスオーバーさせながら、一連の治療を行うものである。

●二相A-BデザインはSCEDとは呼べない?
AとB相の間に従属変数の測定が行われるという点で、「事前-事後」研究とは異なる。
一方、内部妥当性が弱いため、準実験的デザインとみなされる。

✅ ウォッシュアウトとは?
・試験(特に治療試験)において、対症療法が中止され、その効果が消失し、被験者の特性がベースライン状態に戻る段階のこと
N-of-1 trial:Guyattらは、N of 1 trialという用語を、導入・離脱デザイン、すなわち、複数のクロスオーバー、患者と治療者の盲検化、無作為化を伴うABABデザイン、もしくはマルチクロスオーバー試験に限ることを提案している(📕Guyatt, 1990 >>> doi.)。なお、筆者の考えでは、例えば薬剤においては同様の形状で違った薬剤、治療者と患者への盲検化、無作為化はできるが、リハビリテーション分野においては、A期とB期で違った治療をするわけなので、治療者に対する盲検化、無作為化はできたとしても、患者には盲検化できずN-of-1 trialの適応はかなり難しいのではないかと考えている。
●どの単事例実験計画(SCED)デザインを選ぶか
<SCED全般の適応;群間比較,コホートではなく, SCEDを選ぶ場合>
□ 日常臨床において、ある特定の患者に対する現在の介入の有効性を評価し、臨床的な印象ではなく、エビデンスに基づいて最善の治療を提供する
□ 臨床リハビリテーションの場で(研究チームの外で)、1人または数人の患者を対象に研究を行う
□ 新規の介入、または既知の介入を非典型的な症例、または介入が元々設計された他の状態/タイプの患者に適用/修正することを試験する
□ 介入パッケージのどの部分が効果的であるかを調査する
□ グループ研究に十分な患者数が確保できないような、稀な疾患や珍しい介入対象への取り組み
□ グループ研究のために患者から均質なサンプルを得ることが不可能な場合
□ 時間的制約(例えば、修士課程での研究など、8ヶ月以内に研究を完了する必要がある)または資金が限られているため、グループの募集を行うことができない。
📕Graham et al. Archives of physical medicine and rehabilitation 93.8 (2012): S111-S116. >>> doi. https://doi.org/10.1016/j.apmr.2011.12.017
<SCEDの中でも、どのSCEDデザインを選ぶか?>

●SCEDにおける内的妥当性:なぜ反復が必要か?
<研究における4つの妥当性>
1. 統計的結論の妥当性:独立変数と従属変数の共変関係の確かさ
2. 内的妥当性:実験外の要因ではなく実験操作が従属変数の変化を生み出したといえる確かさ
3. 因果関係に関する構成概念妥当性:実験者が想定している理由によって従属変数が変化したといえる確かさ
4. 外的妥当性:実験の結論が当の実験以外の物事にも当てはまるといえる確かさ
SCEDにおいて特に重要になる(2)内的妥当性について説明していく。
<SCEDにおける内的妥当性への対処>
・内的妥当性とは、実験外の要因ではなく実験操作が従属変数の変化を生み出したといえる確かさのこと
・例えば、測定時期の1→2、その時期に介入を行っていたとして、それが介入によって得られた効果だと言えるだろうか?
・確かに、介入による効果かもしれないが、それは自然回復かもしれないし、同時期に起きたその他の出来事の影響かもしれない。

✅ 内的妥当性への脅威:一覧とSCEDにおける内的妥当性への対処(繰り返しが必要な理由)

📕Iwamoto, T., & Kawamata, K. (1990)

①ベースラインでデータの安定を確認することで、測定の繰り返しによってデータが変化しないこと、装置を信頼できること、そして統計的回帰によってデータが変化しないことが保証される。
②その後で処遇(介入)を導入してデータに変化が起きることを確認することになるが、この段階では実験操作を行なった効果によってデータが変化したのか、それとも処遇の導入と同時期に履歴や成熟の要因が影響したことによってデータが変化したのかを区別できない。つまり、反転デザインのA−Bの段階だけでは実験と言えず、準実験に留まってしまう。
③介入条件の後にベースラインに反転して、データが介入以前の水準に戻れば、介入時に見られたデータの変化は履歴や成熟の影響によるものではなかった可能性が高くなる。そして、介入条件をもう1度導入した時に、前回の導入時と同様にデータが変化すれば、それは介入の効果によるものだと考えられる。
●反復測定:何回反復すれば十分といえるのか?
SCEDの基準を満たすためには、介入効果を実証するための少なくとも3回の試み(例:少なくとも3回の相変化ABAB)を含む必要がある。SCEDの最高水準では、SCED研究内で実験効果を少なくとも3回再現することが要求されている
ABA研究(治療効果を示すための2回の試み)は、より低い基準のSCEDとして認められている(📕Tate et al., 2013 >>> doi.; Kratochwill et al., 2013 >>> doi.; Horner et al., 2005 >>> doi.)。

●SCEDの解析方法 / 結果の解釈
解析方法、結果の解釈には大きく視覚的な解釈と統計学的な分析・解釈がある。
<視覚的な解釈>
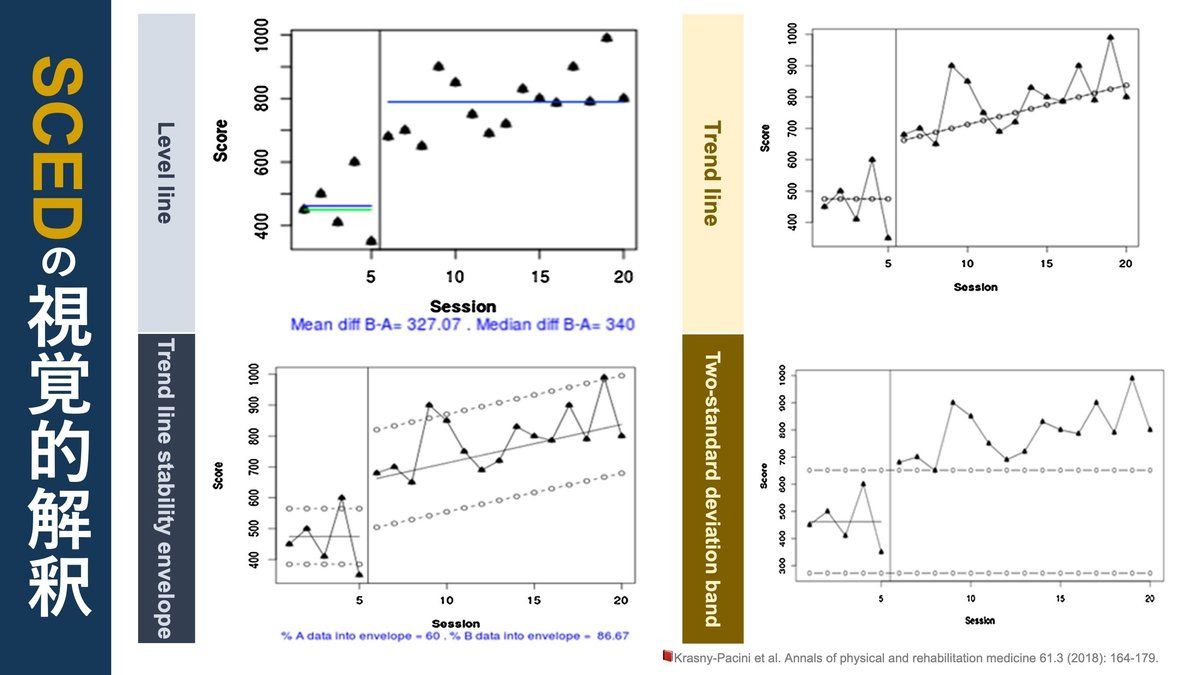
水準線 (level lines):1つのフェーズのすべてのデータポイントの中央値または平均値に対応し、フェーズ間のレベルの変化を比較することを可能にする。
傾向線 (trend lines):trendは従属変数の変化の傾向を示している。ある相の中でデータポイントが上昇または下降する傾向。
傾向線安定包絡線 (trend line stability envelope):データの80%が傾向線の包絡線に入る場合にのみ、傾向線は相内のデータを代表するとみなすことができると提唱されている。
2標準偏差帯 (two-standard deviation band):平均値と2標準偏差をグラフ上で示して介入時と非介入時との差異を示す手法。
※ 視覚的補助を計算できる無料の分析サイト:https://manolov.shinyapps.io/overlap
<統計学的な分析・解釈>
・SCEDデータを解釈するための多くの統計的手順が存在し、SCEDデータの統計的分析に関するダイナミックな研究が進行中である。
・SCEDデータを分析するためにどの統計的手法を選択するかについては、コンセンサスが得られていない(📕Krasny-Pacini et al., 2018 >>> doi.)。
▶︎最後に
目の前の患者さんを診る。
熱心に診る。
そのとき、これまでの学術体系にはなかった疑問やアイデアが滲むときがある。
そして、その疑問やアイデアが良い形で解決されたとする。
その次の瞬間に、岐路がある。
1つは、職人の道。
宮本武蔵はこの道を歩んだ。
彼の強さは神にもっとも近づいた人間というべきだが、しかし武蔵の芸には重大な欠点があった。
それは、武蔵の芸が、“後継者を生まなかった” こと。
そして、もう1つは、学問の道。
武蔵と同時代の巨人であった伊藤一刀斎は、この道を歩んだ。
彼は、一境地をひらくごとに一理を樹てた。
理があってこそ、万人が学ぶことができる。
だからこそかれの創始した一刀流は数百年後の今日におよんでもなお衰えぬどころか、大小50余流となって栄えている。
(司馬遼太郎「竜馬がゆく(2)」P90を参考)
臨床とは、ある意味、孤独な戦いだ。
(患者さんは別として)1人で考え、1人で気づき、1人で実践する。
少なくとも、臨床の治療中の、その場では1人だ。
「オレたちはチームだ。でも、走るときは1人だ」(三浦しをん「風が強く吹いている」)の言葉、それが僕の抱く臨床中の世界観に近い。
そんな1人の世界で見つけた疑問やアイデア、解決策。
それをそのまんま、1人で抱え込んで、誰に受け継がれることなく、終わっていく職人の道。
他方、「理を立てる」ことで万人が学ぶことのできるものにし、後世に大いに役立つ、学問の道。
僕はやはり、学問の道に惹かれてしまう。
そして、「理を立てる」こととは、極端にいえば論文化することだ。
論文化され、誰もがアクセス可能な状態になること。
更に、その論文が再現可能性の高い報告になっていること。
言うは易し・・・、それこそが難しいことなのだ。
自分の見出した、アイデアや治療法、経験を、明瞭に言語化することが、いかに難しいことか。
“産みの苦しみ” というけれど、心の底からそう思う。
だが、その苦しみを経たものだけが、理となり、後世に生かされる。
今回、臨床研究における最小単位とも呼ぶべき「N1 study」について解説を試みた。
書いてみて感じたが、この領域の可能性は大きい、大きすぎるといってもいいだろう。
まだ、執筆者自身の理解が十分ではない。自然、このnoteもまだ叩き台であって、これから漸進されてゆくことだろうと思う。
『日々の臨床を、人類の営みにする』
そのことに、少しでも役立てるnoteになっていたら、幸甚に尽きる。
⬇︎ 𝕏での投稿✨
N1 Study💡
— 理学療法士_海津陽一 Ph.D. (@copellist) May 8, 2024
🌱note:https://t.co/MyvyjHkUvv
この1年間, 少しずつ勉強してまとめてきました (Evidence+)
・N1 studyの意義・役割は?
・N1 studyの種類は?
・どうやってデザインを選ぶ?
・なぜ反復が必要?, 内的妥当性とは?
これらの疑問を解決できるnoteです!是非, ご覧ください🙇 pic.twitter.com/zQQuPwptHP
○●━━━━━━━━━━━・・・‥ ‥ ‥ ‥
臨床研究のつくり方を考え・つくり手を育てる
『僕らの臨床研究の年輪』
こちらから♪
↓↓↓

‥ ‥ ‥ ‥・・・━━━━━━━━━━━●○
#️⃣ #理学療法 #臨床研究 #研究 #リハビリテーション #エビデンス #僕らの臨床研究の年輪 #研究方法 #最近の学び
