
腰椎分離症の病態理解~リハビリまでを知る
【腰椎分離症の病態理解~リハビリまでを知る】

分離症の病態からリハビリまでを説明していきます。
エクササイズの詳しいやり方などではなく、
なぜ分離症になるのか?
どのように診断するのか?
どんな人が分離症になりやすいのか?
など分離症の全体像が知れるようにまとめました。
病態

腰椎分離症とは腰椎の椎間関節突起間部(pars)の骨性連続性が破綻した状態とされています。
発症年齢は10代の学生に多くスポーツ活動に力を入れている選手に多い。
また女性よりも男性に多く男性は人口の5~7%、女性は2~4%とされています。
分離症の病態は以下の4点からparsへ生じる疲労骨折とされています。
① 胎児・新生児には分離症が見られない
② 生下時より歩行したことのないnon-ambulatorには分離症が見られない
③ 体幹運動の多いスポーツ選手や体幹不随意運動の繰り返されるアテトーゼ型脳性麻痺患者に高い発生率を認める
④ 長管骨の疲労骨折と類似のX線経過をたどり、保存法により骨癒合が得られる症例と癒合せず偽関節になる症例がある
また、胎児の組織検査の報告を行った本山らは134例調査し1例も分離症が発見されなかったと報告した。このことから先天性の発症は否定されているとされている。
以上の理由から後天的に起こる疲労骨折だとされている。
発生メカニズム

先ほどもお話しした通りスポーツ活動に力を入れている選手に多く見られ、
スポーツでは野球、サッカー、バレーボールなどに多く見られます。
そしてこれらの競技の共通点として体幹の伸展、回旋動作が必要ということです。
体幹の伸展、回旋が加わることによりparsへの軽微な負荷が繰り返し伝わり分離症を引き起こすのです。
その為、分離症の選手は伸展、回旋は痛みがあることが多いですが、
屈曲や側屈などは比較的痛みがないことが多いです。
さらに有限要素解析により運動中のparsへ生じる応力解析を行った研究があります。
こちらの研究では屈曲や側屈に比べ伸展、回旋の時にparsへの応力が高いことが分かります。

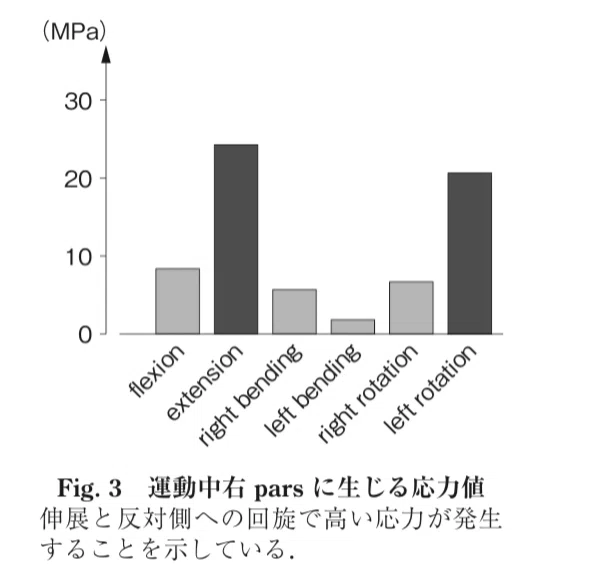
そして、parsへの負荷は回旋方向とは反対側の応力が上昇することが分かっています。

右回旋をした際の応力分布
右よりも左parsへの応力が高いことが分かる
つまり、右回旋をしたとき左parsへ高い応力が生じることになります。
野球選手はワインドアップ期~後期コッキングにかけて、
バレーボール選手はアタック時のテイクバック~アクセラレーションにかけて
左parsへの高い応力が生じることになります。
これらの情報から
「腰椎の伸展や回旋が過剰になり動きすぎることによって分離症を引き起こす」
ということが分かると思います。
なぜ、腰椎が過剰に動かなければいけないのかについては後程説明していきます。
診断方法

腰椎分離症を確認するには、
・臨床所見
・X線所見
・MRI
・CT
などで確認します。
・臨床所見
臨床所見でのポイントは、運動中の瞬間的腰痛、好発年齢、スポーツ活動の有無、腰椎伸展時痛、性別など、この辺りを問診の時に確認します。
またこのほかにも棘突起の圧痛やSLRなどを行います。
・X線所見
早期では分離像が認められないことが一般的です。
逆に分離像が認められる場合は進行している場合か偽関節となっている可能性が高いです。
X線で分離が認められる場合斜位像による「テリアの首輪」という犬の首のところに骨折線が見える所見が典型的です。

・MRI
確定診断はMRI所見による。
MRIでは分離の早期例を診断することができます。
T1強調画像で関節突起間部に低信号があり、
T2強調画像で高信号変化が見られれば新鮮分離(初期分離)であり分離部の骨癒合が可能です。
・CT
椎弓が分離しているか否かを診断するにはCTが最も良いとされています。
しかし、早期のものかある程度時間が経っているものかを診断するのは難しい。
このように分離症を診断する方法は沢山あります。
症例によって一番いい方法を選択することが必要と言えます。
病期分類

分離症は、
初期
進行期
終末期
の3段階に分けられます。こちらの3段階はCTで病期判断されます。
それぞれの癒合率も確認することができます。

初期では94%の癒合が期待でき3か月ほどの期間を要します。
進行期ではCT+MRIで椎弓の状態を確認します。
MRIでの椎弓根の浮腫が確認できる場合は64%の癒合が期待できます。
椎弓根の浮腫が確認できない場合はグッと下がり27%まで落ち込みます。
発生からかなり時間が経過するとやはり完治が難しくなってきます。
進行期では5~6か月ほど癒合まで期間を要します。
なお、初期~進行期は骨癒合を目指した治療を行うため安静にして硬性装具を着用します。
スポーツを頑張っている学生には3か月~6か月ほどスポーツを休止することは酷なことかもしれませんが、
さらに進行して癒合が期待できなくなると将来すべり症へとつながることもあるので我慢して完治することを目指します。
そして、終末期です。
終末期になると基本的に骨癒合は認められません。
この時期では疼痛を管理しながら薬物療法などでスポーツ復帰を支援していきます。
疼痛を管理しながら柔軟性の獲得や筋力強化をしていきます。スポーツ復帰の際は軟性装具を着用することも必要です。
以上のように、分離症には病期分類があり
・初期
・進行期
・終末期
の順で進行していきます。
当たり前ですが進行すればするほど症状はひどくなるので(初期~進行期は疲労骨折の痛み、終末期では滑膜炎の痛み)、
分離症は如何に早期発見・早期治療をするかが重要と言えます。
腰椎分離症に多いアライメント

スポーツをやっている人全員が分離症になるわけではありません。
なりやすい人、なりにくい人がいることも事実です。
柔軟性が低下している、筋力の低下、フォーム不良、練習量過多などなど様々あるかと思いますが、
今回はアライメントに着目して説明していきます。
吉田らは大腿直筋の柔軟性低下から骨盤が前傾し、腰椎前弯が強まることで腰椎分離症発生に影響すると報告している。
梨本らは分離症患者の腰椎前弯角度・仙骨傾斜角度を立位レントゲン側面像を用いた検討を行った。その結果、健常者よりも腰椎分離症で大きいことが言われ過度の腰椎伸展はリスク動作であると考えた。
因みに、
腰椎前弯角度=第一腰椎椎体上縁―仙骨上縁
仙骨傾斜角=仙骨上縁―水平線のなす角度
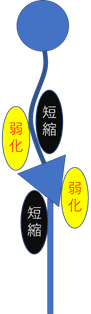
以上のことからも分かるように過度な腰椎前弯・骨盤前傾は股関節前面の短縮を発生させ腰椎へのストレス増大にも繋がりかねない。
一般的には骨盤前傾・腰椎過前弯の場合、股関節前面・脊柱伸展筋で硬くなり、
腹筋群(内・外腹斜筋、腹直筋など)・殿筋群(大、中、小殿筋)の弱化が見られます。
このような状態は腰椎の伸展ストレスや剪断ストレスを増加させます。
腰椎分離症のリハビリ

腰椎分離症のリハビリを考えていくうえでまず、
「joint by joint theory」
という言葉を知る必要があります。
Joint by joint theoryとは関節には安定性の役割がある「スタビリティ関節」と可動性の役割がある「モビリティ関節」に分けられます。さらにスタビリティ関節とモビリティ関節は交互に積み重なっている。ということを意味します。

青がモビリティ
赤がスタビリティ
このスタビリティ、モビリティはそれぞれの機能が破綻すると機能低下した部分を隣接関節で働きを補おうとします。
先ほど発生メカニズムで、【なぜ腰椎が過剰に動かなければならないのか】はこれが関係してきます。
胸椎は可動性が求められるモビリティ関節、腰椎は安定性の求められるスタビリティ関節、股関節は可動性が求められるモビリティ関節です。
腰椎分離症のアライメント、で説明したように分離症の選手は股関節の前面が硬くなり動きが制限されてしまいます。
そこで出番になるのが隣接関節である「腰椎」です。
股関節が動かない分を腰椎で代償します。
股関節が動かない、腹筋や殿筋の機能低下が起こっている、それなのに腰椎は動かさなければいけないという最悪な状態の出来上がりです。
その為!!
分離症のリハビリは可動性を獲得することを最優先します。
※もちろん分離症が見つかってすぐには安静が必須です。
胸椎や股関節の可動性を獲得して、腰椎が過剰に動く状態を解放してあげます。
そうすることで徐々に腰椎の前弯が減少していきます。
その後、腹腔内圧向上のトレーニングや競技動作に近づけたトレーニングに切り替えていきます。
まとめ
・分離症は早期発見・早期治療が重要
・姿勢評価を的確に行う
・段階的なリハビリを行う
参考文献
西良浩一:腰椎分離症spine surgeonが知っておくべきstate of the art
上池浩一:腰椎分離症症例における競技別での身体特性
吉田徹、太田憲一郎 他:腰椎分離症に対する運動療法の介入と再発例の検討
太田憲一郎、中宿伸哉、他:腰椎分離症の骨折線と股関節柔軟性低下の関連性に対する一考察
吉田徹:成長期腰椎分離症の診断と治療
梨本智史、渡辺聡、他:腰椎分離症の病期における腰椎・骨盤アライメント・股関節周囲筋の柔軟性の検討
公認アスレティックトレーナーテキスト:スポーツ外傷・障害の基礎知識
中村千秋:ファンクショナルトレーニング 機能向上と障害予防のためのパフォーマンストレーニング
森本雅俊、酒井紀典:腰椎分離症の画像診断と鑑別疾患
この記事が気に入ったらサポートをしてみませんか?
