
こんなにある!首の痛みの原因となる病気【右?左?】
「こんな命に関わる重病も振り返れば確かに最初は首の痛みだけだったという人はいらっしゃいます!」
今回はこんなにある!首の痛みの原因となる病気をお届けします。
くも膜下出血、脳梗塞、動脈解離、血管炎・・・
怖い話もありますし、シンプルな肩こりだって対策がカオスな現状です。
これをどう変えていくか、今回の内容がメインストリームになることを願って公開します!
※このnoteでは、整形外科医:歌島大輔が医学的根拠をもとに、わかりやく、かつ実践的な医療健康情報をお届けします。
ときどき出てくる「ふんぞり男」とは、その名の通り、ふんぞり返って態度がデカい患者さんです。

ふんぞり男「首の痛みって言えば、肩こりかストレートネックとかいうやつじゃないのか」
ストレートネックについてご存知なんですね。
確かに、よく聞きますよね。
でも、その何倍もいろんな病気を考えないといけないんですよ。
病名で言えば、ざっと10個以上はスラスラ出てこないといけません。
でも、それは整形外科医もしくは治療家さんに求められるレベルで、患者さんはもう少しシンプルに捉えていただければと思います。
そこで今回は、首の痛みで見逃してはいけない順に解説したいと思います。
とくに上位のものになると、命に関わったり、寿命を大きく縮めかねないことになるので、とても大事です。
一方で、首の痛みで一大事にある可能性自体はは高くありませんから、下位の内容は一大事ではないかもしれません。
ですが、原因や対策、治療についてもしっかり解説いたしますので、対策を整理していただければと思います。
それでは、見逃してはいけない首の痛みの原因・病気TOP7を解説していきます。
第7位 首の筋肉の問題

まず圧倒的に多いと推測されるのが、首の筋肉の問題です。
もっというと、首と肩甲骨を繋ぐ筋肉を含めた問題ですね。
これを別の言葉で言うと「肩こり」になるんですが、日本人が最も悩まされていると言っていい症状ですよね。
また、肩こりばりに有名な日常的な言葉になっている首の問題としてあと2つあるんですが、わかりますか?
1つ目は「寝違え」ですね。
変な姿勢で寝ていたら、朝すごく首が痛い、動かせないみたいなやつです。
もう1つが「むち打ち」です。
交通事故で有名ですよね。
これは医学的には「外傷性頚部症候群」という病名や「頚椎捻挫」という病名がつくことが多いです。
むち打ちという言葉通り、首があらぬ方向に思いっきり動かされて、骨や関節が大きく傷んでしまうようなイメージをしてください。
しかし、われわれ整形外科医の印象は違います。
レントゲンはもちろん、MRIなどの精密検査をしてもたいてい異常は指摘できません。
そして、2019年のこちらの研究(*1)によると、交通事故の衝突に伴う力学的な負担の大きさ、つまり衝撃の大きさは治療経過と関係しなかったと報告しています。

普通に考えれば、衝撃が強ければ強いほど重傷だろうって思うんですが、そうじゃなかったってことなんですね。
ですから、物理的に首がものすごく傷んでいても、むち打ちとか頚椎捻挫ではないことが多いってことは知っておいていただきたいです。
じゃあ、何なのか?っていうと、首の筋肉の問題やメンタルの問題など、複数の要因が複雑に絡み合っていると考えられているんです。
そして、こちらの2020年の研究(*2)では、外傷性頚部症候群の患者さんは不公平感を強く感じていることが示されていて、いかに不公平感を軽減できるかもポイントになるかもしれないとしています。

多くのむち打ちの患者さんは交通事故で、それも自分が悪くないというケースも少なくないので、そりゃ不公平感を感じて仕方ないんですよね。
でも、それが治療経過にマイナスに働くかもしれないとしたら、自らも少し考え方を変えておきたいですよね。
また、交通事故じゃなくても、マインド・メンタルの持っていき方として、不公平感を感じにくい状態にしておくことは治療にプラスに働く可能性がありそうです。
ということで、不公平感を調べる12の質問をお伝えします。
これは「IEQ-J 日本語版の不公平感尺度による質問」です。
ぜひ、ざっくりYES/NOで答えてみてください。

私がどれほどツラいか分かってくれる人はほとんどいない
私の人生はもう元には戻らない
私は他人の不注意のせいで苦しんでいる
こんな人生には納得がいかない
元の生活に戻りたいと望んでいる
このことは私の人生に影響していると思う
全くもって不公平だと感じる
私の症状はたいしたことがないと他人から思われているのではないかと思う
この酷い経験は他のことで埋め合わせができない
何かとても大切なモノを奪われたように感じる
私の夢はもう何も叶わないかもしれないと思う
このことが自分に身に起こったと信じられない
いかがでしたでしょうか。
この質問票でセルフチェックすることも大切なんですが、僕のオススメは「この質問票の逆を意識する。
つまり、すべてNOにできる考え方を取り入れる」考え方です。
さきほどのリストを見ながら、逆または近い考え方の例をみてみますと、
1番目は、たまにはツラさを打ち明けて一緒に悲しんでくれる人がいる、もしくは分かってくれる人はいるけど別に必要性を感じないとかも、本気でそう思えるなら良いですね。
無理しちゃダメですけど。
あと、2と5は合わせ技で、そもそも過去に戻ろうとは思ってない。
過去よりももっと良い人生を送るつもりだとか。
3番は事実、他人のせいで痛みが出ている現状はあるが一方で、それに苦しむかどうか。
それにどう対処するかは自分次第だから、その相手のことは淡々と法的に償ってもらえれば良いとか・・そんなメンタルでしょうか。
言うは易しですが、トライする価値はあると思います。
メンタルと痛みって言い換えると、脳と痛みの関係なので当然めちゃくちゃ関連あるんですね。
研究でもどんどん明らかにされてきているんですが、今回の不公平感と痛みの関係やその質問票は今後の生き方にも役立てられそうだなって個人的には思いました。
さて、むち打ちとか外傷性頚部症候群に話が集中してしまいましたが、肩こりも寝違えも多くはこの第7位、筋肉の問題であることが多いので、レントゲンもMRIもCTも画像検査で異常がないことが多いんですね。
だからと言って、検査をしないかと言えば、そんなことはありません。
特に外傷の場合は必ず行います。
可能性は低くても骨折していることだってありますからね。
この筋肉系の問題の中で一番多いのは肩こりになります。
肩こりに関する治療法はめちゃくちゃ多岐に渡っていて、カオス状態です。

僕はそのカオスから抜け出すためにも、まずシンプルに考えてみてほしいと思って、こういう動画セミナーをお渡ししています。
カンタン短時間であなたに合ったセルフケアが見つかる「医師が開発した3ステップ肩こり解消法」動画講座です。
無料ですのでぜひ見てみてください。
さて、エビデンスレベルで考えた時には、やはりガイドラインというものが頼りになるんですが、特にこの外傷性頚部症候群にはガイドラインが各国から出されています。
どの国も交通事故やその後の首の痛みは社会が抱える課題になっているのだろうと思います。
その中でもオーストラリアのガイドライン(*3)は、様々な治療を取りあげてくれていて、専門家の共通認識として薬物療法が推奨されています。

シンプルに痛み止めですね。
対症療法とバカにされがちですが、先ほどのメンタルの問題も痛みが抑えられれば、良い考え方がしやすくなるかもしれませんし、実際にエビデンスがあるわけですね。
その他に推奨されているものとして、安心感・保証、身体活動の維持、運動療法があります。
安心感・保証という意味では、我々医師の説明が重要だと言われています。
要は事実として、痛みがあるし、それで困っていることを医師がちゃんと認めること。
当たり前なんですが「レントゲンには異常ないですよ」の一言だった場合、それって痛いことすら否定された気になる人もいると思うんです。
この動画の僕の発言がそれを埋め合わせることはできないと思うんですが、あえて言わせてください。
あなたが痛いと感じていること自体を否定する言葉が
「レントゲンには異常がない」って言葉ではありません。
しかし、そう感じさせてしまったとしたら、医師の伝え方に問題がある可能性が高いです。申し訳ありません。
そして、その痛みがあることは認めつつも、でもレントゲンに異常がないとしたら、骨や関節は大丈夫だという意味での安心感も持って欲しいと思います。
逆に、手や腕のしびれや痛みなど神経の症状も疑う場合は、レントゲンで異常がなくてもMRIなどの精密検査に移行することもありますので、ご相談ください。
そして、身体活動の維持ですね。
つまり、ガイドラインが推奨するのは「過剰な安静ではない」ということです。
よくネックカラーという首のコルセットみたいなものも整形外科で出されるのですが、よくお伝えするのは、1週間以上は継続して使わないようにということです。
画像に表れるほどの損傷がないってことは、安静にしないと回復しない状態とは違うってことでもあるわけですね。
それにも関わらず安静にすると筋力は落ち、関節の可動域は低下するという可能性が出てきます。
ですから、むしろ運動療法としてのリハビリすら推奨されているということになります。
筋肉の問題だとすれば、その筋肉のコンディションを良くしていくということが根本治療になります。
そのためには適切に動かしていくことが大事になるわけですね。
具体的には痛みが増さない程度に、首の可動域を拡げる運動をするという感じです。
少しずつでも動かせる範囲が大きくなっているということが実感できるととても上手くいっていると思います。
首の動きとしては上を向く・下を向く・アゴを引く・左右に傾ける・左右に回旋するという動きが基本です。
ゆっくりと痛みが出ない範囲で継続してみましょう。
一番良いのはリハビリ通院して、指導を受けることなのでご相談ください。
この第7位が首の痛みの原因としてはおそらく圧倒的に多いので長くなってしまいましたが、全然語り尽くせませんね。
よろしければ、こちらの「医師が伝えたい肩こり治療」という再生リストもご覧ください。
あなたにフィットした動画が見つかるかもしれません。
第6位 首の骨・関節の問題

次に骨や関節の問題です。
これも一般的に起こりそうですよね。
事実、首の関節の軟骨がすり減って、骨がトゲトゲしてくるような
「変形性頚椎症」略して頚椎症って少なくないんですよね。
ご高齢の方の首のレントゲンを見ると、大抵は頚椎症だったりします。
これがポイントで、頚椎症と呼んでいいレントゲン像を示していても、実は首が痛くないっていう人、めっちゃ多いんですね。
じゃあ、なんで首のレントゲンを取るのかと言えば、手の痺れの原因とか肩の痛みの原因とかになってないかを調べるために撮ったりします。
首の痛みがなくてもですね。
そして実際、首の痛みがなくても頚椎症になっていることは全然あるってことは多くの整形外科医が経験しているというか、常識になっています。
ふんぞり男「じゃあ、頚椎症って何なんだよ、ウソか?」
いやいや、嘘じゃなくて、実際に身体の変化として事実ある現象で、じゃあ、それがどういう症状を出すかと言うと、のちに述べる神経の話もかなり絡んできます。
膝みたいに軟骨がすり減って、そこに体重がかかるんだから痛いよねというシンプルな話じゃないってことですね。
膝はほぼ全体重に近いくらいがかかりますが、首の骨には頭の重さしかかからないわけですから。
さらに混乱させてしまうと申し訳ないんですが「ストレートネック」という言葉もありますよね。
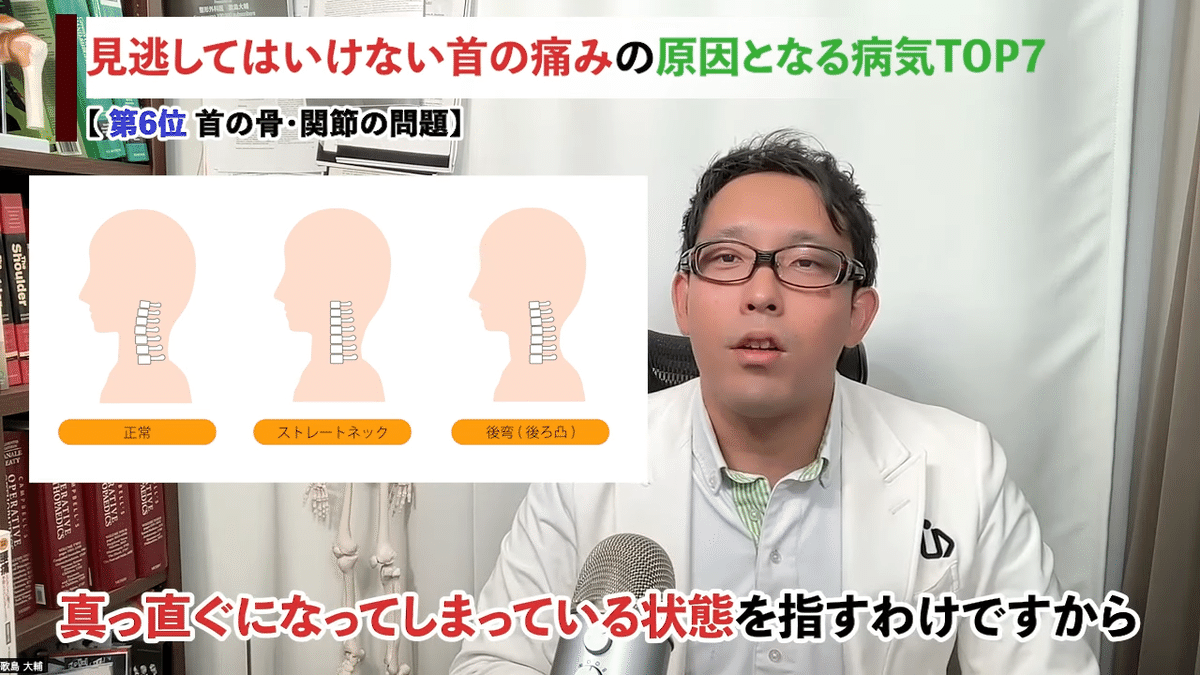
冒頭でぞり男さんが言ってましたが、これもレントゲンで首の骨の配列を横から見たときに真っ直ぐになってしまっている状態を指すわけですから、関節とか骨格の問題と言えるかもしれません。
首が痛くなくても、ストレートネックになっている人はいらっしゃるんですよね。
こちらの動画で詳しく解説しているんですが、スマホ首とかストレートネックとか、結構、安易に問題があるものとして紹介されています。
しっかりと医学的根拠を探っていくと、意外とそこまで気にする必要はないとも言えそうなんです。
と言いながら、こちらの動画ではストレートネック改善に研究結果が出ているエクササイズなども紹介しているので是非ご覧になってみてください。
私も情報発信をしながら、整形外科医として大きな研究、小さな研究と様々な学ぶ中で感じているのは、首の痛みだけなら骨や関節の問題として大きく捉えすぎない方がいいということです。
そりゃ、ご年齢を重ねれば少しは骨の変形も出てきます。
でも、それが痛みの原因かはわかりません。
そりゃスマホばっかり見ていれば、首の姿勢は良くはありません。
でも、それが痛みの原因とは限らないということを、あえてお伝えしたいんですね。
ただ、明らかに骨・関節の問題、骨格の問題が強いだろうっていうことで言うと、関節リウマチの重症な方は首の変形がとても進んでいきます。
ちょっとした頸椎症とかストレートネックとは比べものにならない変形をしてしまうこともあります。
最近はリウマチの薬が発達したため、そこまで関節変形が進むケースは大幅に減ってはいます。
通常、骨や関節の問題が進行してしまった場合には、人工関節にする手術が膝や股関節などでは多いです。
ここまで述べたとおり、その変形などが果たして痛みの原因なのかすら怪しいことが多いので、首の人工関節っていうのは現状ほぼないと思って良いです。
そういう意味では、第7位の筋肉へのアプローチや対症療法が基本になってくるかなと思います。
第5位 線維筋痛症

線維筋痛症というのは、まだまだ未解明な領域が多い病気なんですが、首に限らず全身の痛みに襲われる病気です。
ただ、首は比較的多い部位ですし、時にこれも画像検査で異常が指摘できないことが多いので「気持ちの問題」と他人に片付けられることがあります。
それが患者さん自身をさらに苦しめてしまいます。
実際、精神的なストレスや睡眠不足、疲労などが症状を悪くします。
脳や神経の関与は十分に考えられるんですが、
「気持ちの問題」という一言で片付けるのは思いっきり不適切だと思います。
線維筋痛症は女性に多く、身体の中の筋肉を含む「線維性組織」と呼ばれる部分に痛みが走ります。
特に後頭部・頸部・肩関節・胸部・腰部および大腿で痛みが出やすいとされており、どこでも痛みが出ることがある病気と言ってもいいわけですね。
この症状の出方だと、関節リウマチなどの膠原病の可能性も考えないといけませんし、疲労との関連で言えば、慢性疲労症候群などもあります。
様々な診療科にまたがるため、頼りにできる専門医が少ないとも言えます。
難しいですよね。
整形外科医でも線維筋痛症に強い医師もいれば、医師なのに「気持ちの問題」で片付けてしまうヒドい人もいます。
膠原病内科の先生がより強い専門家かなと思いますが、地域によっては専門の先生が少ない専門科でもありますよね。
これも怪しいなと思ったら、僕のオススメは膠原病内科の先生が地域にいらっしゃらないか調べてみるということですね。
もちろん、かかりつけの整形外科医や内科医にまず相談することも良いと思います。
第4位 首の神経の問題

ここからは画像検査を含めて、検査で異常が出やすい、より見逃してはいけないものになってきます。
第7位から第5位までは首の痛みが右に出ても左に出ても、はたまた両側に出ても、おかしくない原因になります。
しかし、ここからは原因によっては右にも左にも症状が出るっていうのは考えにくいものもあります。
そこら辺も説明を追加していきますので、ご自身の痛みが右にあるのか左にあるのか、両方なのかっていうのも気にしながら聞いていただけるとよいかと思います。
まず首の痛みとともに、腕や手に痛みやしびれが走っている場合に考えたいのが、この神経の問題です。
我々の診察においては、筋力だったり感覚だったり、神経の反射だったりを丁寧に調べていくことになります。
そこで異常があれば、これは単に筋肉や関節の問題じゃなくて、神経の問題なんじゃないかと考えるわけですね。
そして、首の神経の問題っていうのは、ざっくり、2つに分かれます。
それは「頚椎症性神経根症」と「頚椎症性脊髄症」です。
どちらも手術になることはあるんですが、特に重症なのは後者の「脊髄症」の方です。
脊髄というのはまさに背骨の中を通る太い神経の幹、本幹ですよね。
それに対して「神経根」というのは、その神経の本幹である脊髄から出る枝みたいなものです。
当然、幹の方が大事だということになります。
重症な頚椎症性脊髄症は略すと「頚髄症」と呼ばれます。
頸椎症も変形性頸椎症の短縮病名であり、頸椎症性脊髄症も短縮して頚髄症って、どんだけ短くしたいんだって話ですが、よく使われるのでご注意ください。
あとは脊髄症の英語病名である「ミエロパチー」もよく使われます。
この病名の成り立ちからも分かるとおり、加齢性に首の骨の軟骨がすり減ったり、骨が出っ張ってきたり、靭帯がぶ厚くなってしまった結果、脊髄神経を圧迫してしまっている状態が頚髄症です。
この状態はMRIを見ればより鮮明に脊髄の状態が分かりますが、症状として典型的なのは実は意外な症状です。
1つめは「手先の器用さが損なわれる」ということです。
これを専門的には「巧緻運動障害」と呼ぶのですが、字を書いたり、お箸を使ったり、ボタンを留めたりみたいな動作がやりにくい、できないっていうのが典型的です。
もう1つは「歩行障害」です。
歩きにくくなったり、転びやすくなったりするんですね。
特に顕著に出るのが階段の上り下りだったりするので、そこら辺もよく伺います。
これって、脊髄という神経の本幹がやられてしまって、デリケートな動作のコントロールが難しいってことなんですね。
もちろん、脊髄が思いっきりやられてしまうと「脊髄損傷」通称脊損と言って、もう手や足が動かなくなってしまいますが、そこまで行ってしまうのは基本的には大きなケガだったりします。
これに対して、軽症みたいに言いましたが、全然侮れないのが頚椎症性神経根症という脊髄から出る枝の問題です。
これは頸椎症性だけじゃなくて、椎間板ヘルニアでもよく起こります。
神経根症の神経根ですが、これは腕や手に繋がる神経の根っこです。
ですから、神経根症の典型的な症状は手や腕の痛みやしびれなんですね。
この神経根症の症状はほとんどは右か左のどちらかに限って症状が出ます。
しかし、こちらの報告(*6)では、神経根症の患者さんにおいても首や肩甲骨付近の痛みを呈することや、首や肩甲骨の痛みが腕や手の症状より先に出ることが報告されています。
この報告では、神経根症の診断で神経根の圧迫を解除する「除圧術」を受けられた患者さんの調査なんですが、70%に腕や手の症状よりも首や肩甲骨の痛みが先行していたということと、その92%が術後に痛みが改善したとされています。
そして、具体的には神経根というのも、積み木のように積み上がっている背骨1つ1つの間から出てきて、それぞれに番号が振られています。

首から出る神経根は上からC1からC8があり、特にC5からC8の神経根症で、首から肩甲骨周囲の痛みが出やすいとされていて、それぞれの頻度が高い部位が報告されています。

脊髄症にしても神経根症にしても、MRIや脊髄造影検査などの精密検査で病変が特定できることが多いですから、神経の問題を疑えば精密検査ということになるかと思います。
そして、神経が圧迫されているなら、その圧迫を取り除かないといけないというのが根本治療として考えられます。
これも神経というのは可塑性という働きや性質があります。
圧迫を受けていても、その圧迫の中でうまく症状が出ないような変化をしてくれることもあります。
ですから、特に神経根症に関しては手術を第一にするのではなく、まずは飲み薬などを中心として痛みを抑えつつ、症状が改善しないかを確認することが一般的です。
それでも厳しい、もしくは時間経過を見るのが難しいほどの症状・痛み・事情の場合に、手術を行うことになります。
一方で、頸椎症性脊髄症は神経の本幹の症状です。
手術せずに脊髄症が進行してしまうと、症状改善のチャンスを逃すことにもなりかねないので、手術するタイミングはよりシビアになってきます。
いずれの場合も脊椎の専門の整形外科医との相談をぜひしていただければと思います。
第3位 首の血管の問題

首の血管の問題としては2つ挙げたいと思います。
それは「血管炎」と「動脈解離」です。
血管炎というのは、血管の炎症なんですが、そんなに良くある病気ではありません。
でも、血管の炎症の結果、何が起こるかというと血栓ができたりするんですよ。
それが脳に飛んでしまうと脳梗塞ですから、一大事ですよね。
この血管炎として有名なのが大動脈炎症候群とか側頭動脈炎などで、これらは膠原病内科がご専門なので、首の痛みを解説してみると、膠原病内科の先生にも相談したくなりますよね。
ちなみに血管炎などは熱が出たり、皮膚に発疹が起こったりなど、全身の他の症状も出ますから、首の痛みだけのケースは少ないです。
そして、もう1つの動脈解離ですが、これが有名なのはカイロプラクティックやバキバキ整体など、首に音が鳴るような施術で起こりうる問題です。
誰でも音が鳴るっていう施術って、そもそも普通の動きじゃないわけです。
ある程度は無理がかかっているわけです。
そして、椎骨動脈という動脈解離が最も起こりやすい部位って首の骨の中を通っているんですね。

だから、無理な施術で傷みやすいという理由です。
ただ、どのくらいのリスクなのかは明らかではなくて、こちらの2016年のレビューで紹介されている研究(*5)によると、オッズ比は3〜12と低くはないです。

オッズ比とかリスク比とか、リスクの比率を計算する方法は複数あるので、できるだけ「何倍」という表現をするにしても、それがオッズ比なのかリスク比なのか、ハザード比なのかをお伝えするようにしています。
詳しくは統計学を勉強してみてください。
と、偉そうに言いながら・・僕も勉強中です。
さて、この首の動脈解離ですが、これが拡がって脳の中にいってしまえば、くも膜下出血になり得ますし、これまた血栓の原因になるので脳梗塞に繋がってしまうこともあるわけです。
ですから、首の痛みの原因がもし血管だった場合は、脳の急病になりかねない怖さがあるわけですね。
これについては、血管内科や脳外科の先生が専門になります。
第2位 がん・感染症

これは本当に見逃したくないですよね。
そして、ここまでの解説で、どれだけ意味があるんだろうと疑問を抱かせてしまっているかもしれない首のレントゲンで、このがんや感染症が見つかることがあります。
骨にできる悪性腫瘍だけでなく、その周りの組織に癌ができても、レントゲンで異常が見られることがあります。
また、感染症として膿が溜まったりしていると、首の骨周りが腫れてレントゲンでも見えたりします。
そういう部分も見て、異常がないとお伝えするんですね。
とは言え、レントゲンではわからない悪性腫瘍や感染症もありますので、その場合もやはりCTや MRIが大事です。
この悪性腫瘍や感染症かもしれないという視点で注意すべき症状を列挙すると

このような重大な病気が隠れている可能性や頻度は低いわけですが、その中でも可能性が高まってしまうのは、
もともと「がん、悪性腫瘍を抱えている、治療歴がある」ということや、
糖尿病やステロイドの長期の内服歴などで免疫力が低下している状態のため、より注意が必要です。
第1位 心臓発作

これは緊急ですよね。
心臓はやや左寄りに位置しますから、左右で言うと左の方が痛みが出やすいです。
当然ですが、心臓発作の痛みのほとんどは胸痛です。
ただ、胸も痛いけど首も痛いというケースもありますし、
心臓から出る大きな血管の問題になると左右どちらでも首の痛みとして現れることがあります。
「首の痛みがあればすべて心臓発作かも!?」なんてビクビクして、みんなで救急車を呼べば一気に医療崩壊します。
そんなことにならないのは、心臓発作で首の痛みがおこる、特に首の痛みだけが起こることはとても稀だということです。
ただ、こんな命に関わる重病も振り返れば確かに最初は首の痛みだけだった・・という人はいらっしゃいます。

なので、首の痛みはどうせ筋肉の問題だろうと決めつけずに、
その後の症状変化で首以外の症状が増えてきたり、そもそも激痛だったりすれば、病院で相談して欲しいです。
今回も長くなりましたね。
首の痛みって言っても、これだけ考えられる原因があって、正直、これでも全然すべては語れておりません。
ですから、引き続きは首の痛みに対しても僕自身が学び、情報発信を継続してまいります。
まとめスライド

第7位 首の筋肉の問題
肩こりや外傷性頚部症候群、そのガイドラインについて解説しました。
第6位 首の骨・関節の問題
レントゲンなどを見ると、ご年齢と共に様々な変化が見られますが、それが痛みの原因かの判断は難しいことをお伝えしました。
第5位 線維筋痛症
「気持ちの問題」で片付けられてしまいかねない全身の痛みの原因でした。
第4位 首の神経の問題
頚椎症性脊髄症と頸椎症性神経根症について詳しく解説しました。
第3位 首の血管の問題
ここから、命に関わってくる話になってきました。首の血管は脳に繋がりますから、とても重要です。
第2位 がん・感染症
これは当然、頻度は低いわけですが、だからこそ見つかりにくいので、注意すべきサインについてもお伝えいたしました。
第1位 心臓発作
最も緊急性がある原因としてお伝えいたしました。
本日の一言
首の痛みの原因は多岐に渡るので、今回の内容も参考にしていただき、医師とコミュニケーションを取っていただければ幸いです。
🎁動画講座「寝たきりリスク TOP10セミナー」プレゼント

人生100年時代・・・寝たきりの可能性が高まってしまう「恐怖の習慣」をまとめた「寝たきりリスクTOP10セミナー」をプレゼント中です。詳細はこちらから▼
🎁治療家さん向けプレゼント
電子書籍「レッドフラッグ100選」

危険な兆候・症状・疾患を一気に学べる▼
参考論文
(*1)Hayashi K, et al. PLos One. 2019 Factors influencing outcomes among patients with whiplash-associated disorder: A population-based study in Japan
(*2)Hayashi K, et al. PLos One. 2020 Associations between the injustice experience questionnaire and treatment term in patients with acute Whiplash-associated disorder in Japan: Comparison with Canadian data
(*3)Guidelines for the management of acute whiplash-associated disorders for health professionals, third edition 2014.
(*4)José Biller, et al. Stroke. 201 Cervical arterial dissections and association with cervical manipulative therapy: a statement for healthcare professionals from the american heart association/american stroke association
(*5)Sravisht Iyer, et al. Curr Rev Musculoskelet Med. 2016 doi: 10.1007/s12178-016-9349-4. Cervical radiculopathy
(*6)Yasuhisa Tanaka, et al. Spine (Phila Pa 1976). 2006 Cervical roots as origin of pain in the neck or scapular regions
