
【理学療法士向け】扁平足とハイアーチ
扁平足とは
よく一般では「アーチが潰れた状態を扁平足」とか言いますね。
扁平足の特徴として、
・ 踵骨外がえし
・ 距骨底屈位
・ 中足部の外転・外がえし位
これらによる、内側縦アーチの過剰な低下が扁平足の原因になります。
さらに、扁平足が強くなれば、横アーチや外側のアーチも低下してしまう事は想像ができます。
なので内側縦アーチだけではなく、アーチ全体を考える必要性があります。
足部のアーチは内側縦アーチ、外側縦アーチ、横アーチの3つのアーチによって構成されます。
アーチはそれぞれ静的なものと動的なもので形作られています。
静的安定化機構

静的安定化機構としては、靭帯がありますが、動きの制動もしつつ、アーチの支持にも関わります。
・ 外側側副靭帯(前距腓靭帯、踵腓靭帯、後距腓靭帯);足関節の内反制動
・ 内側側副靭帯(前脛距靭帯、前脛舟靭帯、脛踵靭帯、後脛距靭帯);足関節の外反制動
・ 骨間距踵靭帯;距骨の内旋制動
・ 底側踵舟靭帯(バネ靭帯);内側縦アーチの支持
・ 長足底靭帯;外側縦アーチの支持
・ 深横中足靭帯;横アーチの支持
・ 足底腱膜;足部アーチの保持に最も関与
これを見ると、
扁平足が強くなり、踵骨と舟状骨に付着する底側踵舟靭帯(バネ靭帯)がビロンビロンになってしまうと、内側縦アーチの保持ができなくなり、さらにアーチの低下につながります。
またご存知の通り、足底腱膜はアーチと関係性が強いということも忘れずに。
動的安定化機構
動的安定化機構としては、それぞれのアーチに関わる筋肉が多数存在します。
・ 内側縦アーチ;母趾外転筋、後脛骨筋、前脛骨筋、長趾屈筋、長腓骨筋、短趾屈筋、短母趾屈筋
・ 外側縦アーチ;長腓骨筋、短腓骨筋、小趾外転筋
・ 横アーチ;母趾内転筋、長腓骨筋
内側縦アーチに関与する筋はとても多いです。このことからも、内側縦アーチを変化させるのは複雑だということがわかります。
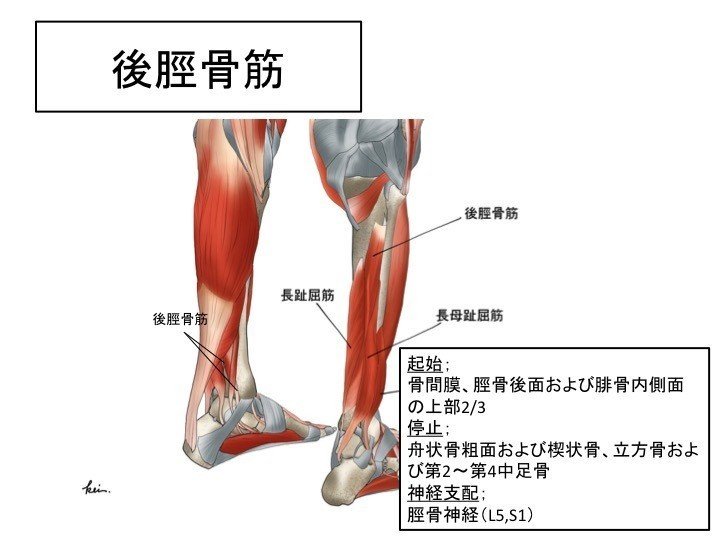
そして、扁平足に関しては後脛骨筋の影響が強いといわれ、荷重時の内側縦アーチの低下を防ぐ役割を持っています。なので、筋力低下などを起こすと扁平足になる可能性が高くなります。また、長趾屈筋や母趾外転筋など足趾運動に関わる筋もアーチ形成に関わるので、足趾の運動がしっかりできるということは大事になります。
ウィンドラス機構について

ウィンドラス機構(図の左)とは、足趾MTP関節背屈の際に、趾骨に付着する足底腱膜が緊張し、アーチが引き上げられるというメカニズムをいいます。
これは特に立脚後期における歩行などで顕著になるメカニズムです。
また、アキレス腱のパラテノンと足底腱膜は連結があるといわれていますので、下腿三頭筋の可動性や筋出力はアーチと関係があります。
扁平足の原因
後脛骨筋の機能不全(posterior tibial tendon dysfunction:PTTD)
PTTDは扁平足と関係が深いといわれており、扁平足の80%が当てはまるということなので要チェックです。
なぜ後脛骨筋の機能不全が起こるのでしょうか。
アライメント不良や外傷など様々な要因が考えられます。
また、外脛骨の存在による後脛骨筋の作用減少やばね靭帯損傷との関係、ステロイド服用との関係が挙げられています。
どちらにせよ、後脛骨筋の機能不全は距骨下関節を外がえし方向に誘導してしまい、アーチを潰すように働いてしまいますので、滑走不全の改善を行い、筋力強化も必要になります。
内側縦アーチは、後脛骨筋以外にも、様々な筋で構成されているので、足部内在筋などの筋力低下も見逃せません。
アライメント不良
足部アライメントに関しては、足関節背屈制限などからショパール関節の過剰な外がえしや外転によるアーチの低下によって起こる事があります。
下腿内旋制限が起こる事により、荷重時などにショパール関節で上記の足部アライメントのように代償してしまう事も考えられます。例えば、変形性膝関節症により下腿外旋位を取るような場合で起こったりします。
また股関節内旋位を取る事による、下行性運動連鎖による距骨下関節回内位によって起こる場合など、様々なことが影響してきます。
問診では、必ず既往歴などを聞いて、足部不安定性の可能性を確認しましょう。
扁平足の評価
単純X線画像評価(荷重位)

・ 踵骨傾斜角
側面像で踵骨下端を通る線と第1中足骨頭下縁を通る線がなす角度。扁平足では踵骨傾斜角は減少します。
・ 距骨–第1中足骨角(底背像)
底背像で、距骨長軸と第1中足骨長軸のなす角度を指します。
中足部が外転・外がえし位、前足部は代償的に内がえし位となるので、距骨–第1中足骨角は増大します。
足部アライメントの評価

後足部に関しては、Leg heel angleと踵部角を合わせて評価する事により、信用性が高まります。
内側縦アーチ高率は足趾の変形などで誤差が生じてしまうため、Navicularの二つを用いましょう!
母趾伸展テスト
ウィンドラス機構が機能しているかの評価方法になります。
安静立位で、検査者は患者の母趾MTP関節を他動的に背屈させ、その際の内側縦アーチを確認していきます。
他動背屈時にすぐ内側縦アーチが挙上すれば正常、挙上が遅延、もしくは挙上しない場合は、足底腱膜を介したウィンドラス機能が破綻している可能性があります。回内足では、遅延もしくは挙上しない割合が多くなります。
too many toes sign
後脛骨筋および腱の機能評価で用いられ、足部を後方から観察します。後脛骨筋の機能不全で後足部が外がえし、中足部が外転している場合、外側の足趾が健側と比較して多くみえます。
扁平足では後脛骨筋が重要になるため、機能不全の評価としては簡単で便利です。また、後脛骨筋の機能を評価するには、heel raiseで左右差を確認することも大事になります。通常は底屈時に内がえしが起こりますが、機能不全の場合それが起こりにくくなります。
The Foot Posture Index
この評価は、足部形態を視診、触診で正常足、回内(外がえし)足、回外(内がえし)足に分類する方法です。信頼性や妥当性が高くて、点数化する事ができるので、指標として残すことができます。
自然立位姿勢で評価をしていきます。
1. 距骨頭の触診:足関節前方で距骨頭を触診する。回内は内側で、回外は外側で触知できる。
2. 外果の上下の曲線:外果の上下の曲線を触れて、下方のカーブをみて判断。回内にすると外果の下方の曲線が強くなる。
3. 踵骨の回内外:後面から観察し、踵骨の長軸の床面に対する傾きを計測する。
4. 距舟関節の隆起:隆起が目立てば回内、目立たなければ回外位。
5. 内側縦アーチ:カーブが潰れていれば回内、挙がっているなら回外位。
6. 後足部に対する前足部の内転/外転:後方から足趾が見える数を確認。回内なら外側で、回外なら内側で多く観測ができる。
簡単に表にまとめると、こんな感じです。

各項目において、0点は正常足、2点は回内足、-2点は回外足の可能性を示唆してます。
6項目の合計点が
・ 0点から5点は正常足
・ 5点から9点は回内足
・ 10点以上は著名な回内足
・ -1点から-4点は回外足
・ -5点以上は著名な回外足
このように点数で判断していきます。
扁平足に対する可動域訓練
上記にも書きましたが、アーチ全体が潰れてくるので、様々な関節可動域に異常をきたしている場合が多いです。
足根骨も各関節のモビライゼーションを行い、アーチを獲得可能な可動性があるかを確認するとともに可動域訓練を行ないます。
また、足関節背屈の際に、外転位での背屈運動が固定化されている場合が多く見受けられるため、中間位の位置でのしっかりとした背屈運動を行えるようにする必要があります。
アライメント不良を引き起こしている原因で筋肉の緊張があれば、柔軟性や滑走性の改善を図っていきます。
運動連鎖が影響している様であれば、下腿、股関節、体幹も可動域の改善が必要になります。体幹の側屈では同側の股関節内旋を伴うため、そのまま下行性運動連鎖に繋がります。体幹などのチェックも大事になります。
扁平足に対する筋力強化
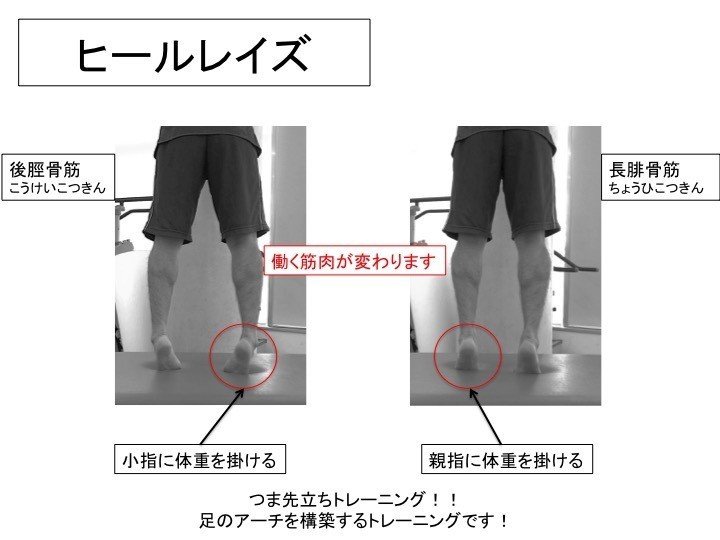
足部内在筋のトレーニングや後脛骨筋のトレーニングは必須です。
筋出力が弱い様ならば、両脚でのカーフレイズから徐々にレベルを上げていきます。ヒールレイズで小指側への荷重で行うと後脛骨筋の収縮が入りやすくなります。
体幹や股関節からの運動連鎖が関わるならば、全身的なトレーニングも効果的です。ランジ動作では足関節背屈を出せるので、扁平足があれば足部アライメントが崩れやすくなります。そうなると、股関節内旋などの動作の中でのマルアライメントがみられるかもしれません。しっかり動作を修正していきましょう!
扁平足に対するパッドによるアプローチ
これは僕の場合ですが、普段インソールを作成するのですが、その際にパッドを足の裏に貼って評価をしていきます。このパッドは、中敷に貼ってそのまま使用することも可能なので、インソールを作成しない方はこのパッドで代用することがあります。
・距骨下関節パッド
・立方骨パッド
・中足骨パッド


この3つのパッドを使用して、全体的なアーチをあげる事もできます。
パッドの素材はポロンを僕は使用しています!
扁平足の歩行は、立脚初期が長く、後期が短いので、全体的に足趾へと体重か掛かるまでがベチャッとしてます!
なので、距骨下関節パッドで回外位にする事で、立脚後期への移行を早め、中足骨パッドで、立脚後期を延長させて足趾をしっかり使わせてあげるなどなど、歩行観察をしながら、パッドを試してみてください。
また、片脚立位やランジ動作などで確認をしていってもいいと思います。
ハイアーチとは
ハイアーチはこれらの状態で表されます。
・ 足部内側縦アーチの上昇
・ 足部外側縦アーチの低下
Charcot-Marie-Tooth病などの神経筋疾患や遺伝性の要因による発生もみられますが、臨床でも、機能低下によるものが多くみられると思います。
ハイアーチになると、アーチが潰れることが少なくなるため、衝撃吸収機能が低下します。そのため、足部へのストレスが集中し、疼痛などを引き起こす原因にもなります。
まずはハイアーチの状態について詳しく解説していきます。
ハイアーチの足部内側縦アーチ上昇の発生機序
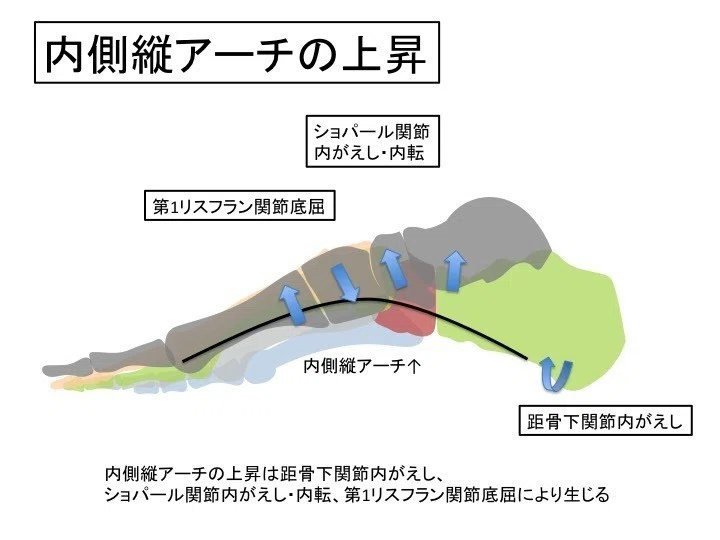
内側縦アーチの上昇は、
・ 距骨下関節内がえし
・ ショパール関節内がえし、内転
・ 第1リスフラン関節底屈
この3つの状態で起こります。
主な原因としては、内側縦アーチを構成する軟部組織の短縮や癒着、機能不全や伸張性低下が挙げられます。
内側縦アーチ上昇と関与する静的組織としては以下が挙げられます。
・ 三角靭帯;距骨下関節の外がえし制動
・ バネ靭帯(底側踵舟靭帯);距骨下外がえし制動
特に参加靭帯やバネ靭帯の短縮や癒着が起こってしまうと、外がえしの制動ができなくなります。つまり外がえし方向にいきにくくなってしまうことになるので、内がえし位を取りやすくなり、内側縦アーチが高くなってしまいます。
次に、内側縦アーチ上昇と関与する動的組織としては以下が挙げられます。
・ 前脛骨筋;距舟関節の内がえし、内転
・ 後脛骨筋;距腿関節底屈、距骨下関節内反、距踵舟関節内反、足部剛性
・ 長趾屈筋;距骨下関節内反、距踵舟関節内反
・ 下腿三頭筋、足底腱膜;ともに連結して、内側縦アーチをあげる
見てわかる通り、内反や内がえしの様な内側縦アーチを高くする作用のある筋が構成しているため、これらの筋の柔軟性の低下は内側縦アーチの上昇を引き起こします。
また、下腿三頭筋は足底腱膜と連結している部位があるといわれ、下腿三頭筋の短縮は足底腱膜の緊張を高めて、内側縦アーチの上昇に関与しています。
下腿三頭筋の伸張性低下による背屈制限は足部の外転などを引き起こし、長腓骨筋などを優位にし、第1中足骨を底屈方向に牽引します。これも結果的に内側縦アーチの上昇になります。
静的組織と動的組織について書きましたが、臨床では圧倒的に動的組織の影響が強いと感じてます。
ハイアーチの足部外側縦アーチ低下の発生機序

外側縦アーチの低下は、
・ 距骨下関節内がえし
・ ショパール関節内がえし、主に内転
・ 外側リスフラン関節の背屈
これらによって外側縦アーチの低下は起こります。
外側縦アーチ低下と関与する静的組織としては主に以下が挙げられます。
・ 前距腓靭帯;内がえし制動
・ 踵腓靭帯;内がえし制動
・ 二分靭帯;内がえし制動
・ 背側踵立方靭帯;踵立方関節の外がえしを制動
内がえし制動をしている靭帯たちは内反捻挫などで損傷を起こしやすい靭帯です。そのため、既往などがあり靭帯を損傷していると、内がえしの制動ができなくなるのでさらに内がえし方向へ進行します。
また、屍体研究で、背側踵立方靭帯や長・短足底靭帯の切理によって、足関節の内がえし時の踵立方関節不安定性の増大する(参考文献2、3)と報告されているようです。
次に、外側縦アーチ低下と関与する主な動的組織としては以下が挙げられます。
・ 長、短腓骨筋
・ 小趾外転筋
歩行立脚中期に長・短腓骨筋の外がえしの作用は強く起こるため、筋力低下などで外側縦アーチが潰れてしまうことも考えられます。
また、小指外転筋は外側縦アーチの上昇に関与するため、小指が上手く動かせないという状態は足に対してあまりいい事ではないです。
ハイアーチの評価
評価としては、荷重位か非荷重位で行う方法がありますが、比較もできるのでどちらも大事です。ですが、荷重位で行うと状態がはっきりわかるため荷重位での評価が多いです。
単純X線画像評価(荷重位)
扁平足と同様に評価ができます。
踵骨傾斜角の増加は足部内側縦アーチの上昇を意味しています!
荷重位でのアライメント評価
ハイアーチでは、前方より自然立位を観察した際に踵骨内側の突出が観察される事があります。これを、’peek-a-boo’ heel signとよびます。この時は、距骨下関節の内がえしやショパール関節の内がえし・内転が生じている可能性が高くなります。
非荷重位でのアライメント評価
非荷重での検査は自動や他動でアライメント修正できるかどうかの確認のために用います。
また、ハイアーチが起こっている原因を探る際には足部以外の可動域を確認することも重要です。
股関節は当たり前ですが、体幹の側屈や回旋の左右差も必要に応じて確認しましょう!
この辺は扁平足と考え方が一緒です!
ハイアーチに対する可動域訓練
ハイアーチは足部関節をロック状態にしているため、各関節の可動域は必要になります。なので、他動的な距骨下関節や、踵立方関節、リスフラン関節の可動域訓練またはモビライゼーションを行います。
筋肉でいうと、足関節背屈制限はハイアーチにつながるので、背屈可動域は出してあげたいところです。
踵立方関節は立方骨が下方に下がり外側縦アーチが潰れてしまうので、挙上方向の可動性が必要になります。
外側リスフラン関節は背屈、第1リスフラン関節は底屈位を取りやすいため、それぞれ反対への可動性を確保します。
簡単に説明すると、
・ 足関節背屈
・ 距骨下関節外がえし
・ 踵立方関節の外がえし
・ 外側リスフラン関節底屈
・ 第1リスフラン関節背屈
これらの方向へ可動性改善が必要になります。
立方骨に関しては徒手的にやる方法以外でも竹踏みやタオルを丸めて立方骨の下に置いて、荷重下でエクササイズをやったりすることでも効果があります。
ハイアーチに対する筋力強化

主に長腓骨筋の筋力強化が必要になります。
セラバンドで行う方法や、ヒールレイズの際に母趾側への荷重を促して行うように指導することで強化が可能です。
ハイアーチに対するパッドによるアプローチ
パッドを貼る際に、重要となる部位としては、
・ 立方骨
・ 第1〜5列の中足骨前方部分
まず立方骨は、外側縦アーチが低下しやすいため、立方骨を挙上させるのは有効になります。
歩行観察では、おそらく左右の動揺が減少するはずです。
中足骨に関しては、長腓骨筋などの影響による第1列の底屈が起こり、ほかの足趾にも影響を及ぼすので、背屈方向、つまり横アーチを高くするようにパッドを貼る必要があります。
もし足趾が浮き指のような状態なら、間違い無いです。
ここにパッドを貼ると立脚期後期の延長が起こり、しっかり地面を踏めているように観察することができます。
さいごに
今回は足部の扁平足とハイアーチについて解説していきました。
なので、評価や治療アプローチの方法も足部アーチなどに焦点を絞ってまとめてみました。
もちろん、扁平足やハイアーチになる原因として、下腿アライメントなども関係してきます。なのでそこの評価や治療も必要な場合もあります。もしくは股関節や脊柱などが原因という可能性も十分ありえます。
局所も大事ですが、全体も大事です。
もし足部に対して介入して、結果が出ないなら、足部だけではなく、他からの影響も考えてみましょう!
参考文献
1. 福林徹:足部スポーツ障害治療の科学的基礎:NAP limited,2012
2. 片寄正樹:足部・足関節 理学療法マネジメント:メジカルビュー社,2018
3. 工藤慎太郎:運動機能障害の「なぜ?」がわかる評価戦略:医学書院,2018
4. Weindel S. et al : Subtalar instability : a biomechanical cadaver study. Arch frauma Surg, 130 (8) . 31339, 2010.
5. Crary JL, et al : The effect of plantar fascia release on strain in the spring and long plantar ligaments. Foot ankle Int. 24(3) : 245-250, 2003.
