【なぜ合併する?】糖尿病と心不全【メカニズムから考える治療法】
心不全発症率は,糖尿病患者群では12-30%とされます.
一般集団での心不全発症率が1-4%とされるので,高率です.
The association between glucose abnormalities and heart failure in the populationbased Reykjavik study. Thrainsdottir IS, et al. Diabetes Care
. 2005 Mar;28(3):612-6.
Heart failure prevalence, incidence and mortality in the elderly with diabetes. Diabetes Care. Bertoni AG, et al. 2004 Mar;27(3):699-703.
今回は,そんな糖尿病と心不全の関係性を,私の持てる知識でまとめてみたところ,色んな思いが湧いたので,共有させていただきます.
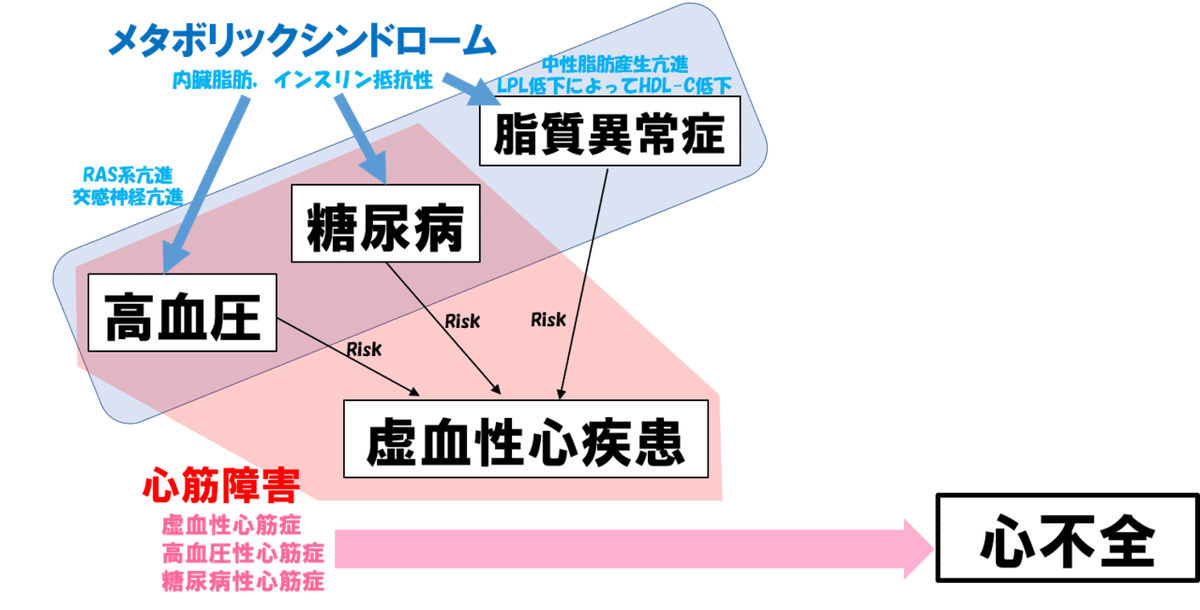
糖尿病と心不全の関係のまとめ

これでもコンパクトにまとめました.
これだけ複雑なんですけど,大事なことはまとまっているので,解説していきます.
糖尿病―高血圧ー脂質異常症の関係:メタボリックシンドロームがだいぶ悪者
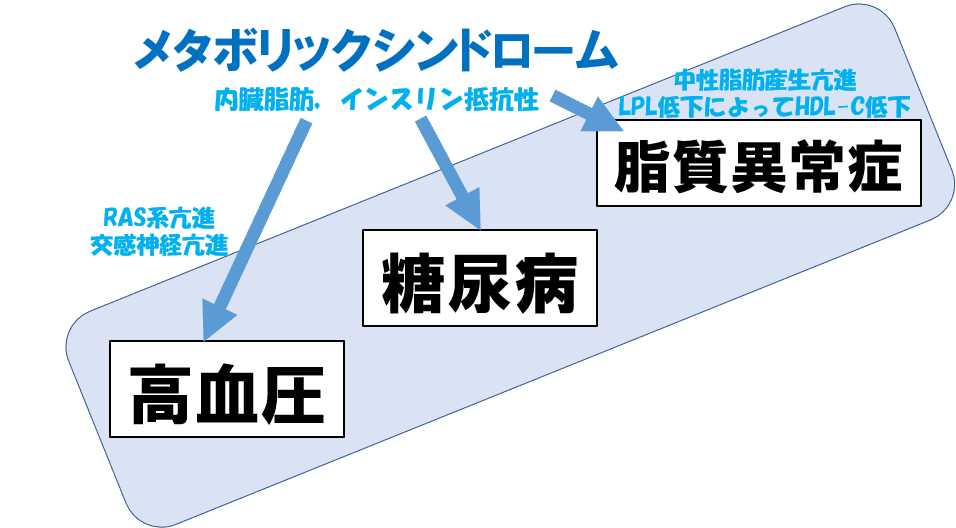
メタボといえば,一般にも言葉として広く伝わっている概念です.
メタボリックシンドロームの実態としては,内臓脂肪からのアディポサイトカインの分泌や,インスリン抵抗性が基盤となっています.
≫糖尿病と高血圧の関係性を考えた治療の解説はこちらの記事

これに喫煙を合わせると,日本循環器学会ガイドラインが規定する冠危険因子が揃い踏みです.(あとは家族歴)
≫糖尿病と虚血性心疾患の関係性はこちらの記事でまとめています
いかに,メタボリックシンドロームないし,肥満・インスリン抵抗性が,忌むべき病態かが見えてきませんか?
糖尿病と心筋障害:大きく分けて3パターン
前述した虚血性心疾患を起こすと,心筋障害を来たします.
しかし,糖尿病症例の心筋障害はそれだけの関係性ではありません.
具体的には,メタボリックシンドロームを介した高血圧の高率な合併が,高血圧性心筋症を引き起こしうること.
また,糖尿病によるインスリン抵抗性,高インスリン状態などが,(虚血や高血圧を介さず)直接的に心筋を障害する糖尿病性心筋症の概念もあります.
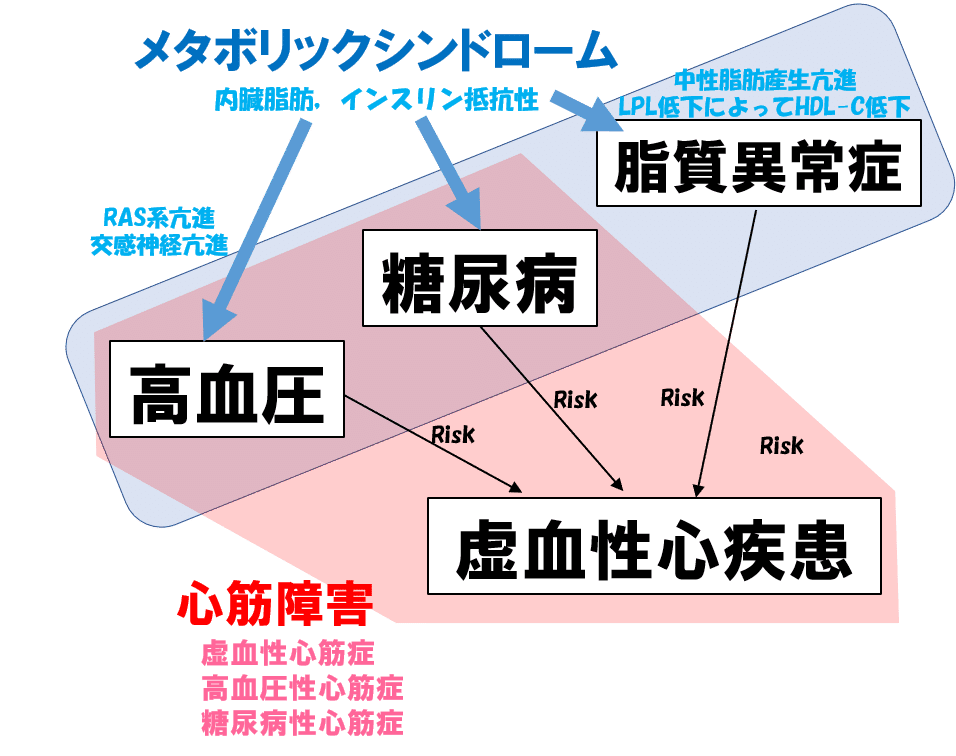
これらのことは以下の記事でまとめてありますので,気になる方はご覧になってみてください.
心筋障害があれば,心不全が発症しやすくなるのは自明です.
ゆえに,糖尿病症例の心不全は,糖尿病だけでなく,血圧やメタボリックシンドロームもどうにかしないと,心不全の一次予防.二次予防はうまくいかないと考えられますね.
糖尿病性腎臓病DKDは,心腎連関を考えるとうっとうしい
糖尿病による腎障害を糖尿病性腎臓病Diabetic kidney disease:DKDと呼びます.
最近,医療者に成りたての人でもなければ
「え?糖尿病性腎症(Diabetic Nephropathy)じゃないの?なんか違うの?」
ってなりますよね.
そちらはこちらの記事で解説してますが,平たく言うと
・糖尿病を治療(血糖コントロール)をしたら糖尿病性腎症(ないし蛋白尿)は減った
・でも,血糖下げても併発が減らない(糖尿病関連の)腎障害があるぞ?
・腎生検したら,糖尿病性腎症の病理と違うんですけど.これも治さなきゃまずくない?
という感じです.
この,糖尿病性腎症と異なる病理像の腎障害も含め,糖尿病の病態に関連した腎障害を全てひっくるめて,糖尿病性腎臓病DKDと呼びます.

このDKDは,これまで糖尿病性腎症の治療で有効とされていた高血糖の是正やRAS阻害薬だけでは抑制されず,脂質異常症や肥満,喫煙など,より多岐にわたる包括的な管理をすることで,抑制できる可能性が示されています.

「糖尿病だけ治療してても,糖尿病患者の腎臓病は抑えきれないぞ」
という呼びかけのための概念です.
腎機能が悪ければ,心不全の合併は増え,心不全を発症すると,腎機能も悪くなります.
心腎連関症候群です.
≫心腎連関についてはこの記事で解説

実際に,DKDの合併が心予後を悪くすることはデータ的にも示されているので,この関係性も断ち切りたいところです.
糖尿病の易溢水性:RAS系亢進や交感神経系亢進
糖尿病症例では,その病態背景に易溢水性が潜在します.
これには,前項で示したDKDの関与もありますが,もう一つ重要なのは,インスリン抵抗性や高インスリン血症による,交感神経活性の亢進やRAS系の亢進です.
これらは,神経体液性因子と呼ばれ,心不全悪化の要因となります.
見方を変えると,RAS系や交感神経系の亢進は,糖尿病も心不全も,どちらも悪くするんです.
■RAS系と交感神経系亢進による糖代謝の悪化
・骨格筋の血管収縮→骨格筋血流低下→インスリン感受性低下
・アドレナリン→β3受容体を介して脂肪代謝へ影響
病態をまとめる
以上
・メタボリックシンドロームによる同時多発的テロな動脈硬化疾患
・多機序による逃れがたい心筋障害
・これまた多機序によるDKD,および心腎連関
・根本的に悪さをする神経体液性因子による心不全の増悪
などをまとめると最初に出した図になります.

この図から考える,糖尿病症例の心不全治療
➀血糖だけ管理してもダメ
まず,注目してほしいのは,血糖コントロールで是正される部分.

まさかのこれだけです.
いや,具体的には,インスリン抵抗性を改善させたり,減量をさせることで血糖を下げた場合は,多角的な効果を望めますが,「血糖コントロールだけ」と明確に相関が示されているのは,3大合併症(神経症,眼症,腎症)の予防だけなので...
➁インスリン抵抗性や減量(ダイエット)は意識すべき
この図を見るとわかるように,メタボリックシンドロームないしインスリン抵抗性はとても悪さをしています.
肥満患者の減量は強く勧めるべきですし,可能ならメトホルミンを選択していくべきでしょう.
メトホルミンに関しては,エビデンスもそう言っていますから.
実際に,心不全合併糖尿病治療の推奨とエビデンスにおいて,「食事や運動などの一般的な生活習慣改善」はⅠAの推奨となっています.
たかが生活習慣の改善といえど,上の図を見ると侮れないと思いませんか?
ひとつ注意として,「インスリン抵抗性といったらピオグリタゾン(アクトス®)だろ!」と思った方.
良い発想ですけど,答えはNoです.
アクトス®などのチアゾリジン薬は,尿細管でナトリウム吸収を亢進することがわかっており,約10%の症例で体液貯留を伴う浮腫が起こるとされます.
この副作用から,心不全では使用禁忌の薬剤となっており,先ほども言及した心不全合併糖尿病治療の推奨とエビデンスにおいて,チアゾリジン薬はⅢAで使用してはならない推奨となっています.
注意です.
■もっと細かく言うと...
チアゾリジン薬は,ステージC以上の症候性心不全で禁忌.ステージABに関しては,使用を制限するエビデンスは乏しいが,使用は慎重にすべき,となっています.
➂兎にも角にもRAS阻害薬だろう
血糖コントロールだけでもだめ.
降圧だけでもだめ.
という流れではあるものの,いうて,RAS阻害薬の効果は絶大であることが,図から伺えます.
高血圧の改善,糖尿病性腎症の低減,心筋障害の低減,心不全の代償期維持など,効果は多岐にわたりますから,「糖尿病×心不全にRAS阻害薬」は鉄板です.
➃包括的な治療の推奨
これまで述べてきたところでも話しましたが,「とにかく全部治療せい!」というのが,現状の糖尿病治療としての推奨です.
推奨される理由は,心血管合併症を防いだエビデンスが,(メトホルミン以外)それしかないからです.(SGLT2阻害薬は後述)
この記事でも話しています.
ちなみに,あまり言及してませんけど,禁煙も超大事です.
我々,循環器内科からしたら当たり前かもしれませんけど,図でもセンターにいますからね.
喫煙は,心筋障害とDKD双方に絡み,心腎連関をうんと悪くするので要注意です.
➄最後に:SGLT2阻害薬は画期的な新薬なのか?
糖尿病×心不全,といえば,昨今はSGLT2阻害薬でしょう.
心不全合併糖尿病治療の推奨とエビデンスでも,SGLT2阻害薬(エンパグリフロジン®,カナグリフロジン®)はⅡaAの推奨です.
実際に,私も使用していますし,良い薬であることを期待しています.
利尿作用に注目がいきがちですが,降圧効果や減量効果,内臓脂肪減少効果,DKD進行抑制効果など,他にも糖尿病合併心不全を改善させる効果への期待はたくさんあります.
しかし,まだまだ未知なことも多い薬剤なので
・副作用をしっかりチェックして
・薬価が高いことも忘れずに
・今後の症例蓄積の結果にも注目しながら
使用していくのがいいかな,と思います.
適応が過剰にならないように注意していきましょう.
