
36 消化器および肝臓の症状 Gastrointestinal and Hepatic Manifestations
Dubois' Lupus Erythematosus and Related Syndromes, Tenth Edition
はじめに
・消化管(GI)症状は全身性エリテマトーデス(SLE)患者ではよくみられ、患者の約50%にみられる。 SLEの診断は、消化器症状が最初に現れる症状である場合、しばしば遅れる。
・SLEの消化器症状は通常軽度で、感染症や薬の副作用が原因であることが多い。しかし、SLE患者、特に中等度から重度の活動性の患者では、多種多様なGI症状がみられることがある。 SLEのGI関連症状は非特異的で、感染性、血栓性、治療関連、SLE以外の原因との鑑別が困難なことがある。SLE患者における消化器症状の早期発見、正しい診断、適切な治療は予後を改善するために重要である。
Myth:SLE患者の腹膜炎は症状を有することが多い
reality:Subclinical involvement of the GI tract is common; in an autopsy study 60% to 70% of SLE patients had evidence of peritonitis, with 10% of them recognized clinically.
・剖検研究ではSLE患者の60%から70%に腹膜炎の所見がみられ、そのうち10%は臨床的に認められた。 若年のSLE患者のほうが消化管病変を起こしやすい。 SLE患者272人のうち、消化管症状の有病率は小児の10%から50歳以上の患者では皆無であった。
Pearl:歯周病治療によってSLE疾患活動性の改善が期待できる
comment:poor periodontal health is associated with an increased amount of systemic inflammation in SLE, and concurrent treatment of periodontal disease with SLE treatment seems to be associated with improvements in Systemic Lupus Erythematosus Disease Activity Index (SLEDAI).
・頬粘膜と硬口蓋は潰瘍が最もよくみられる部位である。 多くは無痛性であるが、SLEでは有痛性の潰瘍も報告されている。 粘膜円板状病変も口腔内にみられ、痛みを伴うことがある。 SLEの口腔病変は扁平苔癬や他の白板症の原因との鑑別が難しいことがある。 この問題に関するエビデンスに基づいた治療ガイドラインはない。
・さらに、歯周病の健康状態の悪化は、SLEにおける全身性炎症の増加と関連しており、SLE治療と同時に歯周病を治療することは、全身性エリテマトーデス疾患活動性指数(SLEDAI)の改善と関連しているようである。
・歯周病は関節リウマチでもトピックですが、SLEでも注目されているようです。
Myth:ステロイドパルス療法は胃粘膜障害を誘発する
reality:Very-high-dose steroids de novo did not seem to induce gastric mucosal injury in their cohort of 65 patients with lupus who had endoscopies and biopsies performed before and after undergoing pulse steroid therapy.
・パルスステロイド療法を受ける前後に内視鏡検査と生検を行ったループス患者65人のコホートでは、超高用量ステロイドは胃粘膜傷害を誘発しないようであった。 潰瘍形成や出血を引き起こす真の胃血管炎はまれである。胃炎を引き起こす胃感染症は一般的ではないが、サイトメガロウイルス(CMV)胃炎は重度の免疫不全患者で起こることがある。
・ということで、ステロイド単独では例えパルスでも消化性潰瘍を増やすという明確なエビデンスはありません。消化性潰瘍診療ガイドライン2020でも明記されいています。

・NSAID潰瘍のリスクは、NSAIDにステロイドが加わると、さらに増加することは知られており、こちらは注意が必要です。下の表はKelleyからのものです。

・では、重症患者さんへのステロイドパルスのときにPPIやH2ブロッカーを絶対使用しないかというと、、、実際は使用しているケースがまあまあある気がします(個人的にも、高齢者に対して短期間などで)。
Pearl:抗リン脂質抗体を有するSLE患者の膵炎の原因として、免疫複合体や微小血栓形成による血管閉塞が関与している
comment:It is thought to involve the formation of immune complexes or microthrombi associated with antiphospholipid antibodies leading vascular occlusion.
・SLEに伴う膵炎の病因は明らかではなく、多因子性である可能性が高い。 抗リン脂質抗体による免疫複合体や微小血栓の形成が血管閉塞に関与していると考えられている。膵炎の原因は様々である。
Myth:ステロイドが膵炎を引き起こすという明確なエビデンスがある
reality:The role of corticosteroids and azathioprine in pancreatitis in SLE is controversial.
・SLEの膵炎におけるコルチコステロイドとアザチオプリンの役割については議論がある。
・51例(66%)は膵炎発症時にステロイドを、10例(13%)はアザチオプリンも服用していた。 いくつかの症例では、それぞれの著者が急性膵炎のエピソードを薬剤が引き起こしたと疑っていたが、これは証明されなかった。
・これらのデータは、ほとんどの場合、ステロイドとアザチオプリンは急性膵炎を誘発しないことを示唆している。
・先輩先生に教えてもらって、ステロイド投与している患者さんでは、アミラーゼあたりはルーチンで測定していましたが、、微妙な気がしてきました。
・一方で、以下のようなpearlもありますので、(ステロイド投与している)SLE患者でアミラーゼ測定は、あながち間違いではない気もします。
Pearl:SLEの活動性と腹痛を伴わないアミラーゼ上昇には相関がある
comment:A correlation is also present between active SLE and elevated amylase levels without abdominal pain.
・SLE患者では膵炎がなくても血清アミラーゼ値の軽度上昇が認められることがある。
・活動性のSLEと腹痛を伴わないアミラーゼ値の上昇との間にも相関がある。SLEでない患者の急性膵炎と比較して、ループス関連急性膵炎による死亡率は有意に高く、脳卒中、呼吸不全、腎不全などの合併症のリスクが高い。これらの患者の死亡率を増加させる要因には、活動性のSLE、多臓器への浸潤、ステロイドの差し控えが含まれる。 免疫抑制剤(高用量ステロイドを含む)を中止した場合の死亡率は20%より61%高いことが報告されている。
Pearl:ループス腸管血管炎(lupus mesenteric vasculiti:LMV)患者へのステロイド投与は腸管壁の菲薄化を促進し、穿孔につながる
comment:Previous or concurrent steroid administration may mask the symptoms in some of the patients and may promote thinning of the bowel wall, leading to perforation
・Juらは、LMVの有病率は、SLE患者全体の0.2〜9.7%、SLEと急性腹痛を有する患者の29〜65%であると報告している。
・ステロイドの前投与または同時投与は、一部の患者では症状を覆い隠し、腸壁の菲薄化を促進し、穿孔につながる可能性がある。 CMV と結核 は、SLE患者の腸穿孔の他の原因として、文献上ほとんど報告されていない。
・ループス腸炎患者46人のうち16人が尿道炎を伴うか伴わない膀胱炎を合併していたのに対し、非ループス腸炎患者16人のうち1人だけが膀胱炎を合併していた( P = 0.048)ことから、LMVとループス膀胱炎との間に関係がある可能性が示唆された。腸間膜血管壁に沈着した免疫複合体によって引き起こされる炎症性血管炎や血栓症が、この症候群を引き起こすようである。
・臨床像とX線所見(画像所見)が非常に示唆的であれば、生検は必ずしも必要ではない。
・生検を行った場合、その結果は一貫していない。 150例のLMVを検討したあるレビューでは、34例が生検を受けたが、そのうち9例だけが、フィブリノイド壊死、白血球破砕、微小血栓、びまん性炎症性浸潤といった古典的な血管炎所見を有していた。
・という訳でLupus腸炎、Lupus腸管血管炎の(暫定)診断は、感度の低い病理でなく身体所見+画像所見でつけることが実臨床では多いです。
Pearl:肝障害が初発症状のSLEは診断が遅れる
comment:Liver injury may be the first presenting manifestation of SLE, and in such cases diagnosis of SLE is often delayed.
・肝障害はSLEの最初の症状であることがあり、このような症例ではSLEの診断が遅れることが多い。
・肝疾患は女性よりも男性に多くみられた。SLEに肝疾患が多いにもかかわらず、一般的に肝疾患は罹患率や死亡率の主な原因とはなっていない。さらに、慢性肝疾患はSLEではまれであり(患者の4〜5%)、通常は基礎疾患以外の二次的な要因に関連している。
・ 欧州対リウマチ連盟(EULAR)とACRは最新のSLE分類基準(2019年)では肝疾患を考慮していない。
・黄疸はSLE患者の1〜4%にみられ、SLEにおける黄疸の最も多い原因は溶血性貧血とウイルス性肝炎である。
Pearl:結節性再生過形成(nodular regenerative hyperplasia:NRH)は肝硬変を有さず門脈圧亢進をきたす
comment:NRH, conversely, causes portal hypertension in the absence of cirrhosis.
・NRHは肝硬変がなくても門脈圧亢進症を引き起こす。 生検標本では、多発性結節は壁で囲まれることなく、平坦化した肝細胞の柱に囲まれており、線維束のように見える。 サンプリングエラーの可能性が大きいため、診断には楔状生検が必要である。
・臨床的根拠やCTや超音波検査のみによる従来の画像診断では見逃されやすいが、結節はT1強調画像で高信号、T2強調MRI画像で等輝度として現れることがある。
・鈴木先生に、APSがNRHのリスクとして知られていることを教えてもらいました。
・2003年の症例対照研究では、NRH患者13例中77%で抗リン脂質抗体が検出され、対照群(自己免疫性肝疾患患者28例、健常者14例)と比較して抗カルジオリピン抗体陽性率が46% vs. 14%と有意に高かったようです(Immunobiology . 2003;207(1):51-7.)。この結果は、APS関連血管病変が肝臓の微小循環障害を介してNRHを誘発する可能性を示唆していると解釈されています。
・MRIでは下のようにみえるようです。(Current Hepatology Reports (2023) 22:182–192)

・同じ論文から病理像です。

Myth:SLEの肝障害では肝硬変への進展に注意する
reality: End-stage liver disease is not common in SLE unless accompanied by other diseases such as nonalcoholic fatty liver disease, autoimmune hepatitis (AIH), or viral hepatitis.
・末期の肝疾患は、非アルコール性脂肪性肝疾患、自己免疫性肝炎(AIH)、ウイルス性肝炎などの他の疾患を伴わない限り、SLEではあまりみられない .
Pearl:抗リボソームP抗体はループス肝炎のリスクである
comment:Thus a possible link may exist between anti–ribosomal P antibody and the development of LH. There is some suggestion from research done by Koren and associates suggesting that these anti-bodies even may be pathogenic.
・大平氏らは肝疾患のあるSLE患者34人のうち16人にLHがみられ、16人中11人(68.8%)にリボソーム-P蛋白抗体が陽性であった。 従って、抗リボソームP抗体とLHの発症には関連がある可能性がある。
・Korenらの研究によると、これらの抗体は病原性である可能性さえ示唆されている。
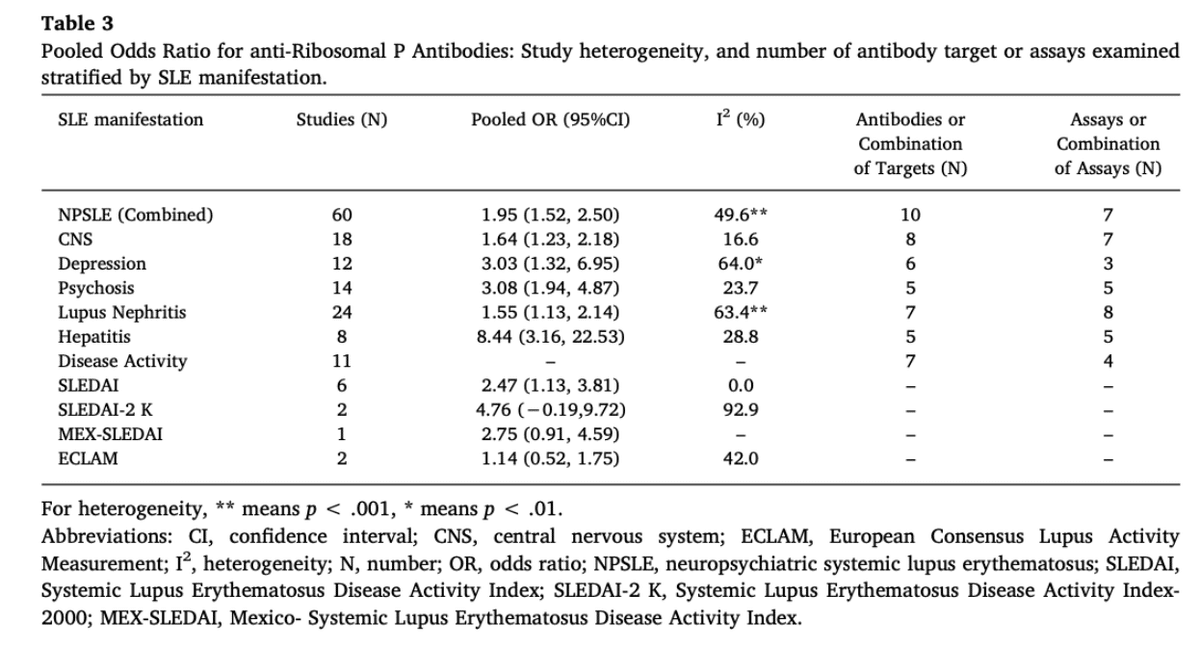
・リボソームP抗体といえば、NPSLEのイメージでしたが、systematic reviewからは、ループス腎炎のリスクも増加するし、Lupus肝炎についてはOR8.44(!)とのことです。(Autoimmunity Reviews 19 (2020) 102463)
・こちらも鈴木先生に教えてもらいましたが、抗リボソームP抗体の標的抗原(リ ボソーム P抗原)が神経芽細胞腫の培養細胞の ほかに肝細胞由来株および血管内皮細胞の表面 に存在することが明らかにされているようで、この抗体が肝炎、NPSLEのリスクになる理由の一つのようです(臨床リウマチ,21: 151~156,2009)
Myth:ルポイド肝炎(Lupoid Hepatitis)は、ループス肝炎と同義である
reality;AIH was first described by Waldenström in 1950. Subsequently, because of the recognition of association of this disease with other autoimmune manifestations and the ANA test, the term lupoid hepatitis was applied to AIH.
・AIHは1950年にWaldenströmによって初めて報告された。 その後、この疾患と他の自己免疫疾患との関連やANA検査が認識されたため、 ルポイド肝炎という用語がAIHに適用された。
・SLEとAIHには多くの重複する特徴がある。 SLEもAIHもしばしばANA陽性とガンマグロブリンの上昇を示す。
・抗Sm抗体はSLEに特異的である傾向があり、可溶性肝抗原や肝腎筋肉(LKM)抗体はAIHに特異的であるが、LHではほとんどみられない。
・前述したように、抗リボソームP抗体はLH患者ではよくみられ、AIHでは一般にみられない。 AIHにおける組織学的肝変化には、ロゼット形成、肝硬変または肝周囲線維症、界面肝炎、濃密なリンパ球浸潤、形質細胞の隆起が含まれる。 逆に、SLEでは炎症は小葉性で、リンパ球浸潤はほとんどみられない。
・chatGPTに聞いてみました。
ルポイド肝炎(Lupoid Hepatitis)とは?
ルポイド肝炎(Lupoid Hepatitis)は、現在では**自己免疫性肝炎(Autoimmune Hepatitis: AIH)**の一種と考えられています。かつてはループス(全身性エリテマトーデス, SLE)との関連が疑われたため「ルポイド肝炎」と呼ばれていましたが、現在ではほとんど使われなくなりました。
Pearl:SLE患者の慢性肝障害では、AIHの診断のために肝生検を検討すべきである
comment:For definitive diagnosis of AIH, liver biopsy should be performed in all patients with SLE and chronic enzyme abnormalities.
・Pistinerと共同研究者は、SLE患者464人のうち22人(4.7%)にAIHのエビデンスを認めた。 その有病率はSLE患者の5%から10%である。AIHの診断は、国際自己免疫性肝炎グループ(IAIHG)のスコアリングシステムと簡略化された基準の両方を使えば可能性が高いと考えられる。
・AIHの確定診断のためには、SLEで慢性肝酵素異常のあるすべての患者で肝生検を行うべきである。 これらの患者では治療に対する反応は良好であり、早期診断は進行した肝疾患を予防するために重要である。症候性の未治療AIH患者の予後は不良で、5年生存率は25%以下であるのに対し、副腎皮質ステロイドで治療した患者では80%である。
・Lupus肝炎というには、AIHの除外を肝生検で行なった方がよい、ということですね。
Pearl:PBCとSLEの合併は非常に稀である
comment:Coexistent PBC and SLE is very rare.
・PBCとSLEの共存は非常にまれである。 多くの報告では、PBCはSLE患者の2%かそれ以下である。
