先天性QT延長症候群(LQTS)における心電図タイプとアドレナリン作動性失神及び生命脅威予後
特定の失神誘因タイプ(AD関連失神と非AD関連失神)と、その後の重篤なLTEリスクとの関連性を示す報告
Younis, Arwa, J. Martijn Bos, Wojciech Zareba, Mehmet K. Aktas, Arthur A. M. Wilde, Chadi Tabaja, Christopher Bodurian, et al. “Association Between Syncope Trigger Type and Risk of Subsequent Life-T Hreatening Events in Patients With Long QT Syndrome.” JAMA Cardiology, July 12, 2023. https://doi.org/10.1001/jamacardio.2023.1951 .
Key Points
【疑問点】 先天性QT延長症候群(LQTS)患者において、失神の誘因のタイプとその後のlife-threatening events (LTEs)のリスクとの間に関連はあるか?
【所見】 2983人の患者を対象としたこのコホート研究では、LQT1型患者において、アドレナリン作動性誘発因子に関連した失神エピソードがその後のLTEのリスクと最も関連しており、次いで2型患者であった。非アドレナリン作動性誘因に関連した失神エピソードでは、LQT 2型の患者のみがその後のLTEのリスクが高かった。
【結果】 LQTS患者における誘因特異的失神は、その後のLTEのリスクの差と関連していることを示している。
要旨
【重要性】 先天性QT延長症候群(LQTS)患者において、失神はその後の生命を脅かす出来事(LTE)の最も有力な予測因子である。明確な失神の誘因が、その後のLTEリスクの差と関連しているかどうかは不明である。
【目的】 LQT1~3型(LQT1~3)患者において,アドレナリン作動性(AD)および非アドレナリン作動性(非AD)誘発性の失神イベントと,その後のLTEリスクとの関連を評価すること。
【デザイン、設定、参加者】 このレトロスペクティブコホート研究は、5つの国際的なLQTS登録(ニューヨーク州ロチェスター、ミネソタ州ロチェスターのメイヨークリニック、イスラエル、オランダ、日本)のデータを対象とした。研究対象は、単一のLQTS原因変異に起因するLQT1、LQT2、またはLQT3が遺伝的に確認された患者2938例である。患者は1979年7月から2021年7月まで登録された。
【曝露】 ADおよび非AD誘因による失神。
【主要アウトカムと測定法】 主要エンドポイントはLTEの初回発生。多変量Cox回帰を用いて、ADまたは非AD誘因失神とその後のLTEリスクとの関連を遺伝子型別に検討した。β遮断薬を使用している患者については、別の解析を行った。
【結果】 合計2938例の患者が登録された(登録時の平均[SD]年齢は29[7]歳;1645例[56%]が女性)。
LQT1患者1331例において、初回失神は365例(27%)に認められ、その多くはAD誘因で誘発された(243例[67%])。その後のLTE43回(68%)に失神が先行した。AD誘因による失神エピソードは、その後のLTEの最も高いリスクと関連していた(ハザード比[HR]、7.61;95%CI、4.18-14.20;P < 0.001)が、AD以外の誘因による失神イベントに関するリスクは統計的に有意ではなかった(HR、1.50;95%CI、0.21-4.77;P = 0.97)。
LQT2患者1106例において、初回失神は283例(26%)に発生し、ADおよび非AD誘因との関連はそれぞれ106例(37%)および177例(63%)であった。失神に先行したLTEは55例(56%)であった。AD誘発失神と非誘発失神はともに、その後のLTEリスクが3倍以上増加することと関連していた(HR、3.07;95%CI、1.66-5.67;P≦0.001、およびHR、3.45、95%CI、1.96-6.06;P≦0.001、それぞれ)。
一方、LQT3患者501例では、7例(12%)に失神エピソードが先行した。
LQT1およびLQT2の患者では、失神イベント後のβ遮断薬による治療は、その後のLTEリスクの有意な低下と関連していた。
β遮断薬による治療中のブレークスルーイベントの発生率は、選択的薬剤による治療群と非選択的薬剤による治療群で有意に高かった。
【結論と関連性】 本研究において、LQTS患者における誘因特異的失神は、その後のLTEのリスクおよびβ遮断薬治療に対する反応性の差と関連していた。
【www.DeepL.com/Translator(無料版)で翻訳しました。】

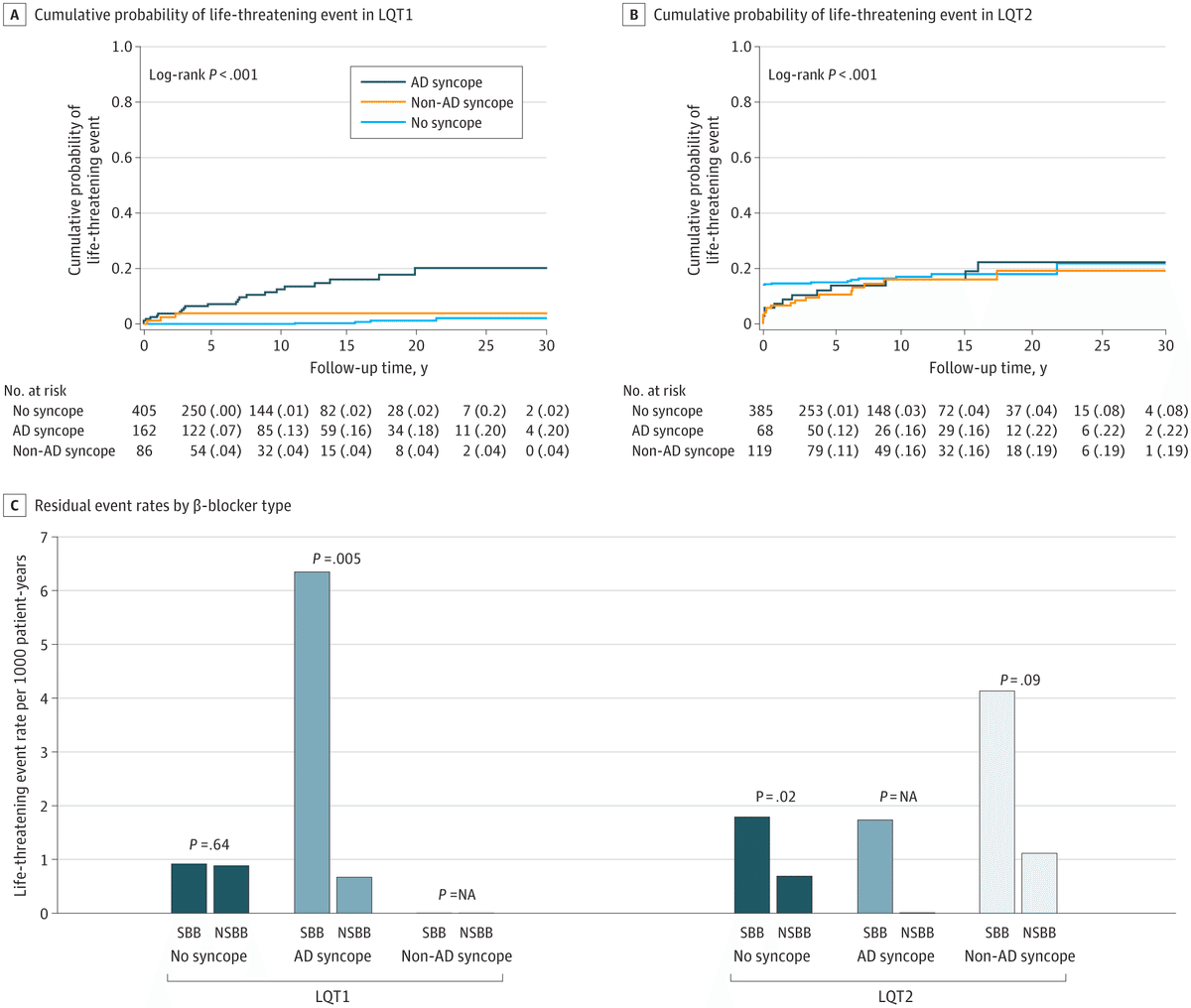
各LQT型において、β遮断薬の種類と失神の種類を考慮して時間間隔を作成した。
1人の患者が複数の時間間隔を持つこともある。
インターバルはβ遮断薬治療開始時に始まり、治療中止時、生命を脅かすイベントの発生時、または追跡終了時に終了する。
イベント発生率は、各治療間隔における失神の有無、種類、およびβ遮断薬の種類によって分類されている。P値は選択的β遮断薬と非選択的β遮断薬の比較である。
イベント発生率が0であった症例では、P値は算出されなかった。生命を脅かす心臓イベントには、中止された心停止、植え込み型除細動器ショックを終了させる適切な心室細動、またはLQT症候群に起因する心臓突然死が含まれた。アドレナリン作動性(AD)トリガーおよび非ADトリガーは、補遺1のeTable 1に記載されている。 www.DeepL.com/Translator(無料版)で翻訳しました。
序文要約
先天性QT延長症候群(LQTS)は、失神や、頻度は低いがより重篤な、心停止や心臓突然死などの生命を脅かす事象(LTE)の発症リスクの上昇を伴う遺伝性チャネル異常症である。先行研究では、最も一般的なLQTS遺伝子型(LQT1~3型)のそれぞれにおいて、LQTSに関連する心事象はいくつかの遺伝子型特異的誘因と関連していることが示されている。LQT1では、ほとんどの心イベントが運動またはアドレナリン(AD)活性と関連することが示され、LQT2では、心イベントは覚醒トリガーと関連することが多いことが示され、LQT3では、ほとんどのイベントが安静時または睡眠時に発生することが示された。しかし、私たちの知る限り、特定の失神誘因タイプ(AD関連失神と非AD関連失神)と、その後の重篤なLTEリスクとの関連に関するデータはない。
失神の誘因(ADと非AD)が異なれば、遺伝子型やβ遮断薬治療への反応性によって、その後のLTEとの関連に差が生じるという仮説を立てた。
この仮説を検証するため、世界5ヵ所のLQTS登録施設に登録された、遺伝学的にLQT1、LQT2、LQT3であることが確認された2938例の患者を対象に、誘因特異的失神イベントとその後のLTEリスクとの関連を検討した。
Translated with DeepL
QT延長症候群
QT 延長症候群(別名:QT 延長症候群)には、QT 延長 1-12 型、Romano-Ward 症候群、Jervell-Lange-Nielsen 症候群など、複数の異なるバリエーションがある。QT間隔が延長すると、心臓突然死の原因となる多形性心室頻拍(Torsades de Pointes)のリスクが高まる。
Long QT 1: 心電図は広い範囲のT波を示す。このグループの不整脈の大部分は運動中に起こる。β遮断薬は有効な治療法であり、失神や心停止が起こらない限りICDは必要ない。心臓突然死のリスクは、β遮断薬治療中のこの群では1年で1%である。
Long QT 2: 心電図は低振幅のT波を示し、しばしばノッチを伴う。不整脈は安静時/睡眠時、特に突然の覚醒や聴覚刺激で起こりやすい。β遮断薬はある程度有効である。この群ではβ遮断薬治療中の心臓突然死のリスクは1年で7%である。
Long QT 3: :心電図では、比較的幅の狭いT波と延長したST区間がしばしばみられ、ピークを示すことがある。これは低カルシウム血症がQT間隔を延長させる場合の所見でもある。β遮断薬は無効である。不整脈は安静時にもQT延長2と同様に起こる。β遮断薬治療中の1年間の心臓突然死リスクは14%である。
治療にはβ遮断薬と植え込み型除細動器(ICD)の植え込みがある。
Translated with DeepL

Discussion要約 written with ChatGPT4
このコホート研究は、LQTS患者における心臓または不整脈性失神のトリガー特異的なリスク評価の重要性に関連するいくつかの重要な示唆を提供しています。その要約は次の通りです:
トリガータイプと後続のLTE(生命を脅かすイベント)のリスクとの間には、遺伝子型による関連性があることが示されました。特に、LQT1ではAD(運動による)失神が発生した後にLTEのリスクが最も高く、LQT2では、ADと非AD失神イベントの両方が後続のLTEのリスクを同様に増加させました。しかし、LQT3の患者では、ほとんどのLTEが患者の初期イベントとして発生しました。
適切なβブロッカー療法の選択が重要であり、βブロッカー療法は重要な治療オプションであることが示されました。
LQT1の患者では、最も多くの失神がADトリガー、特に激しい運動活動と関連していることが示されました。AD失神は後続のLTEのリスクを10倍以上に増加させました。
LQT2の患者では、最も一般的なトリガーは覚醒であり、我々の研究では、ほとんどの失神イベントが休息中に発生しました。休息中の失神は一般的であり、後続のLTEのリスクと関連していました。
LQT3の患者では、ほとんどのLTEが失神イベントに先行されることはなく、失神がよりまれに発生するにも関わらず、後続のLTEのリスク因子として依然として考慮すべきであることが示されました。
