手術について
眠れない、食べれない、事故翌日 のつづきです。
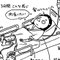
真横に折れた足の骨
1回目の手術前後の脛骨・腓骨のレントゲン。まーすごい折れ方をした。
この真横に近い折れ方が入院期間を長引かせることになる。斜めとか螺旋状に折れた方が早く骨がくっつくそうだ。割れた陶器をボンドでくっ付ける時と同じ要領で、接地面積が多い方が骨もくっつきやすい。私の場合は骨癒合がとても遅いそうだ。
手術前、手術後。

私は髄内釘固定術という手術をした。比較的大きな骨を折った人に用いられる手術だ。
骨の中に金属棒を挿入する?
簡単に言うと、骨がくっつくのに時間がかからない軽度の骨折は、外側だけ固定するギブスで済む。重度の人は骨がくっつくまで数ヶ月かかるため、筋肉を落とさない為にも、中を開いて骨の中に棒入れて固定しちゃいましょう!という事。それで、骨が完全にくっついたら面倒ですが、また手術で開いて、棒抜きましょう!という事。
よく友人に「ギブスとかじゃないんだね。」と言われるが、ギブスはすぐ治るタイプの怪我人というわけだ。
金属棒のプレートは、骨の真ん中に入っている。骨には髄腔(ずいくう)と呼ばれる空洞部があり、そこに入れ、ネジで固定させている。髄内釘固定術の手術中は、電動ドリルの音が手術室に鳴り響く、工事現場のような感じらしい。
どうやって金属の棒を身体の中へ入れるのかというと、単純にメスで入り口を作り、金属プレートを入れる。私は三箇所を切った後がある。

(写真は2020/1/15 の状態)
ちなみに成長期の子供は、骨の育成を促す髄内に異物を入れられないため、髄内釘固定術は出来ないらしい。
折れた骨が皮膚を破る開放骨折
今回最大に面倒だったのは、開放骨折だった事。開放というのは名前の通り、折れた骨が皮膚を破って外に出たというエグい骨折である。

普通なら身体の外に出ることのない骨が空気にさらされる開放骨折は、感染症が最大のリスクである。もし感染が残っている場合、骨がくっつかない。最悪の場合は細菌が血液中に侵入し、臓器の機能不全が現れ、死亡する(敗血症)可能性もある。
なので、この合計4回もした手術では、毎回骨と傷口を洗浄・消毒してたらしい。バイ菌も取れるが、骨の結合組織も一緒に取り去ってしまうらしく、仕方ないが、骨癒合はそれで遅れるそう。
皮膚のない穴が二つ
そして外傷がまた大変だった。脛骨・腓骨がそれぞれ外に出たので、傷は二つ。

傷というか皮膚が無く「穴」が二つできたような状態だった。最初は太ももから皮膚移植をするって話もあったが、最終的に皮膚をひっぱって縫えたらしく、移植しないで済んだ。
軟部組織と呼ばれる筋肉・血管のダメージも大きかった。筋肉って全部繋がっているので、いろんな足の動作ができなくなり、事故後は足が物みたいに動かなくなっていた。
大腿骨頸部の骨折
今回の事故では、なんと大腿骨も折れていた。
大腿骨骨折は、高齢者に最も多い骨折で、高齢者なら人工関節に切り替える手術をするそう。しかし人工関節は30年くらいしか保たないのと、私がまだ若いという判断でピン固定の手術になった。
太ももの横を切って、大腿骨にドリルで穴を開け空洞を作り、チタンプレートが入ってる。(2020年1月7日のレントゲン)

これから骨折日記の後半に書くが、後遺症に悩む事になる。
リハビリテーション病院で、まだ荷重をかけてはいけない時期に、膝下の骨だけを守るPTB免荷装具をつけて歩いた事が原因で大腿骨は萎縮。(リハビリ病院の医師の判断ミス)
大腿骨変形治癒骨折になったのだ。骨が萎縮した事で入っていた金属ピンも外側に飛び出てしまい、周りの筋肉(大腿筋膜張筋)に擦れて激痛。
さらに、数ヶ月経っても骨癒合がなく、再入院・再手術まですることになる。これは後々に書きます。
次回へ続く。