
腱炎ではなく腱症!
腱に痛みが生じても、実際には組織学的に炎症所見に乏しいことがほとんどである。また、組織は変性が中心となっているために、近年では腱炎、付着部炎とは言わずに腱症、付着部症と言い換えることになっている。
アキレス腱症とアキレス腱付着部症の病態の違いを考える!
これまで、アキレス腱障害はアキレス腱周囲におこる全ての障害を指すことが多く、様々な病態が混同されてきた。
近年では、病態の違いから踵骨の付着部から2㎝を境界として、近位部をアキレス腱症、遠位部をアキレス腱付着部症に分類している。そして、アキレス腱付着部症では、さらに狭義のアキレス腱付着部症と踵骨後部滑液包炎の2つの病態がある。

このようにアキレス腱周囲におこる障害でも3つの異なる病態が存在するため、それぞれに対する治療アプローチを行わないと、良い結果を得ることができないと考えられる。
アキレス腱症について
アキレス腱は踵骨付着部に比べて血流が乏しい。また、遠位に向かって外旋する走行のため、運動時に外旋が増強されさらに血流が乏しくなると考えられる。
そのため、アキレス腱に微細損傷が生じると、十分な修復がされずに微細損傷を繰り返すことで徐々に組織が変性していく。
アキレス腱実質部の痛みと腫脹に一致する腱の肥厚がみられる。単純X線像では腱内の石灰化、骨化がみられることがある。MRIでは腱の肥厚や浮腫を示すT2強調像が認められる。ラードプラでは腱内への血管侵入が確認できる。
その中でも厄介なのが新生血管の組織侵入でこれが疼痛の原因と考えられる。
アキレス腱付着部症
アキレス腱の踵骨付着部は線維軟骨で形成された腱付着部構造をしている。血管や神経が認められない線維軟骨は損傷に対する修復力が極めて低いことがわかっている。
アキレス腱付着部症には2つの病態があると考えられている。付着部そのものの障害である狭義のアキレス腱付着部症と踵骨後部滑液包炎がある。
この2つは合併していることも多いが、効果的にアプローチするためには2つの病態を理解する必要がある。
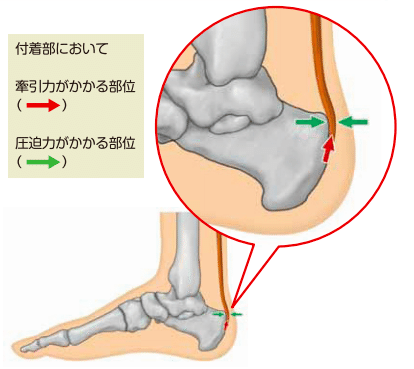
つまり、付着部への反復する牽引ストレスと滑液包への反復する圧迫ストレスの2つの病態がアキレス腱付着部症の病態といえる。
また、組織学的に付着部および滑液包内の線維軟骨組織には変性所見が認められ、細胞や血管の増生所見が観察できる。
特にこの新生血管の増生が疼痛の原因とされている。
狭義のアキレス腱付着部症
アキレス腱付着部症では踵骨付着部に牽引力がかかる。反復するこの牽引力により組織の変性が生じてくる。
起床時や動作時に生じる疼痛が特徴的である。踵骨付着部の圧痛、発赤、腫脹を認める。
付着部の硬化像や腱内骨棘が認められる。MRIではT2強調像で付着部および踵骨内に高輝度変化がみられる。カラードプラでは骨棘や新生血管が確認できる。
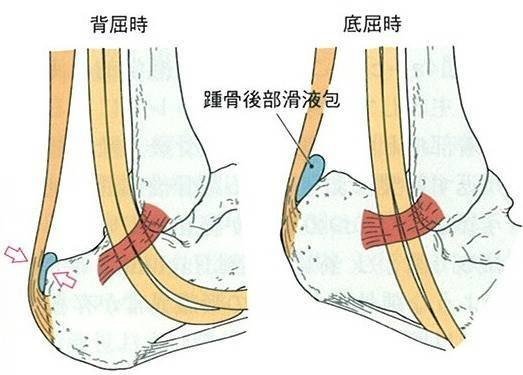
踵骨後部滑液包炎
踵骨後部滑液包炎では踵骨後上隆起とアキレス腱部に圧迫力がかかり、この部分には緩衝作用のための滑液包が存在するが、繰り返しの刺激により滑液包炎を発症すると考えられる。
組織学的に踵骨後上隆起の骨棘、滑液包の変性と石灰化、滑膜の異常増殖と滑液の貯留による滑液包の腫大がみられる。
付着部からやや近位のアキレス腱前方部を内側と外側が挟むように圧迫すると疼痛が誘発される。
運動療法
アキレス腱症、アキレス腱付着部症ともに保存療法が第一選択である。
運動療法の中でもっとも効果的であるのは遠心性収縮運動である。
腱の構造変化、伸張性の改善、神経筋機能の向上などに作用すると考えられているが、最近では新生血管の減少に効果があるという報告がある。
遠心性収縮運動の中でも代表的なものがAlfredson Exercise Programmeである。

階段などのステップに前足部を掛け、障害側の踵をゆっくりとコントロールしながら落としていく。次に非障害側下肢を使って底屈運動をおこない踵を引き上げる。この運動サイクルを1回とし、毎日、15回・3セット、1日2回、12週間実施する。
膝関節伸展位と屈曲位の両方で実施する。リュックなどを背負うことで負荷を上げていく。
徒手療法
アキレス腱周囲の疎性結合組織の滑走不全に対して、徒手的に組織間のリリースを行う。
特にアキレス腱上皮膚、アキレス腱、長母趾屈筋、長趾屈筋、後脛骨筋、屈筋支帯、腓腹筋、ヒラメ筋、長腓骨筋の組織間に対して実施する。
組織間の滑走性が改善することでアライメントの改善、可動域、筋出力の改善が期待できる。特にスポーツ選手などにはしっかりと組織間の滑走性を出しておかないと再発を繰り返すことになると考えらえる。
アキレス腱障害の病態をしっかりと把握し、適切な治療の選択、再発防止につとめることが重要である。
参考文献
臨床整形外科.2019.Vol54.No2 整形外科.2012.Vol.63筋腱付着部の慢性疼痛発生機序 Alfredsonの遠心性負荷プロトコル Alfredson H. AJSM. 1998
いいなと思ったら応援しよう!

