
ACL再建術後 再発予防に必要な機能
膝前十字靭帯(ACL:Anterior Cruciate Ligament)損傷はスポーツ中に比較的高頻度に発生するスポーツ外傷として知られています。

ACL再建術後のリハビリの多くは、スポーツ復帰をゴールにすることが多いと思います。そのため、再発予防のためにジャンプやステップトレーニングなど様々な運動を取り入れて姿勢制御能力を高めていきます。
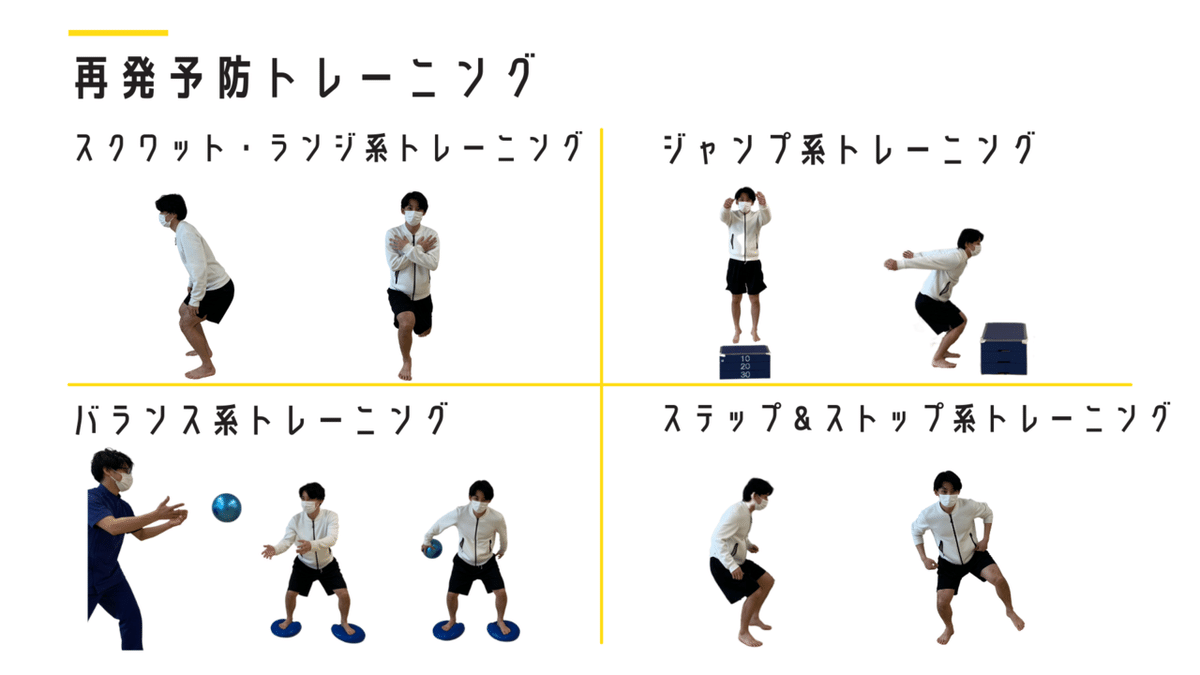
しかし、闇雲にトレーニングをしていてもACL損傷の危険動作を修正するのは難しいと感じています。
セラピストは動作分析や各関節(足・膝・股・体幹)の評価を通して、ACL損傷の危険動作につながる要素をなるべく排除し、正しい動作へ導く役割があります。
そのため今回は、ジャンプやステップ動作はご紹介程度にとどめ、ACL損傷の修正可能な危険因子を取り上げ、姿勢制御に必要な各関節の機能について述べたいと思います。
ACL損傷術後のプロトコールやスクワット動作のチェックポイントなどは以下のnoteをご参考にしてください。
■ACL損傷のガイドライン
ACL損傷の診療ガイドラインが出ていますので、読まれたことのないはガイドラインを把握した上で診療に当たることをお勧めいたします。
・前十字靭帯(ACL損傷)診療ガイドライン2019 改定第3版
・理学療法診療ガイドライン 第1版(2011)ダイジェスト版
・理学療法診療ガイドライン 第1版(2011) 分割版
■ACLの機能
ACLは大腿骨に対する脛骨の過度な前方移動と内旋運動を制御し、膝の最終伸展時の外旋運動を誘導します。
二次的制動組織としても膝の様々な方向の制動に関わっており、ACL損傷が膝に与える影響の大きさを理解できます。


またACLの緊張が低下すると、膝の回旋中心軸は後内側に偏位し、外側コンパートメントの可動性が増加します。
膝の回旋中心軸の偏位により、Screw home movement が正常に生じなくなり、膝の屈伸運動に影響が出てきます。

ACL損傷後の問題として、「膝崩れ(giving way)」があり、減速動作や方向転換動作の際に「抜ける」感覚があったり、不安定感を訴えるようになります。
膝崩れは半月板や関節軟骨の二次的損傷を引き起こし、変形性膝関節症につながる恐れがあるため、ACL再建術を選択する大きな理由にもなります。
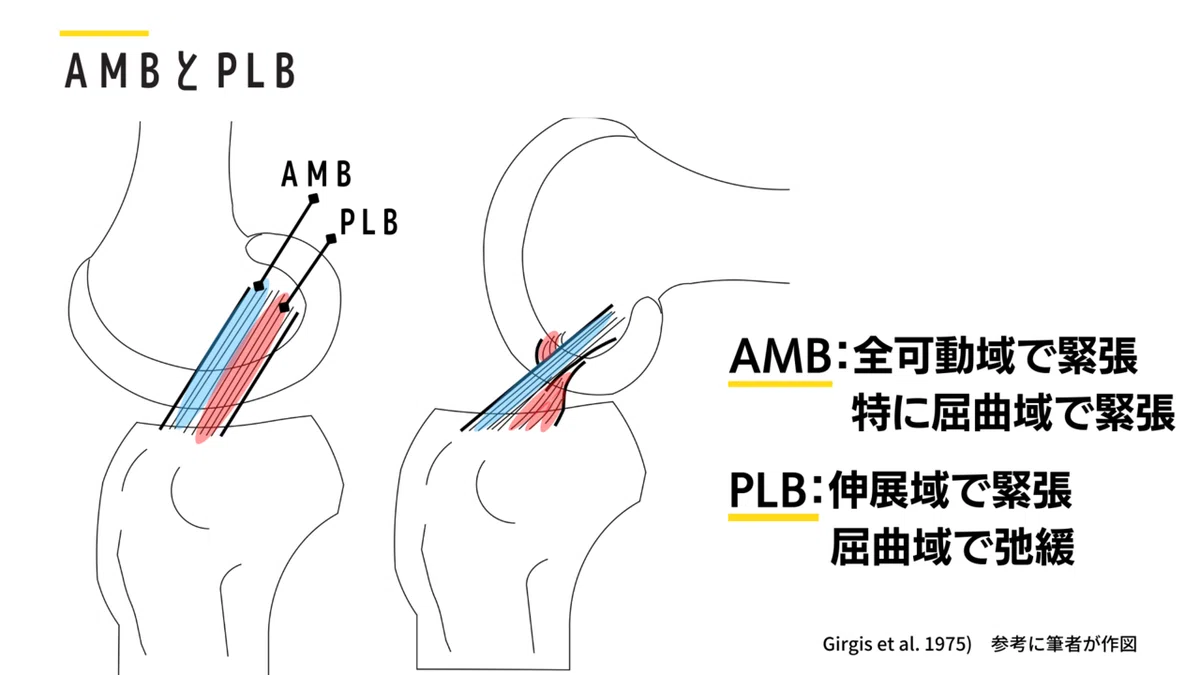
■ACLの主な2つの線維
ACLは機能的に前内側線維(anterior medial bundle:AMB)と後外側線維(posterior lateral bundle:PLB)に分けられます。AMBは全ての可動域で緊張し、特に屈曲域で緊張を増します。一方、PLBは伸展域で緊張し、屈曲域では弛緩します。
■非接触型ACL損傷メカニズム
古賀らは非接触型ACL損傷の受傷シーンのビデオ解析をおこなって、ACL損傷メカニズムを明らかにしました。



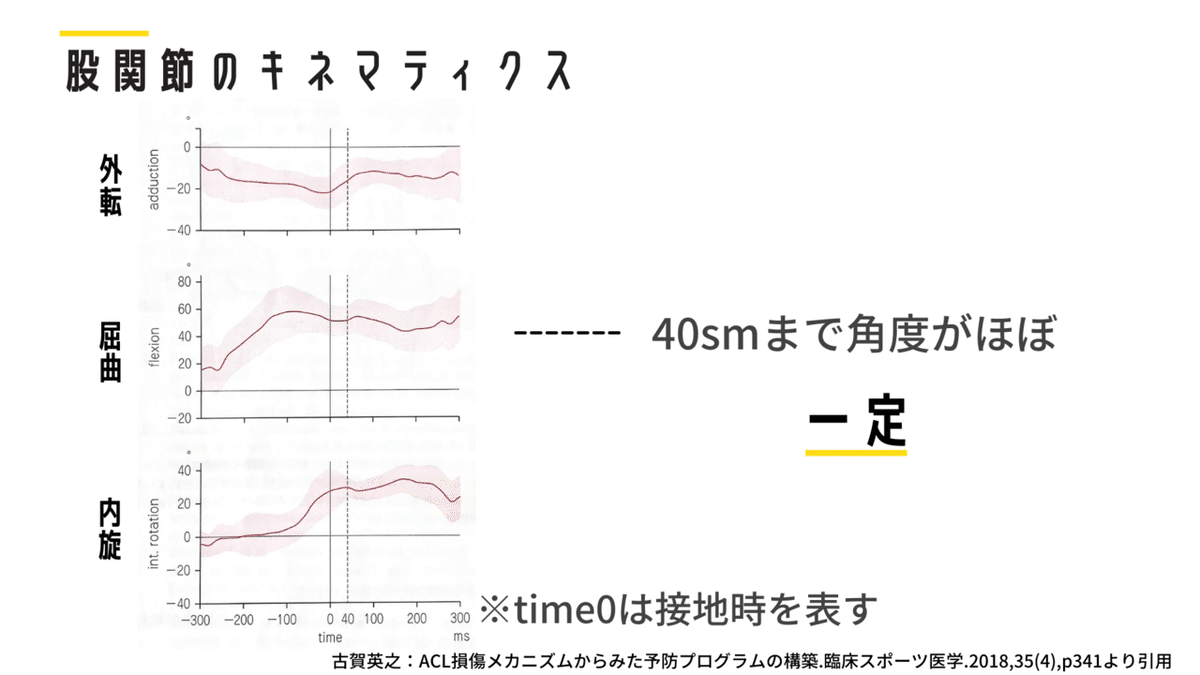
この研究より、受傷時には40msまでに急激に膝の外反・内旋をとること、股関節は内旋位で固定されることで、股関節でのエネルギー吸収ができないことがわかります。また、40ms=0.04sという一瞬の出来事のため、いわゆる「feed-back strategy」ではACL損傷を予防するのが難しいと考えられています。
Koga H, et al : Mechanisms for noncontact anterior cruciate ligament injuries : knee joint kinematics in 10 injury situations from female team handball and basketball. Am J Sports Med 38: 2218-2225, 2010
■ACL再建術
ACL損傷に対する再建術は解剖学的付着部に正確に骨孔を作成し、移植腱を固定することでACLを再建します。
我が国では自家腱(患者自身のACL以外の腱組織)を使用することが多く、その多くは骨付き膝蓋腱(bone-patellar tendon-bone:BTB)とハムストリングス腱(semitendinosus and grachilis tendons :STG)です。
STGでは前述のAMBとPLBの形態を考慮してそれぞれ単独で再建する2重束再建が多く用いられています。さらに、施設によっては中間線維束(Inter Mediate bundle:IMB)を再現した3重束再建も行われています。
セラピストは術式の違いによる特徴を理解して介入する必要があります。

■ACL損傷の危険因子
ACL損傷は直接的な外力による接触型損傷とジャンプの着地やカッティングなどで受傷する非接触型損傷に分けられます。70%以上は非接触型損傷といわれており、その危険因子とメカニズムの検証が多くされてきました。

非接触型の危険因子は「modifiable risk factors」と「non-modifiable risk factors」に分けられます。つまり「修正可能な危険因子」と「修正不可能な危険因子」です。

セラピストは「修正不可能な危険因子」を理解しつつ「修正可能な危険因子」への介入により再発予防を図ることが求められます。

HewettらはACL損傷の要因を検証した先行研究から、ACL損傷メカニズムと関連する神経筋インバランスとして4類型を提唱しました。

Hewett TE et al: Understanding and preventing acl injuries current biomechanical and epidemiologic considerations-update 2010. N Am J Sports Phys Ther 5(4): 234-251, 2010
そして、Ishidaらは着地動作においてtoe-in、toe-out、自然な着地(natural)を比較し、条件の違いにより膝関節に生じる負荷の変化を調査しました。

その結果、toe-inとtoe-outのどちらの着地動作もACL損傷リスクを増大させる可能性を指摘しました。

Ishida T et al: The effect of changing toe direction on knee kinematics during drop verti cal jump : a possible risk factor for anterior cruciate ligament injury. Knee Surg Sports Traumatol Arthrosc 2013. doi: 10.1007/s00167
上記をまとめると以下のようになります。

このようなACL損傷の危険因子を頭に入れ、再断裂を予防していく取り組みが必要となります。
もちろんこの他にも様々な問題でACL損傷は起こりえますが、主要素として考えられるこれらの姿勢制御機能の評価と介入がACL損傷の再発予防に重要と考えます。
■ACL損傷危険因子につながる身体特性
では、「動的膝外反」と「膝関節浅屈曲」になる理由を身体特性(静的アライメント、関節可動域、柔軟性、弛緩性)から考えてみたいと思います。
注意や運動スキルも姿勢制御には必要ですが、今回は割愛させていただきます。


このように問題となる動作を分解して考え、それぞれの評価と治療を行い、問題を突き詰めていきます。上記2つのスライドでいうと、「足関節背屈制限」、「体幹の側方傾斜・回旋」、「股関節内転・内旋位」そして「後方重心姿勢」などがkeywordになりそうです。また、膝以外の問題がACL損傷の危険因子を作り出す多くの要因だとわかります。
■関わる関節に求められる機能(評価〜治療含む)
では、ACL損傷の危険因子を避け正しい運動パターンの獲得のために、それぞれの関節に求められる機能とはどのようなものでしょうか?
この記事が気に入ったらサポートをしてみませんか?

