
オスグッドを本気で治したい先生へ
オスグッド病を単なる『成長痛』と理解してませんか?
とりあえず『大腿四頭筋』のマッサージだけしてませんか?
なかなか治らず、苦悩する先生もいらっしゃるのではないでしょうか。
オスグッド病は『成長痛』という世間一般の認識もあってか非常に甘く見られやすい疾患のひとつです。
オスグッドを検索すると治療院のホームページに多く見られるのが『返金保証』の言葉。

どんな治療するかは別として、返金保証を謳うということは、
『治せなかった時の逃げ道』
を自ら公表しているのと一緒です。『治せないかもしれません』と言っているのと同じことです。
医療において使う言葉ではありません。オスグッドはどこぞの会社がコンサルでもしているのか非常に多く見られます。
オスグッドは非常に悩んでいる患者さんが多いです。『集客』の為に自らの価値を下げたり変なコンサルやセミナーに引っかからず、
正しい医療知識や化学、医学に基づいた医療サービスを提供出来るようになり、たくさんの悩める患者さんを救って欲しいと思います。
今回はそんな『オスグッドを本気で治したい先生』に向けて、
・病態(成長期、身体的•動作的特徴、外的要因)
・鑑別(ジャンパー膝、脂肪体炎、SLJ病、分裂膝蓋骨など)
・評価(PF関節、エコー評価、各種アライメントなど)
・物理療法(SW、HV、MD)
・手技療法(徒手リリース4種類)
・運動療法(各種ストレッチ、エクササイズなど8種類)
・地域啓蒙活動への応用
などをひとつの『治療パッケージ』としてご紹介させていただきます。
ここまで出来て初めて自費の提案ができます。正直これ以下は無いです。
私が責任者をしている足専門外来(単発5000円)で実際に行っていることをそっくりそのままお教えします。
自分で言うのもなんですが、これを見終わる頃の先生は自信を持ってオスグッドに立ち向かい、悩める学生を救う希望の光になっていることでしょう。
※ちなみに今回のnoteの内容は【日本柔整外傷協会】主催のZOOMセミナーにて平日夜、講義料1万円にも関わらず、125名の先生にご参加頂いた内容を元に構成しています。
それでは、始めていきます。

1、病態

病態を理解する上で、患部にどういったメカニカルストレスが加わっているのかを理解しないといけません。
膝蓋靭帯による伸張ストレスにより脛骨粗面付着部に炎症を引き起こした状態を言います。
膝蓋靭帯が伸張されるのは大腿四頭筋の収縮によるものなので、主にジャンプやストップ動作、ダッシュなど急激な筋収縮が引き起こされる場合には患部に急激な伸張ストレスを生じることになります。
こういった動作を行うことが多い、
陸上
サッカー
バレーボール
バスケットボール
バドミントン
などが好発スポーツと言われています。
まあ肌感覚としてはスポーツ種目別の発生率はあまり関係無く発症すると思っています。
この『伸張ストレス』をはじめとした以下の、オスグッド病特有のリスクファクターをこれから解説していきます。
◇内的要因
◇外的要因
◇身体的特徴
◇動作的特徴
1-1『内的要因』
オスグッドは成長期に起こる脛骨粗面の病態なので、脛骨粗面の発達過程を理解しておく必要があります。

・Cartliaginous stage
10歳以下で、骨化核がまだ未出現の状態。
繊維軟骨が大部分を占めるので、力学的に強固の状態といわれます
・Apophyseal stage
10~11歳で、『二次骨化中心』という骨の元みたいなものが出現します。
・Epiphyseal stage
13~15歳頃で、脛骨の骨端と癒合し舌状結節と言われる部分を形成する。
硝子軟骨に置き換わるといわれ、脛骨粗面部の強度がアップするといわれます。
・Bony stage
18歳以降で、骨端軟骨板が閉鎖する時期
この4つの成長過程の中で、オスグッド病と非常に関係が深いのは『Apophyseal stage』と言われています。
この時期はオスグッドの好発時期とされ、二次骨化中心といわれる骨の元が成長するのに伴い、軟骨細胞が肥大し力学的に脆弱になるからです。

※『軟骨細胞の肥大』とは…

ザックリした説明ですが、骨の長さを伸ばすために細胞分裂が旺盛で、細胞同士が密に結合していない状態のことをいいます。
さらにこの時期は『Peak Height Velocity』と言われる、身長が一気に伸びる時期と重なり脛骨粗面には更なる伸張ストレスが加わることになります。

骨の急激な長軸成長(縦に伸びる)により相対的に筋肉がタイトになり、畳み掛けるように伸張ストレスの原因になります。
これらの、
・Apophyseal stage
・Peak Height Velocity
という成長期の脛骨粗面が脆弱な時期に様々な負荷を受けることが、10〜11歳に好発する要因です。
これらは『内的要因』としてのリスクファクターです。
1-2『外的要因』
では『外的要因』にはどんなことがあるでしょうか。
10∼11歳は小学校高学年の頃になります。
小学校低学年の頃の運動やスポーツといえば基本動作(走る、跳ぶ、投げる)を中心とし、競争よりも楽しさに重きをおいた運動が多いです。
しかし、小学校高学年∼中学生にもなると体力もついてくる頃で競技に特化した練習メニューや動作習得が中心となり、練習量もこの頃からグンと増える時期になります。

10∼11歳は脛骨粗面が脆弱により負荷を受けやすいにも関わらず、運動量の増加などにより負担が増加するという非常に発症しやすい条件が重なる時期ということを理解しましょう。
1-3『身体的特徴』
オスグッド病患者さんの身体的特徴には、
・大腿四頭筋と下腿三頭筋の柔軟性低下
・大腿四頭筋とハムストリングの筋力低下
・大腿四頭筋の遠心性/求心性筋力のアンバランス
など、これらが問題点として挙げられます。
『大腿四頭筋の柔軟性低下』
→膝関節屈曲時や、キック動作など遠心性収縮がかかった際に脛骨粗面部への伸張ストレスが増大する要因になります。
『下腿三頭筋の柔軟性低下』
→足関節背屈制限の要因となり、荷重時の下腿を前傾を制限することにつながり、キック動作など『後方重心』となってしまいます。
『大腿四頭筋とハムストリングの筋力低下』
→筋力が不足することで求められるパワーに対し不足するので、必要以上に筋発揮を求められ脛骨粗面への伸張ストレスが増強します。ハムストリングの筋力低下により骨盤後傾となりやすく、結果的に『後方重心』な動作につながりやすくなります。
『大腿四頭筋の遠心性/求心性筋力のアンバランス』
→スポーツ動作において大腿四頭筋には様々な筋力や筋発揮を求められます。キック動作などは遠心性筋力、スクワットやジャンプなどは求心性筋力など求められる動作時に筋力が不足することで姿勢不良や付着部へのストレスを増強させる因子となります。
1-4『動作的特徴』
身体的特徴の項目でも何度か説明したように、不良動作となるポイントは2つあります。
・後方重心
・骨盤後傾
この2つを解説していきます。
『後方重心』
→特にキック動作などに多く見られますが、後方重心になることで対象物へのインパクトの際に必要以上の膝関節伸展力を求められます。さらにインパクト時の遠心性の伸張ストレスを分散させることが難しくなり脛骨粗面に負担が集中します。
後方重心となる要因はさらに3つ。『猫背姿勢』『股関節伸展筋力低下』『足関節背屈制限』

猫背は容易に想像できると思いますが、円背姿勢により骨盤後傾となり後方重心となります。
股関節の伸展筋力(臀筋群、ハムストリング)が低下することで骨盤前傾位を維持できなくなり、結果骨盤後傾→後方重心となります。
足関節の背屈制限は下腿の前傾を制限することにつながり、重心位置が前方に移動できず、後方重心となります。
これらのリスクファクターに代表されるのが、『不良スクワット動作』です。

骨盤後傾位のままスクワットすることで、『ヒップヒンジ=股関節屈曲角度』が浅く、膝関節を中心としたスクワット運動になります。
大腿四頭筋には遠心性•求心性ともに負荷が増大することになり、このままジャンプ踏み切り動作や着地動作を行えば膝前面への負荷が増大するのは容易に想像できるでしょう。
以上の2点、『骨盤後傾』『後方重心』を改善させるように施術や運動療法を行うと改善が期待できます。
1-5『リスクファクターまとめ』

オスグッドは『脛骨粗面がただ引っ張られただけ』ではなく、実はこのようなリスクに晒されており、決して甘く見てはいけないのです。
最初に述べたように大腿四頭筋をマッサージするだけは、間違ってはいないですが圧倒的に足りません。
そして『成長痛』として片付けて経過観察をするのも正しいようで足りません。
そもそも医学に『成長痛』と言う言葉はなく、患者さんに伝わりやすいように本来の意味とは少し異なる砕かれた言葉です。
正しく理解するならば『成長障害』として、身体には今どういうことが起こっていて、どのように改善させるのかをしっかりと理解した上でオスグッドに立ち向かって行くべきでしょう。
それでは次項では以上の病態を具体的に評価し、どう治療方針を決めていくのか。
施術の肝となる部分を解説していきます。
2、『病態評価』
病態を評価していく上で、重要なのは患部の評価だけではなく、患部外の評価も行うことです。
そして接骨院ではなかなか長時間評価に時間を割けない場合が多いので、簡単に評価できてかつルーティーンのように行える方法をご紹介します。
2-1『柔軟性チェック①:しゃがみ込みテスト』
リスクファクターの身体的特徴で述べたように、足関節の背屈可動域を評価します。

このテストは両足をくっつけた状態で踵が浮かないように下までしゃがみ込み、元に戻ります。
①手を前に→②胸に手を当てる→③後ろで手を組む
の順に行います。
3種類行う目的は重心位置を変えてもしゃがみ込める背屈可動域があるかどうかをチェックすることです。
踵が浮いてしまったり、バランスが取れず後ろにひっくり返ってしまったりすると可動域が無いと判断します。
また痛みが誘発される場合は、そこで中断です。
角度計を使った正しい可動域評価も重要ですが、すぐに実施でき、親御さんも我が子の体の柔軟性をひと目で見ることができるので、接骨院の現場ではオススメのチェック方法です。
※豆知識
通常、足関節背屈の参考可動域は約20°と言われています。しかし階段昇降時やランニングの際には『背屈30°』近くを求められることもあるため、足関節背屈+しゃがみ込みによる体重負荷でもしっかりと曲げられる可動域が必要なのです。
2-2『柔軟性チェック②:FFD』
FFDとは『Finger Floor Distance』の略で、立位姿勢での体前屈を行いハムストリングの柔軟性をチェックするテストです。

写真のように理想的には『Palm Touch=手の平タッチ』が目標です。
そもそも床とタッチできないような柔軟性は要注意でしっかりとしたストレッチ指導が必要です。
ハムストリングの柔軟性不良は、骨盤後傾を招き、動作時の後方重心にもつながり、オスグッドのみならず腰椎分離症や下肢障害全般につながります。
学生の診察時にはルーティーンでチェックするといいでしょう。
2-3『柔軟性チェック③:HBD』
HBDは『Heel buttock Distance』の略で踵臀距離ともいわれ、お尻と踵の距離のことを言います。

【11月9日訂正】
HHDとなっていましたがHBDに訂正しました。画像はそのままですいません。
このチェックの狙いは、大腿四頭筋の柔軟性チェックです。ここも本来は何センチ空いているかを測るべきですが、正直面倒くさいのでお尻に付くか付かないかで判断すると簡易的でいいでしょう。
お尻につかない場合は、『手の平1枚分』や『ゲンコツ1個分』など自分の手を使って評価すると道具も要らず、すぐに評価することが出来ます。
特にチェック時は『尻上がり徴候』や『股関節外転』などトリックモーションが起きていないかも同時に確認してください。
以上の3つのチェック項目、
•しゃがみ込みテスト
•FFD
•HHD
はオスグッドだけではなく、学生の診察時には行うと簡易的に下肢の柔軟性を見ることができますので、ぜひ参考にしてみてください。
2-4『エコー評価』
次にエコー評価です。
ここ、結構重要です。
しっかりと見ておいてください。
エコーをお持ちではない先生もいらっしゃるかもしれませんが、オスグッドのエコー所見は非常に特徴的で鑑別にとても有効ですので、観察できるようにしましょう。

プローブの当て方はシンプルで、脛骨粗面部に長軸に当てます。
画面中央部に脛骨粗面が描出出来ていればOKです。
そしてエコー機器のほとんどに搭載されている『ドップラー機能』を用います。
上のエコー画像のようにオスグッド患者のエコー所見ではドップラーが陽性になります。
そしてこのドップラーが陽性になる症例のじつに9割がApophyseal stageにみられると言われています。
ということはドップラーが陰性であれば、Epiphyseal stage以降に成長が進んでいると考えられ、ひとつの鑑別ポイントとすることが出来ます。
そして次は『膝蓋下脂肪体:IFP』の評価です。
後ほど紹介しますが、オスグッドのように膝の前面が痛くなる障害に『膝蓋下脂肪体炎』や『膝蓋靱帯炎』が類似疾患としてあるため、この脂肪体の動態評価によって、より詳細に鑑別することが出来ます。
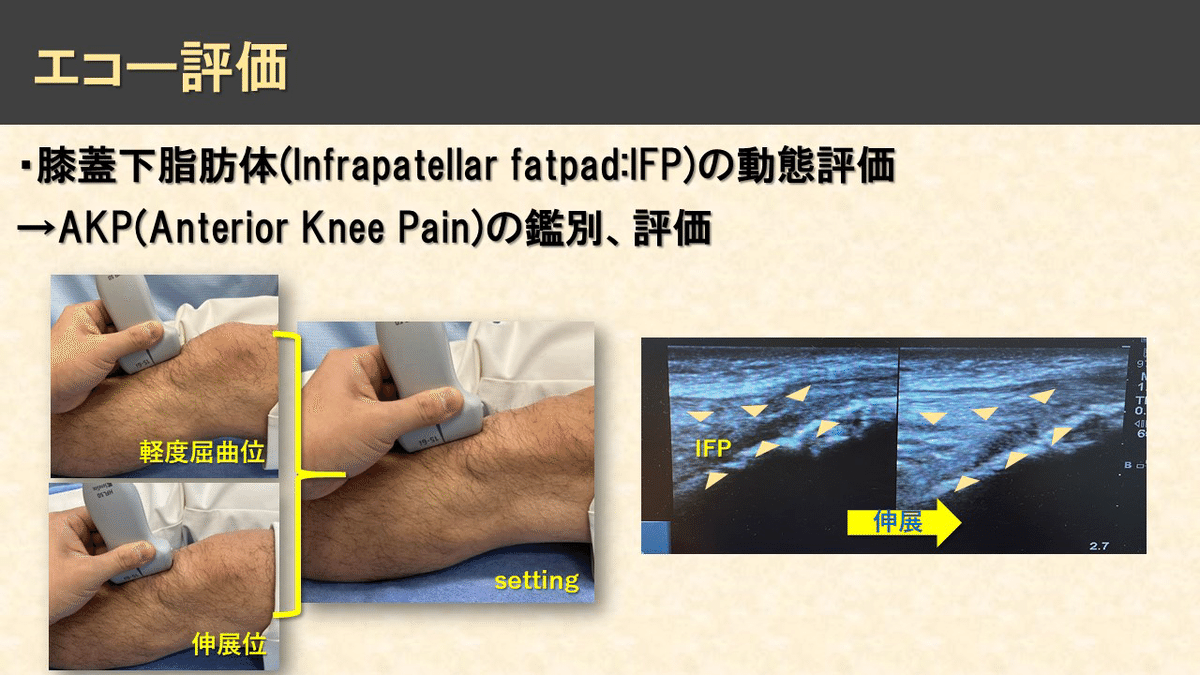
プローブの当て方は脛骨粗面に長軸に当てます。脛骨粗面をランドマークとして画面の端に描出します。
そしてそのままセッティング動作を自動運動で行って頂き、軽度屈曲位から伸展する際の膝蓋下脂肪体の動態を確認します。
脂肪体の柔軟性が低下し動きが固くなっている場合は、上のエコー画面の向かって右側の脛骨粗面と膝蓋靭帯の付着部との隙間に三角形状の低エコー像が観察出来ます。
本来、屈曲→伸展に伴い膝蓋下脂肪体はスライムのように形状を変化させ隙間を埋め、滑走性向上や摩擦の軽減、衝撃吸収の働きがありますが、脂肪体が硬くなり隙間にうまく入り込めなくなるとこのような動態が観察することが出来ます。
これを見ることにより、膝前面痛(AKP)の原因が、
膝蓋靭帯の脛骨粗面付着部の炎症か?
膝蓋下脂肪体の炎症か?
膝蓋靭帯の炎症か?
鑑別の精度が上がり、より間違いの無い精度の高い治療方針を決定することが出来ます。
自分の膝で練習できますので、ここはマストで観察できるようにしましょう。
2-5『PF関節の評価』
オスグッドは膝伸展機構と深く関係しますので、膝蓋大腿関節:PF関節のアライメント評価やメカニズムの理解は必須項目です。
PF関節の評価項目は、大きく分けてこの2つ。
◇アライメント評価(静的、動的、前額面、矢状面)
◇トラッキング評価
があります。では解説していきます。
2-5-a『トラッキング、動的アライメント評価』

まず理解したいところは、膝蓋骨にはどんな張力(引っ張るチカラ)が加わるのかです。
人間は2足歩行である以上、膝外側にある筋力や組織が強い傾向にあります。
上の図のように、
外上方→腸脛靭帯、外側広筋
外下方→外側膝蓋支帯
によって膝蓋骨は外側方向に引っ張られる力が加わります。
その外側方向への牽引に負けないように内側で踏ん張る組織に、
内上方→内側広筋斜頭(VMO)
内下方→内側膝蓋支帯
らがありますが、これらは痛みや使い方の誤りにより筋力低下や機能低下に陥りやすく、外側への牽引力に負けやすくなってしまいます。
それによって膝の屈曲→伸展時に膝蓋骨は正常な軌跡を描かなくなり、特徴的な『J-sign』という誤った動きを呈します。

外側に引っ張られるチカラに晒されることにより、『Jの字』を描くように誤ったtrackingをしてしまいます。
それによりPF関節の外側は大腿骨外側顆と膝蓋骨が衝突及び圧迫力が加わり分裂膝蓋骨の原因になったり、ここにコンタクトスポーツのように外力が加わると膝蓋骨脱臼の恐れもあります。
同時にPF関節の適合性も悪くなるので、膝の屈曲制限にもつながります。
かつ、膝蓋靭帯や脛骨粗面付着部には外側への牽引による捻転や剪断ストレスが加わり、膝前面痛(AKP)の原因にもなります。
以上の原因により、膝蓋骨が正しい軌跡を描かなくなってしまった状態を改善させるためには、
•外側への牽引力を減らす→腸脛靭帯、外側広筋、外側膝蓋支帯の緊張を減らす
•内側への張力を増やす→内側広筋の強化
これらが必要になります。
組織を緩めるだけではなく、鍛えるところは鍛えて機能を向上させましょう。
2-5-b『静的アライメント』
静的なアライメントを評価するためには矢状面、前額面状での評価を行います。

『前額面』での静的アライメント評価です。
脛骨の内旋•外旋によって膝蓋骨のアライメントが変化します。
脛骨の外旋時には『外方移動』し、脛骨の内旋時には『内方移動』する。
これはシンプルで分かりやすいと思います。
しかし理解するのに少し厄介なのが傾斜です。PF関節は大腿骨と膝蓋骨が三角形のレールにはまっているような構造ですので、単純に膝蓋骨が外方移動しようとしてもぶつかってしまいます。
これによりPF関節の関節面に沿って回転するような動きが発生することで、反対方向に傾斜するのです。
まとめると、
•脛骨外旋時、膝蓋骨は『外方移動』+『内方傾斜』
•脛骨内旋時、膝蓋骨は『内方移動』+『外方傾斜』
ということになります。少しややこしいかもしれませんが、しっかりと理解していきましょう。
前額面上のアライメントをまとめると、以下のような特徴的な姿勢が見られます。
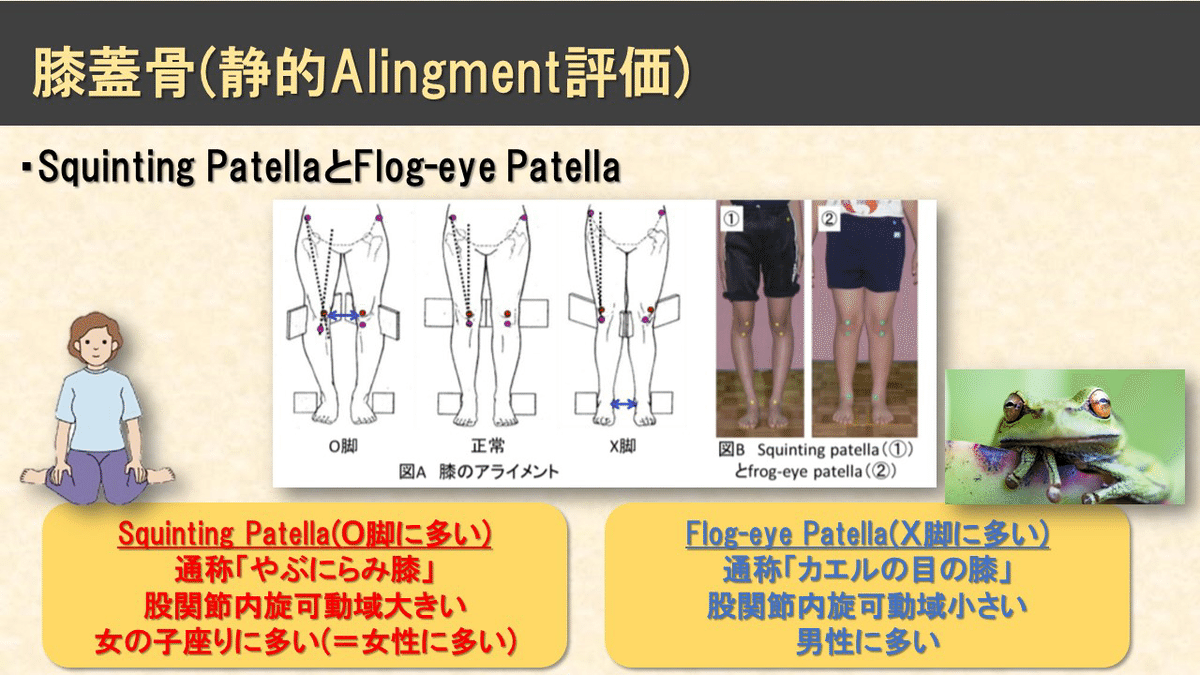
◇Squinting Patella
→通称『やぶにらみ膝』といいます。
※表現が適切では無いかもしれませんが、昔『斜視』の方を揶揄する表現として『やぶにらみ』と言ったそうです。
股関節の内旋可動域の大きい、女性に多いといわれています。いわゆる女の子座り(とんび座り)をすることで膝蓋骨が内側を向いた姿勢となります。
◇Flog-eye Patella
→通称『カエルの目の膝』といいます。
股関節の内旋可動域の小さい、男性に多いといわれています。
膝蓋骨が外側を向いた姿勢となります。
あくまで姿勢を見る上でのポイントとして覚えておきましょう。
次に『矢状面』での静的アライメント評価です。
矢状面でのアライメントは膝蓋骨が高い位置か、低い位置かの2つに分けられます。
通常これらはレントゲン画像を用いた『Insall-Salvati法』という評価法を用いて判断します。しかし、接骨院ではレントゲンは撮れませんし、わざわざこの為に紹介状を書いてレントゲンを撮ってきてもらうのもおかしい話です。
ですので、矢状面上のアライメント変化により起こる特徴的な症状や病態から現在のアライメントを推測する方法をご紹介していきます。
膝蓋骨が高いことを『膝蓋骨高位:Patella Alta』と言います。

通常よりも膝蓋骨が高い位置にあることで、膝蓋骨の下部組織は牽引されることになります。つまり、膝蓋靭帯炎やオスグッドなど膝蓋骨の下部の障害につながります。
今回のテーマであるオスグッド病の患者さんではこの『膝蓋骨高位』となっている可能性が高いことが考えられます。
そしてPF関節の関節面に沿って高位になるので膝蓋骨は『後傾』します。
次に、膝蓋骨が低い位置のことを『膝蓋骨低位:Patella Baja』と言います。
※『baja』は‘バジャ’ではなく‘バハ’と発音します
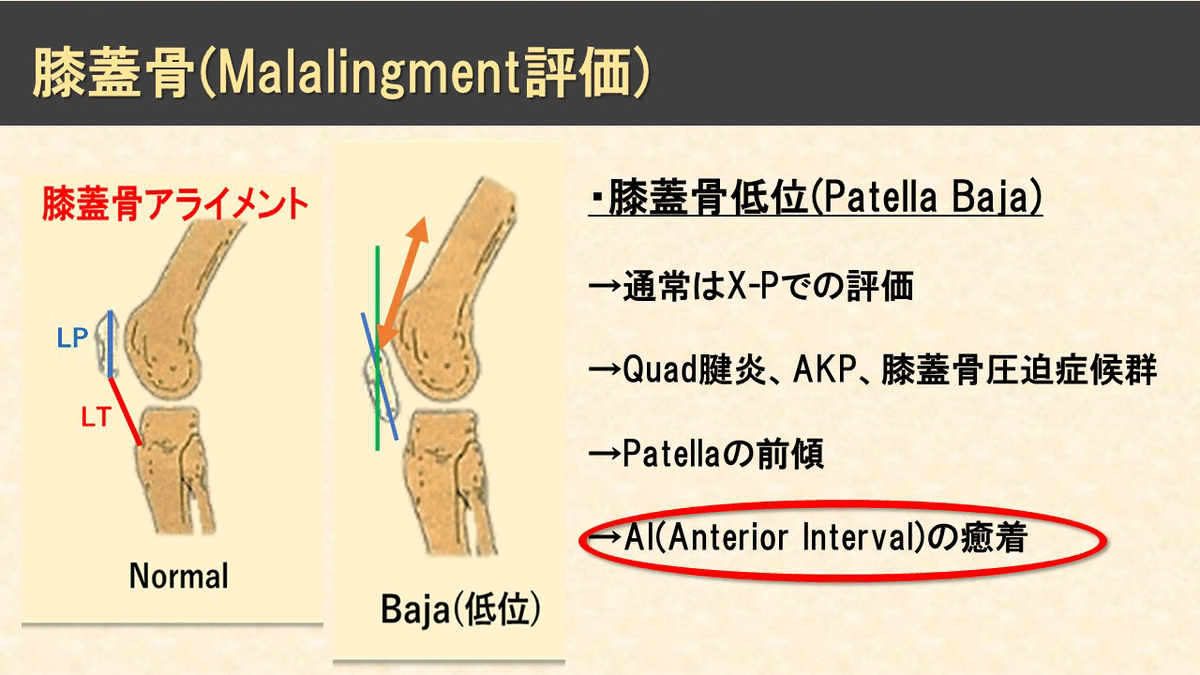
膝蓋骨が低い位置にあることで、膝蓋骨の上部組織が牽引されることになりますので、大腿四頭筋腱炎などが引き起こされます。
膝蓋骨が『前傾』することにより、Anterior Intervalといわれる膝前面組織の癒着や膝前面への圧迫力が加わることにより、膝前面痛(AKP)や膝蓋骨圧迫症候群などの要因にもつながります。
※『Anterior Interval』とは、
→膝蓋骨、膝蓋下脂肪体、各種滑液包、膝蓋靭帯といった膝前面に位置する組織のことをいいます。

この部分が癒着することにより、
•膝蓋骨低位
•関節内圧の増大
•膝蓋骨の伸展及び上方移動の減少
•膝伸展機構の力の伝達減少
などの原因につながります。
臨床症状に直結するアライメント変化にも関わらず、レントゲンでしか評価できないと説明しました。
セラピストが評価できる方法『Sulcus top compression test』ご紹介します。
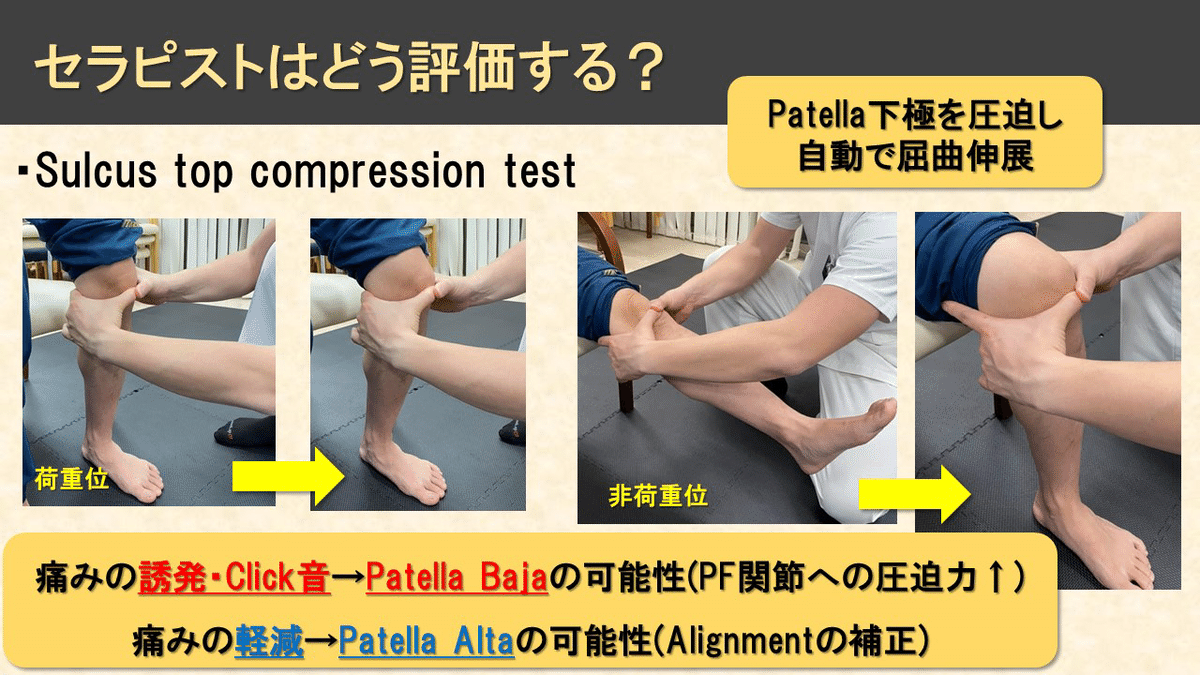
方法は、膝蓋骨の下極を圧迫しながら自動運動による膝関節の屈曲伸展を行なってもらいます。症状により荷重位や非荷重位で行います。
このテストにより痛みが誘発されたりクリック音がある場合は、『膝蓋骨低位:Patella Baja』が疑われます。
これは元々低位により前傾している膝蓋骨をさらに強調するような位置に誘導しますので、PF関節への圧迫力が増大し痛みが誘発される要因となります。
反対に、このテストにより痛みが軽減する場合は『膝蓋骨高位:Patella Alta』の疑いがあります。
痛みが軽減する要因としては、高位により後傾した膝蓋骨の下極を押さえることで、結果的にアライメントを補正する形になり関節への負担が少なくなると考えられます。
比較的簡単に検査することができるので、おススメです。
『Sulcus top compression test』はPF関節障害の評価に用います。膝蓋骨下極を圧迫し膝自動運動をさせます。【膝蓋骨高位•低位】により起こる膝蓋骨の矢状面上の前後傾を圧迫により補正し疼痛誘発or減弱によりアライメントを評価します。x-pによるアライメント評価が出来ない接骨院向けだと思います。 pic.twitter.com/ayrwTPLgkF
— 石本浩之@職人気質の臨床家 (@ishimotojuseisi) April 6, 2022
以上が主な膝蓋骨やPF関節のアライメント評価になります。
ここを知っているかどうかだけでもオスグッドに限らず、膝の痛みを深く理解することが出来ますのでしっかりとチェックしておいて下さい。
3、『鑑別必要な疾患』
膝の前面に痛みが出る障害はいくつか存在します。
ここの鑑別が不十分だと治るものも治らなくなってしまいます。
今回はオスグッドを中心にしていますので、簡単ではありますが、鑑別ポイントなどを中心に解説させていただきます。

オスグッドと類似する疾患ですが、図の上3つが『圧痛点』が近く、また膝伸展機構に関係するように受傷の病態も類似しますので確認していきましょう。
3-1『膝蓋靭帯炎:Jumper’s knee』

膝蓋靭帯炎はオスグッドと非常に似ていて鑑別が重要な疾患です。
『圧痛』の位置が重要で、脛骨粗面ではなく膝蓋靭帯上にありますので、しっかりと触診しましょう。
またエコー評価では膝蓋靭帯の厚みを計測して肥厚しているかどうかや、フィブラルパターンの不整やドップラーなどを観察•評価するといいでしょう。
3-2『膝蓋下脂肪体炎』

これは、膝蓋下脂肪体が何らかの原因により炎症し、線維化(固くなる)ことで円滑な形態変化ができず、膝の角度の変化による内圧変化により疼痛の原因となります。
※膝蓋下脂肪体の特徴
→自由神経終末が豊富で、大腿神経•坐骨神経•閉鎖神経の支配を受けるため疼痛の原因になりやすく、かつPain Genetatorと表現されるように膝の痛みを増幅させる組織のひとつです。
→膝蓋下脂肪体は膝屈曲わずか1.5°で最大内圧となる。
エコー評価の項目でも説明しましたが、膝蓋下脂肪体は動態をしっかりと観察し、また圧痛も膝蓋靭帯の左右にずれてありますので、ちゃんと触り分けられるようにしましょう。
3-3『シンディング•ラーセン•ヨハンソン病(SLJ)』

私自身いまだに経験の無い症例ですが、膝蓋骨下端に炎症•石灰化•剥離骨折を生じる疾患のひとつです。
これもオスグッドに類似する発生機序や好発年齢ですので注意が必要です。
ですが圧痛の位置が膝蓋骨にあるように、脛骨粗面とは明らかに違う病態となるのでエコーも駆使すれば容易に鑑別できるのではないでしょうか。
3-4『有痛性分裂膝蓋骨』

これも膝蓋骨に限局した圧痛がありますので鑑別は容易にできると思います。
分裂膝蓋骨の有名な『Saupe分類』がありますが、Ⅲ型が75%と多く、図のエコー画像でもわかるように非常に分かりやすく観察出来ますので、見逃さないようにしましょう。
3-5『離断性骨軟骨炎:OCD』

これは圧痛点が近いのであくまで紹介程度ですが、極端に少ない発生率(0.0001%~0.0003%)なのと、発生機序不明なことが多いため、診察時に何か違和感を感じるような場合や治療しても経過緩慢な場合は一度専門医に検査を依頼しても良いかもしれません。
以上までが、オスグッドの病態、評価、鑑別の解説となります。
なんとここまでで約10000文字!!汗
読むのも疲れましたね(^_^;)
少し休憩してコーヒーでも飲んでください笑
今回のnoteはここまでを無料範囲として大公開させていただきます!
なぜならオスグッドはしっかり鑑別できて、どういった病態かを評価出来ていれば、治療は比較的シンプルだからです。
だからここまではたくさんの先生に知っておいて欲しいのです。
後半部分は、
保存療法が中心で、
•物理療法(ショックウェーブ、ハイボルテージ、メディセル)
•手技療法(徒手リリース4種類)
•運動療法(8種類)
をご紹介します。
星の数ある治療法や運動療法をたくさん学んでも正直時間の無駄です。
効果が出ていて実際に行なっているものを厳選しました。
何を学んだらいいかわからない先生は徹底的にパクることをオススメします。
接骨院の先生であれば明日からの治療に、トレーナーや一般の方であれば日頃のケアやクライアントへの運動指導などすぐに活かせる内容となっております。
そして我々柔道整復師、接骨院は地域医療には欠かせない存在です。
ケガをした場合はもちろん、ケガを発生させないように地域に啓蒙して行くことも私たち柔道整復師の重要な仕事です。
前半部分のエコー評価を用いた、題して『オスグッド病啓蒙活動』についてもご紹介させていただきます。
地域へのアピールはもちろん、そもそもオスグッドに悩む子が少しでも全国で減れば良いなという思いで先生方に知っていただき、そして実践して頂ければ幸いです。
ぜひこのままご覧いただけたら嬉しいです(^^)
では後半部分行きましょう!
↓
↓
↓
ここから先は
¥ 2,480
Amazonギフトカード5,000円分が当たる
この記事が気に入ったらチップで応援してみませんか?
