
産業保健の基本戦略
産業保健21 103号のある記事に、以下のような記載があります。
産業保健には、事業者の安全配慮義務または健康配慮義務を果たすために4つのステップから成る。第1ステップは、健康障害要因に対するリスクを許容レベル以下にすることである。健康障害要因には、化学的要因、物理的要因、生物的要因、人間工学的要因、心理社会的要因がある。また、一般に許容レベルは、ほとんどすべての労働者に対して健康障害が生じないレベルと定義され、化学物質の場合にはばく露限界値が設定されている。その際、"すべて"ではなく、"ほとんどすべて"となっているのは、例外的な健康状態や特性の労働者にまで第1ステップで管理することは現実的ではないためであり、第2ステップでは、そのような例外的な健康状態や特性の労働者を守るために、職務適性に応じた就業上の配慮を行う。さらに、第3ステップで労働者の職務適性を向上させるための健康増進の取組を実施する。そして、第4ステップでは、見落としや予期せぬばく露による健康障害の発生を早期発見するために、健康診断などの方法で、仕事による健康への影響を評価する。これらのステップに相当する手順をOHSMSに盛り込み運用することによって、産業保健の目的を達成することが可能となる。このうち、第1ステップのためには、以下のような状況が達成できていないければならない。
・職場に存在するすべてのハザードが列挙されている
・各ハザードについて、リスクアセスメントが実施されている
・リスクが許容できないと判断された場合には、許容レベルまでリスク低減が図られている
・許容できるリスクについて、維持されていることが確認されている
・材料、工程、その他、リスクに変化が生じる可能性がある変更が行われる場合、変更に先立ちリスクアセスメントを行っている
・変更によるリスクについて、計画の修正や追加などの方法で、適切に管理が行われている
このように、目的を文書化した基本方針の各項目について、達成すべき状態を明確にした上で、それを具体的な自己基準に落とし込むことが必要となる。
引用した記事の中で示される「4つのステップ」というものは、産業保健職の多くに認知されていないのではないかと思います。産業保健活動は迷子になりやすいため、このステップを意識することでとても楽になるのではないかと思います。そこで、この「4つのステップ」を抜き出して、一つずつ説明をしていきたいと思います。
基本戦略の4ステップ
改めて4つのステップを抜き出します。
第1ステップ:健康障害要因に対するリスクを許容レベル以下にする
第2ステップ:例外的な健康状態や特性の労働者を守るために、職務適性に応じた就業上の配慮を行う。
第3ステップ:労働者の職務適性を向上させるための健康増進の取組を実施する
第4ステップ:見落としや予期せぬばく露による健康障害の発生を早期発見するために、健康診断などの方法で、仕事による健康への影響を評価する
それぞれ順を追って解説していきたいと思います。
本内容は、こちらの本に森晃爾先生の解説もあるのですが、現在絶版になっているんですよね。めっちゃいい本なのに・・・
①健康障害要因に対するリスクを許容レベル以下にする
まず、健康障害要因には次の5つがあることを抑えてください。
化学的要因(Chemical Hazards):
化学物質、消毒薬、抗がん剤、粉塵、アスベストなど
物理学的要因(Physical Hazards):
放射線、騒音、暑熱・寒冷、高圧など
心理・社会的要因(Psycosocial Hazards):
仕事量、長時間労働、交代勤務、夜勤、職場の暴力、感情労働、職場の支援の欠如、ハラスメントなど
生物学的要因(Biological Hazards):
感染性腸炎、食中毒、呼吸器感染症(結核、麻疹、インフルエンザなど)、針刺し感染、 疥癬など
人間工学的要因(Ergonomic Hazards):
繰り返し動作、頻回の持ち上げ作業、不自然な作業姿勢、ぎこちない動作、力を入れすぎる動作など

リスクの許容レベルについて
これらのリスクを許容レベル以下にする、ということはどういうことでしょうか?「リスクアセスメントの落とし穴」でも言及していますが、許容レベルは以下のような図と説明を参考にしてください。

リスクの受容可能性を考える際には、一般的に「ALARP」という概念が参考になります(下図参照)。これは”As Low As Reasonably Practicable”(合理的に実現可能な程度に低い)の頭文字をとったものです。ここではリスク領域として明らかに「許容できない領域(危険領域)」と「広く一般的に受容される領域(安全領域)」があり、その中間領域として「便益が期待される場合に限りリスクを受け入れる」許容可能な領域(不安領域)があると考えられます。
許容レベルというのは、「ほとんどすべての労働者に対して健康障害が生じないレベル」ということですが、健康障害要因によって、それぞれ設定の方法や考え方が変わります。なお、リスクを許容レベルにするにあたっては、リスクを見積もって、数値化したり、マトリックスに当てはめるなどして、可視化することが必要になります。
なお、日本産業衛生学会の許容濃度等の勧告の「許容濃度等の性格および利用上の注意」にもある通り、許容レベルや許容濃度は、安全か安全ではないかの境界線ではないということは非常に重要なことですので、お気をつけください。
許容濃度等は,安全と危険の明らかな境界を示したものと考えてはならない.従って,労働者に何らか の健康異常がみられた場合に,許容濃度等を越えた ことのみを理由として,その物質等による健康障害 と判断してはならない.また逆に,許容濃度等を越 えていないことのみを理由として,その物質等によ る健康障害ではないと判断してはならない.
化学的要因のリスク許容レベル
化学物質については、許容濃度(許容曝露限界値)が設定されています。
労働現場で労働者が曝露された時、空気中濃度がこの数値以下であれば、ほとんどすべての労働者に健康上の悪影響がみられないと判断される濃度を許容濃度という。 恕限度、曝露限界値、許容曝露限界値ともいう。 日本では日本産業衛生学会が、米国ではACGIH(米国産業衛生専門家会議)が、ドイツではDFG(ドイツ研究振興協会)が勧告値を発表している。
許容濃度の定義
ア 許容濃度とは、労働者が1 日8 時間、1 週間40 時間程度、肉体的に激しくない労働強度で有害物質に暴露される場合に、当該有害物質の平均暴露濃度がこの数値以下であれば、ほとんどすべての労働者に健康上の悪い影響が見られないと判断される濃度である。
ACGIH では、作業環境許容濃度をTLV (Threshold Limit Value )と呼んでいる。 TLV は、ほとんどすべての作業者が毎日繰り返し暴露しても、有害な健康影響が現れないと考えられる化学物質の気中濃度である。 TLV は、産業界の経験、ヒトや動物による試験・研究などの利用可能な情報に基づいている。
粉塵については日本産業衛生学会から以下のような許容濃度が設定されています。

許容濃度が設定されていれば、その数値以下であれば許容レベル以下とみなすことができますので、考え方としてはシンプルです。なお、この定義は作業時間の要素も含むことに注意してください。曝露濃度が高ければ、許容作業時間は短くなります。
物理的要因のリスク許容レベル
騒音
騒音については、以下のような許容基準が定められています。

放射線
放射線については以下のようになります。これは、線量限度として、この数値以内にしてください、ということが定められています。

暑熱

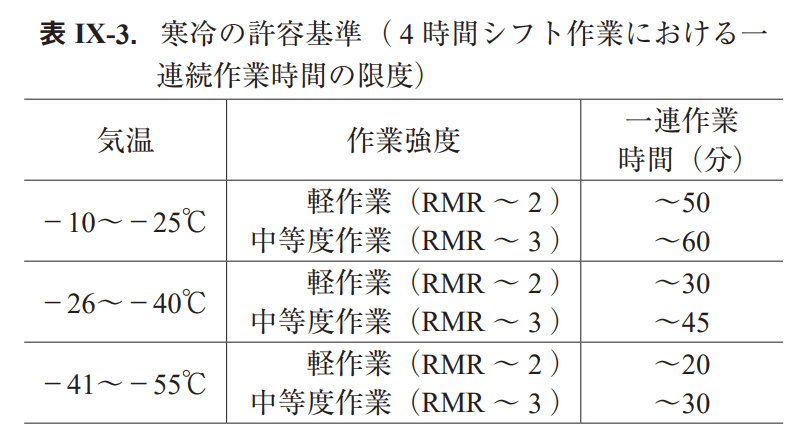
寒冷
振動

心理社会的要因のリスク許容レベル
時間外労働や勤務間インターバルについては、数値で設定はしやすいものですが、明確な許容基準としては定まっていません。また、人間関係やハラスメント、交代制勤務、夜勤といったものも許容レベルを定めることは困難です。ただし、ハラスメントについては以下のように、「平均的な労働者」、「社会一般の労働者」、という表現があり、これは許容濃度でいうところの、「ほとんどすべての労働者」という表現に近く、大多数の方が感じるレベルという線引きが、ある種の許容レベルとして示されていると解釈しうると思います。
③「就業環境が害される」とは
当該言動により、労働者が身体的又は精神的に苦痛を与えられ、就業環境が不快なものとなったために能力の発揮に重大な悪影響が生じる等の当該労働者が就業する上で看過できない程度の支障が生じることを指します。
この判断に当たっては、「平均的な労働者の感じ方」、すなわち、「同様の状況で当該言動を受けた場合に、社会一般の労働者が、就業する上で看過できない程度の支障が生じたと感じるような言動であるかどうか」を基準とすることが適当です。
https://www.no-harassment.mhlw.go.jp/foundation/definition/about
人間工学的要因のリスク許容レベル
人間工学的要因については、以下のようなリスクを見積もり、それに応じてA-B-C領域に分ける手法がある。
A領域(intolerable region):
受け入れられない領域であり,ハザード がもたらす危害の程度や発生頻度を減少することによ り,他のリスク領域までリスクを逓減(risk reduction) することが求められる
B領域(ALARP(As low As Reasonably Practicable)region):
新規の計画などにおいて原則的にこの領域のリスクが残っていてはならない.例外 的に許容されるのは,現在の技術では効用と切り離せ ない副作用が伴い,効用の方がリスクを上回っていた り,対策のコストが大きすぎると判断されるなどの場 合である.リスク低減策(risk reduction measure)の実 現性を考慮しながら,リスクを最小化させるべき領域
C領域(broadly acceptable region):
危害の程度や発生頻度が低いと考えられる領域

石崎秀晴. 人間工学に根差した安全衛生管理. 国立天文台報. 2022;22:45-60.
https://www.nao.ac.jp/contents/about-naoj/reports/report-naoj/22-2.pdf
生物学的要因のリスク許容レベル
生物学的要因に関しては、調べうる限り、リスク許容レベルに近いものは見つかりませんでした。感染症については、起こさないことが基本となり、発生することを許容することが非常に難しいですからね。しいていえば、院内の針刺事故の件数とかであれば設定できるかもしれませんが。
ここまで説明してきたことでお分かりになるかと思いますが、許容レベルというのは、健康障害要因によっても、安全衛生機関によって設定されていたり、設定されていなかったり、設定が難しいものできないものがあったり、それぞれリスクを見積もった上で決めるものなどがあり、その根拠や考え方も様々に異なります。そして、以下の許容レベルの説明の通り、企業によって受け入れる許容レベルは異なります。極端に言えば、許容濃度以上に安全な環境にする企業もあれば、許容濃度を超える環境でも受け入れる企業があるとも言えます。

②例外的な健康状態や特性の労働者を守るために、職務適性に応じた就業上の配慮を行う
日本産業衛生学会の許容濃度等の勧告の「許容濃度等の性格および利用上の注意」にもある通り、曝露要因に対してほとんどすべての人とは、異なる反応を示すような労働者は必ず存在します。「ほとんどすべての労働者」が大丈夫であっても、すべての労働者が大丈夫ではないんです。そのため、例外的な健康状態や特性の労働者を守るためのアプローチが必要なのです(つまりは、いわゆるハイリスク・アプローチ)。
人の有害物質等への感受性は個人毎に異なるので, 許容濃度等以下の曝露であっても,不快,既存の健康異常の悪化,あるいは職業病の発生を防止できない場合がありうる.
例外的な健康状態や特性
感受性が高い、脆弱性がある、影響を受けやすいという表現を用いられます。また英語では、主に、vulnerable、susceptibleという言葉で、他にもhelpless、unprotected、defenceless、unguarded、thin-skinnedといった類語があります。
安全衛生レベルは「ほとんどすべての労働者」に合わせる
重要なことは、人間はすべて同一なものではなく個性があり、人によっては健康影響を受けやすいということであり、その脆弱性を抱えた人に対して現場の安全衛生レベルを合わせるのではなく、「ほとんどすべての労働者」が健康影響を受けないレベルに合わせるということです。例えば、脊柱管狭窄省の既往を持った人に合わせて、重量物作業の対策を進めると、過度な安全衛生対策をしなければならなくなりますよね。運ぶ物を軽くしすぎたり、機械化に進めることになりますが、逆にそれは作業効率が落ちたり、コストがかかりすぎるということになります。他の例としては、残業20時間で健康を害してしまう人(つまり精神的脆弱性を有する人)がいたとしても、それはあくまで例外的な人であり、みんなが残業20時間しか働けないわけではないですよね。しかし、その人に合わせてリスク許容レベルを下げてしまえば(全員を残業20時間までにすれば)、企業として立ち行かなくなってしまう懸念があります。もちろん、残業は少ないに越したことがないとは思いますが、そうは言ってもやりすぎれば逆に弊害も出て来ます。
具体例
健康の脆弱性としては、以下のようなものが挙げられます。
皮膚感作性物質 ー アトピー性皮膚炎
気道感作性物質 ー 気管支喘息
重量物作業 ー 腰痛の既往
重筋作業 ー 心不全
肝毒性物質取扱作業 ー 肝不全
腎毒性物質取扱作業 ー 腎不全
暑熱作業 ー 糖尿病
長時間労働やパワーハラスメントなどの心理社会的要因に対しては、精神疾患の既往や、精神的脆弱性、精神的回復能力(レジリエンス)、ストレス耐性(メンタルタフネス)なども該当します。
また、低い社会経済状況(SES: Socio-Economic Status)にある労働者については、やはり健康脆弱性があると言えます。代表的なSESとしては、低い教育歴、低い収入、非正規雇用、婚姻歴(独身)などが挙げられます。SESとして性別が入ることもあります。
特殊な話ではありますが、災害が発生した際には、家族が被災したり、自宅が被災し避難所生活を余儀無くされている労働者が健康脆弱性があります。また、身体障がい者は平時の環境では働けていても、災害時には働けないような状況になるかもしれません。災害時には特有の健康脆弱性を有する労働者が出てくることにも留意してください。(参照:「災害対策の落とし穴」)
③労働者の職務適性を向上させるための健康増進の取組を実施する
現時点でも、働くことで健康の問題が起きていない労働者集団においても、将来的には健康状態の変化や職場環境によって、健康の問題が起きる可能性があります。そのため、労働者集団全体に対して、健康増進の取り組みを実施することが重要です。いわゆる、ポピュレーション・アプローチです。例えば、血圧や血糖が高くならないような情報提供を行うことによって、将来的に就労による心血管疾患の予防、持病によって就労に支障をきたすことを予防しますよね。また、メンタルヘルス上のセルフケアを研修することによってメンタルヘルス不調に陥らないようにすることもよく行われますよね。未来の健康障害を防ぐために、労働者全体に働きかけるというステップは3つ目になります。
④見落としや予期せぬばく露による健康障害の発生を早期発見するために、健康診断などの方法で、仕事による健康への影響を評価する
どれだけリスクを許容レベル以下にしても、例外的な健康状態に応じた対応を行っても(さらには、集団全体の職務特性を向上させても)、見落としや予期せぬばく露による健康障害は起きます。リスクはゼロにならず残存するリスクは存在しますし、急性的な健康障害は起きますし、顕在化しない健康障害、中長期的に発生する健康障害はあります。それらを早期発見、早期対応することは非常に重要です。普段の特殊診断はそういう位置付けであったりします(参考:「特殊健診の落とし穴」)。スクリーニングや残存するリスクについては、スクリーニングの説明が有用なのでここでは割愛します。ぜひ参考資料をお読みください。特筆すべきは、私達産業保健職は、スクリーニング屋さんではなく、リスク低減屋さんだということです。
有料記事にしていますが。
参考資料
https://www.bosei-navi.mhlw.go.jp/document/data/0_5_2.pdf

ここから先は
Amazonギフトカード5,000円分が当たる
この記事が気に入ったらチップで応援してみませんか?
