
出産費用の保険適用と、公定価格設定の難しさ ~自己負担ゼロに向け、乗り越えるべき課題は多い~

明治安田総合研究所 経済調査部 エコノミスト 前田和孝氏から調査レポートが届きました。
ポイント
・出産費用に保険が適用されれば、自己負担額が都道府県によって変わることはなくなる
・ 保険適用時は基本的に自己負担が生じるが、政府は給付措置を講じて自己負担がかからないような仕組みを検討する模様。ただし、今後公定価格が引き上げられれば、給付が際限なく増えていく懸念も
・ 給付を抑えつつ、出産する人を支援しようとすれば、病院にしわ寄せが行く難しさを保険適用は抱える。 ただ、金銭的負担が理由で出産を諦める人を減らすのであれば、保険適用と自己負担ゼロは実現すべき
1.保険適用で地域間の公平性を担保
出産費用の保険適用に関して、2026年度の導入を目指して、本格的な検討が始まりました。現在、出産において公的医療保険の対象となるのは帝王切開や吸引分娩のみで、正常分娩の場合は病気やケガに該当しないとの理由から対象外となっています。その一方で、経済的負担を軽減すべく、出産育児一時金(以下、一時金)が支給されています。一時金の額は公的病院における出産費用などを勘案して決められ、創設時の1994年には1児につき30万円でしたが、その後、出産費用の上昇に伴って徐々に金額が引き上げられ、2023年4月からは50万円となっています。

そもそもなぜ一時金ではなく、保険適用とする必要があるのでしょうか。理由の一つが、都道府県ごとの出産費用のばらつきの大きさです。都道府県別に出産費用を見ると、最も高い東京で60.5万円、最も低い熊本で36.1 万円となっており、20万円以上の差があります(図表1)。 一時金は一律50万円でしたが、出産費用がこれを上回った場合に差額は自己負担となります。一方で、下回った場合には差額を受け取ることができ、どこの都道府県で産むかによって自己負担額が大きく変わってきます。出産までの健診なども考慮すると、居住地の近くで病院を選ぶ人が多いと考えられ、価格が安いからといって縁もゆかりもない土地で産むという選択をするのはハードルが高いもの。これが保険適用となれば、自己負担額が都道府県によって変わることはなくなります。
第2の理由が、出産費用の全体的な上昇です。厚生労働省によると、全国平均の出産費用(全施設、室料差額等除く)は、2012年度には41.7万円でしたが、2022年度には48.2万円まで上がっています。これは、光熱費などの上昇に伴う経費の増加もさることながら、少子化により出産1回当たりの収益を十分に確保する必要が出てきていることなどが要因と考えられます。出産費用の引き上げに応じて、一時金も増額させる「いたちごっこ」がこれまで続いており、保険が適用されれば、こうした状況に終止符が打たれることが期待されます。
2.自己負担ゼロの維持にはコストがかかる
一方、保険が適用される場合には、出産費用(公定価格)がいくらであっても基本的には自己負担が生じます。 高額療養費制度が使えるため、年収に応じて負担額は変わりますが、仮に公定価格が50万円の場合、年収が約1,160 万円以上であれば3割の15万円、約370~約770万円 であれば8.2万円程度となります(図表2)。高額療養費制度によって、年収が低い人の負担は抑えられることにはなりますが、そもそも一時金支給のときは出産費用が50万円であれば年収にかかわらず自己負担はゼロだったため、 出産費用が低い都道府県や病院で出産をする人にとっては逆に負担が増すというケースが発生します(図表3)。
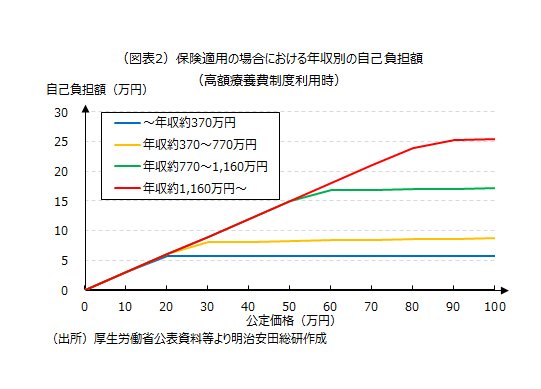

そのため、政府は出産に対して、自己負担がかからない仕組みを検討するとしています。具体的にはこれから議論されることになりますが、公定価格を50万円未満に設定したうえで、自己負担分について給付金を支給するといっ た方法等が考えられている模様です(図表4)。自己負担をなくすという方向性は評価できますが、懸念されるのは今後公定価格を引き上げる必要性が出てきた場合です。自己負担ゼロの方針を維持しようとすれば、給付も増額させることになり、一時金支給時と同じように公定価格との「いたちごっこ」状態に陥る可能性があります。 財源を健康保険料で賄う以上、際限なく給付を増額し続けることは難しく、自己負担ゼロの仕組みを持続可能なものにするためには、公定価格の上昇をある程度抑制する必要が生じます。

3.公定価格の設定には困難が伴う
現段階で日本産婦人科医会をはじめとする医療機関は、保険適用に反対の立場を表明しています。これまでは各病院が採算をとれるよう自由に価格設定を行なってきましたが、公定価格が一律で定められた場合にはそれが出来なくなることが理由として大きくなっています。もっとも、出産費用上昇の背景の一つに、お祝い膳や写真撮影といった病院の魅力を高めるためのサービスの充実化があり、こうしたサービスがまとめて出産費用に含まれることで、人によっては必要以上の費用がかかってしまうケースがあります。こうした追加サービスについては希望する人のみとし、出産費用とは切り離せば、公定価格を低めに設定することは可能でしょう。
他方、水道光熱費や消耗品、医療機器など必要経費の増加も、出産費用上昇の一因となっています。こうした経費の増加は出産に限らず医療行為全般に当てはまることではあるものの、一定のサービスの質を保つという意味においては、公定価格の引き上げで対応せざるを得ないと考えられます。加えて、政府が賃上げをバックアップするなかで、公定価格を低めに設定すれば、医療従事者の賃金アップを阻害する可能性もあります。また、採算がとれなくなり、出産を取り扱う病院が減ってしまえば元も子もありません。こうした点も踏まえると、公定価格の設定には困難が伴うでしょう。
保険適用外の費用が高くなる可能性にも注意が必要である。例えば、近年急速に増加している無痛分娩が適用外となった場合、混合診療(保険診療と保険外診療の併用)は基本的に認められないため、全額自己負担となる可能性があります。普通分娩しか自己負担がゼロにならないのであれば、出産を躊躇する人が増え、少子化対策として逆効果となることも考えられます。
給付を抑えつつ、出産する人を十分に支援しようとすれば、病院にしわ寄せが行くという難しさを保険適用は抱えています。しかしながら、2023年の合計特殊出生率が1.20と、統計開始以来で最低となるなど、少子化対策は待ったなしの瀬戸際にあります。金銭的負担が理由で出産を諦める人を減らすのであれば、保険適用と自己負担ゼロは実現すべきと考えます。仮に将来的な公定価格の引き上げに対し、給付を増額すべく保険料負担を求めるのであれば、政府には少子化対策としての保険適用と自己負担ゼロの意義を十分に説明することが求められます。 公定価格をいくらで設定するかなど制度設計には課題も多く、結論を得るまでには時間がかかることが想定されますが、少しでもスピード感を持って取り組むことが重要となるでしょう。
この記事が気に入ったらサポートをしてみませんか?
