
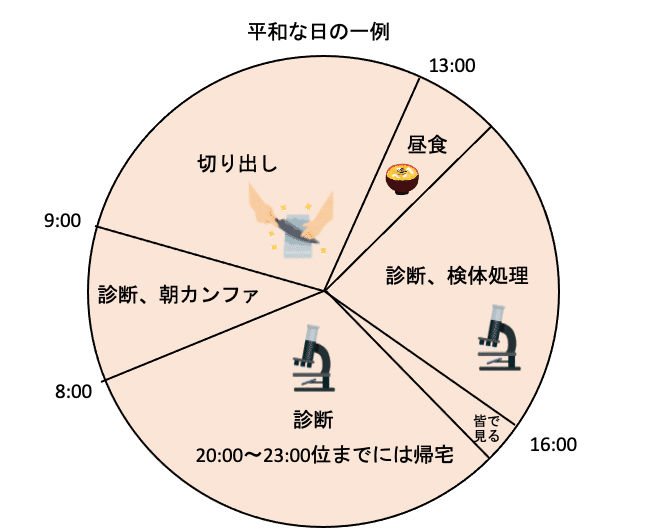
病理専攻医の一日
序章:謎に包まれた病理医
病理医は絶滅危惧種と比較されるほど稀少な専門医で、殆ど表に出てこないため、一般の方々には存在さえ認識されていないこともあります。他の科の医師や研修医の先生とお話していても、病理が実際にどのような仕事をしているのか意外と知られていないことをしばしば痛感します。
研修医や学生の皆さんは恐らく病理を回らなければ一体彼らが具体的に何をしているのか見当もつかないかもしれません(私もそうでした)
そこで現在の専攻医の生活を少し覗いていただくことで身近に感じてもらえると思い、一日の流れを簡単に書いてみました。
朝のカンファレンス
私の勤務する大学病院では朝に週1回カンファレンスを行います。上級医が皆に共有したい病理の知見について発表する30分程度のミニレクチャーや、新しい論文を紹介する抄読会、また解剖のCPC(臨床医と病理医が剖検例について議論する会)などがあります。
切り出し(Grossing)
切り出しとは病理診断科にやってきた検体を文字通りナイフで「切る」作業です。例えば肺癌に対して手術が行われ、摘出された肺の組織が病理部に送られてきます。そのままだと大きすぎるので、最終的に組織標本にするのはその中の一部になります。どこを標本にするのかを決定するのが病理医の役割です。
まずその肺の腫瘍がどこにあって、どのあたりの断端が近いのか、またステージが変わるような重要な構造(胸膜など)に浸潤していないか、などといった肉眼所見をチェックします。それによってどのような向きで切るかや、切った後に割面をみて、さらにどの部分を組織標本でより細かく観察した方がいいのかも判断します。

実際の作業内容としては、物差しでサイズを測ったり、包丁で5mm感覚でスライスしたり、その割面を透明な板に乗せて写真を撮ったりした後に、標本にしたい場所を3cm大くらいのカセットに入るよう小さく分割して入れます。個人的には、綺麗に切ってピンセットで並べている時なんかは、パティシエ(料理人?)の仕事に少し似ているのではないか・・・と思っています。静かで平和な時間です。

切り出しは大体9時半頃から始まり、早いと11時台、遅くても13, 14時ごろには終わります。
観察(Previewing)
顕微鏡を見て診断文の下書きを書いていきます。病理医が診断を登録するシステムがPC上にあるのですが、自分の診断文と、上級医が登録した診断文を、全て後から履歴を追って見直すことができます。こうして、下書き⇨返ってきた標本と訂正された診断を見て学ぶ、という過程を繰り返して上達していきます。
特に悪性腫瘍の検体では、診断の時にその写真の上に赤いペンツールで腫瘍の範囲を囲んで示すmappingを行います。
ですので文章だけでなく、図も正確に描けていたか見直すことで自分が癌だと診断した範囲が間違っていないか知ることができます。

分からないことがある時には適宜診断室の本棚から本を取って読んだり、オンライン上で調べたりします。たまにスライドを上級医と一緒に見ながら教えてもらうこともあります。

このように基本的には皆それぞれ自分の診断に集中しているので、己と向き合う時間が刻々と流れ、気づいたら夕方になります。
夕方にはみんなでMulti-head microscope(ディスカッション顕微鏡)という複数人で見れる顕微鏡に集まり、診断に迷って皆に意見を聞きたい症例や、皆と共有したい症例を一緒に見ます。
そのほかにも、検体処理といって、取られたばかりの検体を生の状態でチェックしてホルマリンの固定が良くなるよう「切れ込み」を入れたりするような作業や、迅速診断等の当番があります。
その日の仕事が終わったら(もしくは多すぎて終わらないのでどこかで見切りをつけて)、皆それぞれ帰宅します。
解剖
解剖はいつ入るのか予測できないのですが、入ったと連絡を受けたら当番の執刀医(通常専攻医)と手伝いに入る専攻医達が、それぞれ心の準備をして患者さんの臨床経過を確認したり着替えたりします。
解剖は、まず外表所見を取った後に、執刀医が手順に従って全身の臓器を取りだしていき(evisceration)、手伝いの専攻医や研修医の先生が取り出された臓器の重量を測ったり写真を撮ったりします。またこれらの臓器は全てホルマリンで固定するので、その前に必要な処理を施しておきます。
最後に臨床の先生と解剖の所見のまとめをし、片付け、掃除をして終わりです。掃除も含めると大体3-4時間程度かかります。
解剖の切り出し
解剖時に固定した臓器は数日後に全て切り出しの作業を行います。一人で解剖切り出し室という部屋に籠り、固定した後の臓器の写真を撮ったり、所見を記録したり、割を入れて観察し、組織標本にする部分を切り出してカセットに入れます。実は解剖そのものよりこちらの方が時間がかかります。慣れてくると早くなるそうですが、最初のうちは7-10時間程度かかっています。
その後1週間以内に臓器を全て上級医や皆でチェックするマクロカンファという会を行います。解剖をした人の説明を聞きながら、各臓器をじっくり見たり触ったりします。
組織標本が届いたら解剖時や臓器の肉眼所見と合わせて診断を考え、臨床の経過とも合わせて考察します。文献を当たったり、必要に応じて免疫染色を追加したりするので、全て総合すると1つの解剖例に2−3ヶ月程度要します。最終的には報告書を作成し、またCPCでパワーポイントで写真を提示しながら説明する発表を行います。
アメリカのレジデンシーですと解剖はローテーションに組み込まれており、その月に集中して解剖だけを行うことが多いと思います。日本では解剖の数自体が少ないので、解剖は入ったら普段の上記「平和な日の一例」の業務に追加される形で行われます。普段の量の診断に加えて解剖の切り出しやカンファの準備なども進めなければならないので、結構大変に感じますが、なんとか日々こなしています。
まとめ 病理医の良いところ
病理はAI、デジタルパソロジー、遠隔診療が進歩し、今後ますます魅力的な仕事になっていくと予想されます。しかしそういったことは病理学会のHPに書いてありますので、ここではあまり語られない(裏の)病理の良いところを思いつくままに挙げたいと思います。
①コーヒーを飲みながら仕事ができる
個人的な感覚では病理医にはコーヒー好きが多い気がしています。私も大のコーヒー好きで、コーヒーとおやつを仕事の合間に挟んでいる前職場の上司を見て病理医とはなんて素晴らしい仕事なんだろうと感動したものです。(※実際には忙しすぎてコーヒーを飲む時間は今のところ取れておりません、これは勤務する所に寄ります)
②電話で呼び出されない
アメリカの病理ではオンコールがあるので少し異なりますが、日本では少なくとも夜間や休日に患者さんが急変して呼び出されたりすることはありません。
③自分のペースで仕事ができる
上述の通り己との戦いなので、積み上げられる検体のどれをどのように仕上げていくかは自分次第です。自分で予定を立てて仕事を進めたいタイプの人には最高の仕事だと思います。
病理を全く知らない方でも「病理医ってこんな生活なんだ!」と興味を持っていただけたら嬉しいです。平日は忙しく一日中病理のことしか考えていませんが、土日は一応休みで(終わらなかった仕事があっても好きな時間に行って仕事ができる)メリハリもあります。病理そのものが楽しいので、本当に病理を選んで良かったと感じる日々です。ぜひ病理医に出会ったら、仕事について聞いてみてください。ここには書ききれなかった病理の色々な魅力をお話してくれると思います。
