
インソール作成の為の足部解剖学〜前足部〜
こんにちは!理学療法士の和田直樹です!
今回は師匠の西島先生の資料をもとに前足部についてまとめていきます。
前足部は立脚後期の足部の蹴り出しに大きく関与しており、足趾の動きが足部全体へ影響を及ぼします。
その為、足部への介入時やインソール作成にて大切になってきます。
前足部とは?
前足部とは足部において、内側楔状骨、中間楔状骨、外側楔状骨、立方骨から構成されるリスフラン関節より先の部分を言います。

構成するものとしては第1〜5の中足骨、基節骨、中節骨、末節骨になります。

前足部の役割
①足部の中で最も可動性がある
②土台としての機能が大きい
③身体を前方に推進する機能的役割がある
前足部には上記のような役割があると言われており、足部の中で最も可動性がありながらも、荷重していった際にしっかりと荷重を受け止め、立脚後期には足部を蹴り出します。
その為、前足部においては足趾の可動性と筋出力がとても大切になってきます。
前足部の評価(母趾)
前足部の評価において「列」というものが大切になってきます。
列は中足骨の機能的ユニットで、5つの列からなり、内側の3つの列は中足骨と対応する楔状骨からなり、外側の2つの列は中足骨のみからなると定義される。
第1列は底屈・回内、背屈・回外が同時に起き、第5列は内がえし、外がえし運動を中央の3つの列は底屈、背屈運動をする。列の動きは中足骨頭部の動きではっきりとわかり、実際はリスフラン関節部での動きである。
特に第1列は足部、インソール評価で最も大切になっているため、しっかりとした評価が必要になってきます。
<第1列のポイント>
①第1列は内側楔状骨と第1中足骨から構成
②運動軸は水平面に並行で、矢状面と前額面から等分角された位置に45度である
③動きとしては底屈・回内と背屈・回外が同時に生じる
※評価において第一中足骨の骨頭と楔状骨の間の窪みが触れると良い
→前脛骨筋が内側楔状骨に付着する為、第一中足骨と内側楔状骨の関係性がわからないと前足部の評価が不十分になってしまう
※アーチの高さが左右で違うと内側楔状骨の高さも左右で違うことがある
→どちらかがアーチを潰していてどちらかがアーチを高めているという判断になり、だいたい左右で違うことが多い

<後足部による第1列への影響>
第1列は後足部からの影響を受けやすく、足関節の底背屈・ST関節の回内外で様々な影響が出てきます
足関節底屈
↓
足関節内でST関節が回外位になる
↓
MT関節縦軸での回内と斜軸での底屈・内転が生じる
↓
・第1列の可動性が減少
・遠位脛腓関節の離開を制動する。
などの影響が生じる
足関節背屈
↓
足関節内でST関節が回内位になる
↓
MT関節縦軸での回外と斜軸での背屈・外転が生じる
↓
・第1列の可動性が増加
・遠位脛腓関節の離開をする。
などの影響がある。
図で見るとこのようになります。

上記のように後足部の位置により第1列への影響が生じる為、後足部の評価を行った上で前足部の評価を行うことが大切になってきます。
また、前足部の評価において前足部の中間位を知ることも大事になります。
<第1列の中間位>
第1列の中間位は2・3・4・5趾に1列を合わせることで確認できます。
この中間位をしっかり確認した状態で、第1列の背屈・底屈方向へ動かさないと、底屈位だったのに中間位と勘違いをしてしまいます。
勘違いをした位置から背屈方向へ動かす為、背屈方向へ多く動いていると感じてしまうことがあり、評価が不十分になってしまいます。
<第1列の触り方>
第1列を触れる際、いくつかの手順があります
①2、3、4足趾は斜めになっているから中足骨を触れる時も斜めに触る
②第2、3中足骨頭を斜めに触れたら、すぐ横の第1中足骨を触れ、第1中足骨を同じ位置に動かす
③底屈・背屈方向に動かす
※動かす時は必ず2、3、4の中足骨を合わせるようにする。
合わせないと1列がちゃんと動かない(背屈方向に行きづらくなる)

<第1リスフラン関節と楔舟関節>
・楔舟関節に制限があり、リスフラン関節で動く場合
→典型的な例は内転足。立脚期中期後半からの前方への体重移動がスムーズに行われないが安定性がある。
・リスフラン関節に制限があり、楔舟関節で動く場合
→典型的な例は外転足。立脚中期後半からの前方への体重移動が過剰になるが、安定性が欠ける
第1リスフラン関節は第1列の基部にあたり、楔舟関節はその後方にある関節です。第1列の評価に加えてリフラン関節と楔舟関節の可動性を評価することで歩行を見る上でのヒントになります。

<第1列の背屈・底屈>
第1列は歩行周期の中で主に立脚中期後半から推進期にかけて機能しています。
第1列背屈
立脚中期後半〜推進期にかけて下腿の後方移動と外旋をさせる
↓
母趾頭荷重になり足部が真ん中に対して外側に荷重がかかる。
↓
母趾頭荷重量増加に伴い、趾頭での反力が増加し後方へのモーメントが大きくなる。
↓
下腿の前方移動と体重の前方移動がゆっくりになり、体重が後ろに残ることで少し遅れて体重が乗り、安定性が向上する。
↓
下腿・骨盤の後方回旋が促進していく
↓
母趾頭荷重の為、やや外側荷重になり前足部は回外位になることで下腿が外旋位になる。
↓
膝関節は正常と比較して相対的に外旋位になってくる
※下腿が前方へ行きにくく、真ん中から外側に体重がかかる為、外に捻れるような動きが生じる。
→ハムストリングスに力が入りやすい動き

第1列底屈
立脚中期後半〜推進期にかけて下腿の前方移動と内旋が生じる。加えて第1中足骨頭が下方へ移動する為、母趾球荷重になる
↓
母趾球荷重になり足部が真ん中に対し内側に荷重がかかる
↓
母趾球荷重量増加に伴い、母趾頭での反力が減少し、
後方へのモーメントが作れなくなる
↓
下腿の前方移動と体重の前方移動が早くなり「ストンッ」と前に行くようになる為、安定性は低下する。
↓
下腿・骨盤の後方回旋が制限され、前方回旋していく
↓
母趾球荷重の為、第1列に荷重がかかると内側荷重になる↓
前足部は回内位をとり、それを伴って下腿が内旋位になる
↓
下腿が内旋位になる為、膝関節は正常と比較して相対的に内旋位になってくる
※下腿が内側へ捻れながら前に倒れるように動き、真ん中から内側に体重がかかってくる
→大腿四頭筋に力が入りやすい動き
※1列の底屈が少ないと踵離地の時にしっかり蹴れなくなる
※長腓骨筋は停止部が第1中足骨の基部である為、長腓骨筋の作用が弱くなると一列の底屈が弱くなる

底屈背屈ともに1列の触診で上がってるのか下がってるのか評価することが大切になります
<前足部の固定性を高めるもの>
中足骨は推進期での荷重負荷機能を果たす前に固定されていなければならない。踵離地直後すべての荷重は前足部で受け、垂直部分は荷重量を増し、ボールジョイント部分で大きな剪断力を受ける
上記のように前足部は歩行中の推進期で足部を蹴り出す為に固定性を高めながら全荷重を受けていく必要があります。
・足部の上に働く多くの力は足部が正常な回外肢位にあるとき、各骨間を圧迫すること支持が得られる。
・立脚中期後半の足内在筋による機能は中足骨と足根骨を他の骨に水平固定することである。
・足根骨が固定されると中足骨底部は固定される。
・足根骨は立脚中期で固定される。
前足部の固定性を高めるには主に足部内在筋の筋活動と立脚中期での足根骨の固定性が大切になってきます。
足部内在筋は短趾屈筋・母趾外転筋・足底方形筋が足部の固定性に関与し、足根骨の固定性にはヒラメ筋・後脛骨筋・長腓骨筋・短腓骨筋が関与してきます。
短趾屈筋
起始:踵骨隆起の内側結節、足底腱膜
停止:第2〜5趾の中足骨底側面
・第2〜5趾のMTP関節、PIP関節を底屈させる。
・内外側の縦アーチにおいて筋活動にて第2〜5趾の彎曲を保持する機能を持つ。

母趾外転筋
起始:踵骨隆起の内側突起、足底腱膜
停止:母趾の基節骨底(内側種子骨を経由)
内側縦アーチの能動的支持機構
・母趾のMTP関節を外転させて母趾の屈曲を補助する。
・緊張している帯のように作用し、踵骨隆起〜母趾までを近づけて彎曲を強める機能を持つ。
・荷重下では上記のように筋活動により足部の回内をコントロールし、内側縦アーチを保持するように働く

足底方形筋
起始:踵骨隆起底面の内側縁・底側縁
停止:長趾屈筋腱の外側縁
・長趾屈筋と一緒に働き、長趾屈筋の張力の補助を行う。
→長趾屈筋が斜めに作用するのを緩和する
※長趾屈筋の作用は第2〜5趾の屈曲、ST関節を回外させ足関節底屈の補助をすること、内側縦アーチの彎曲の補助
3つの筋とも内外側の縦アーチの彎曲を保つ作用があり、アーチがしっかりと形成されていることで足部の固定性が高められています。


また、前足部の横アーチを高める筋肉として水平あぶみ筋というものがあります。
水平あぶみ筋は母趾内転筋横頭繊維のことで荷重していく時に床半力による剪断力で中足骨が潰れながら開いていくような動きに対して対抗してきます。
水平あぶみ筋の筋出力が低下すると中足骨が開いてしまい、前足部の横アーチが潰れてしまいます。
水平あぶみ筋は足趾の動きを出した上でしっかりと足趾を曲げる運動を行い、母趾内転筋が入るようにしていく必要があります。
※免荷をしていて、荷重し始める時、この部分が崩れやすい

結果の出せる整形外科理学療法より引用

ヒラメ筋
・立脚中期において足関節を底屈させると同時にST関節を軽度回外させ、足部外側を床に固定する作用を持つ
→MT関節が完全に回内位で固定されて、底屈+回外の力が立方骨を介して第4・5中足骨に伝わる。
↓
足部外側を床に固定する力が強まる
長腓骨筋と後脛骨筋
長腓骨筋:外転力を働かせ足根骨に第1列を固定
後脛骨筋:足根骨に内転力を働かせる。
長腓骨筋と後脛骨筋の同時収縮で足根骨の内外側からの圧迫により足根骨を水平固定しながら、後方へ矢状面固定する。(クロスサポートメカニズム)
短腓骨筋
クロスサポートメカニズムにおいて、長腓骨筋の補助として働き、後脛骨筋と釣り合えるようにしている。



<歩行における前足部の機能>
前足部は主に立脚期後半である推進期に最も機能します。
また、足趾の動きは立脚中期後半から推進期にかけて安定性と推進性に直接関わってきます。
推進期は踵離地から足尖離地までのタイミングを意味し、以下のような特徴があります。
・ST関節での回外は強固な推進テコとしての機能を足部構造に与え、効果的に増加させる。
・足尖離地直前に軽度であるがST関節が回内し始める
・下腿は外旋し続ける
・床反力の垂直成分は2回目のピークを迎え、前足部で全体重の125%にもなる。
・体重移動は外側から内側へ行われる→反体側への床接地を行うため
・第5中足骨の荷重は踵離地直後に解き放たれ、推進期の中央で母趾とともに特に第2、3中足骨に過剰に荷重がかかる
この推進期において大切になってくるのが中足部前方部分の横アーチになります。
立脚期後半になると前足部に荷重がかかってきます。
すると足部全体は回外してきます。
推進期にて足部が回内してきて潰れてくると母趾が不安定になってしまいます。
足部が潰れてしまうと足趾が横に開き過ぎてしまい、横アーチも潰れてしまいます。
この時、足部が潰れるのを抑えてくれるのが母趾屈筋による母趾を曲げる力と水平あぶみ筋による中足骨の固定力になります。
※モートン病においてここが大切になってくる
また、中足部レベル前方部分の横アーチが低いと中足骨頭部での荷重が大きくなり、趾頭での荷重が弱くなることに加えて、前足部の開張を引き起こしてしまい外反母趾にもなりやすくなってしまいますので横アーチを保つ為に母趾屈筋と水平あぶみ筋の活動が大切になってきます。
<歩行における第1列>
正常足において第1列の動きは立脚中期後半から開始します。
踵離地直前に後足部が内反し始め、前足部も回外する。
↓
足部内側が床から離れようとするが、第1列は第1中足骨頭を床に接地し続けようと底屈する
↓
推進期になり、足部は回外し続ける為、第1列はさらに底屈する。
↓
足部の蹴り出しに伴い、踵は高く上げられ、第1中足骨は第2中足骨と共に接地を維持し続ける。
(結果の出せる整形外科理学療法より一部抜粋)
この第1列の底屈・回内は種子骨を床に押し付ける為に必要な動きであり、種子骨を床に押し付けて安定させないと母趾による推進機能が不十分になってしまいます。
<推進期における足趾の役割>
推進期での足趾は伸展位に固定される事で足趾を床に固定できます。
その際、長・短足趾屈筋群と虫様筋が働き、足趾を固定された梁のような状態にする必要があります。それに加えて骨間筋の働きが大切になってきます。
骨間筋が働くと骨間筋腱の垂直軸でレバーアームが水平固定され、
水平面でのMP関節を固定する拮抗力を中等度の力で働かせるようになり、バランスを保つことができます。
また、基節骨底を底側に固定できるようになり、足趾がしっかり曲げられるようになったり、足趾を中足骨頭に後方固定する為、基節骨底の内外側に後方力を働かせることができます。
<母趾の推進機能>
踵離地が始まると、足部は回外・第1列は底屈し、第1中足骨頭は後方に移動します。
すると種子骨により腱の牽引方向が決定し、母趾が背屈することで大きなベクトルが働くことで推進機能を得ることができます。
この母趾の推進機能を得るためには、第1列の固定と底屈、正常な種子骨機能、母趾と第1MP関節の固定に反応する筋の正常な力と機能が必要になってきます
また、短母趾屈筋と長母趾屈筋が硬いと母趾が以下の図のような位置を取れず、レバーアームが機能しなくなってくるので母趾の可動性が大切になってきます。(結果の出せる整形外科理学療法より一部抜粋)

・第1列の固定、正常な種子骨機能
母趾の下にある種子骨は推進期でのMP関節の固定に必要で、内外側の種子骨の間を長母趾屈筋が通り、滑車機能を提供しています。何らかの原因で種子骨が欠損したり、ズレてしまうと滑車機能が機能せず、長母趾屈筋も機能しなくなってきます。
すると母趾での蹴り出しができなくなったり、母趾の動きがズレてしまうことで痛みが生じてしまう場合があります。

・種子骨のズレ
第1中足骨の下にあるぴょこっとした部分が何らかの原因で削り取られることで内外側の種子骨はズレてきます。
進行していくとどんどん外側にズレてきて、母趾を止められなくなり外反母趾になってきます。
母趾内転筋(水平あぶみ筋)がしっかり働くことで内外側種子骨を固定することができ、加えて横アーチも上がってくることで中足骨球の周りの固定も行えます。
※どちらが先かは不明ですが内側種子骨がズレてきて母趾が外側にズレきても母趾内転筋が効かなくなってきます。

<母趾の可動性>
母趾の推進機能や第1列の評価において大切になってくるのが、単純に母趾の可動性が有るか無いかです。
触る際は母趾球をしっかり足底から押さえた状態で母趾を伸展させることで可動域制限を確認しましょう。
母趾の制限は後足部などの要因から足部の背屈制限があっても生じてしまいますので、足部の背屈制限が無いけれど母趾の伸展が制限されている場合は長・短母趾屈筋の評価を行い判別することが大切になります。
・長母趾屈筋が硬くなることで生じること
長母趾屈筋が硬くなり母趾の伸展が制限される
↓
歩行時母趾が伸展しているように見えるが、可動域が無いので蹴り出す際外反(回内)方向に動いてしまう
↓
足部が内側に崩れるようになる
↓
外反母趾方向に母趾が捻じれてくる
上記の現象が生じてしまう為、母趾の伸展可動域が大切になってきます。

<外反母趾>
外反母趾の定義としては外反母趾角が20度以上のことを言います。
母趾の伸展制限の他にも足関節の背屈制限があっても外反母趾になる可能性は高いです。
理由としては足部の背屈が制限されていると歩行時に強制的に重心を前方へ移動させる為、横アーチを潰すようになってしまいます。
そうすると足部が内側へ崩れるようにり、母趾が外反方向に捻れ、外反母趾が生じてしまいます。
後足部の影響は中足骨の可動性にも関与する為、後足部から全てを評価した上で外反母趾か判断することが大切になってきます。

前足部の評価(示趾〜小趾)
2〜4趾の評価では中足骨の底背屈、MP関節、PIP関節、DIP関節の可動性に加えて横アーチの評価が大切になってきます。
横アーチは中足骨前方レベル、中足骨後方レベル、楔状骨レベル。後足部レベルの4つに分かれ、それぞれ役割を持っています。
<中足部前方レベル>
・第2列から第4列部分の前方部分のことを言い、その部分を背屈位に保つ
・第2、3、4列の誘導に関与する
・水平面上での足趾の配列を整え、中足骨頭部での荷重量を調節する
・中足骨部の柔軟性・固定性に関与
・足関節の全方引き出しにも関与
・股関節を後方へひく
・作用することで大腿骨が後方へ偏位する
中足部前方レベルの横アーチが低くなると・・・
中足骨頭部での荷重量が増加、趾頭での荷重量が低下する為、前方へのモーメントが大きくなります。
→立脚後期での前方移動がしやすくなるが、安定性が低下する。
中足部前方レベルの横アーチが高くなると・・・
中足骨頭部での荷重量が低下、趾頭での荷重量が増加する為、後方へのモーメントが大きくなります。
→立脚後期の安定性は高くなるが、前方移動しにくくなる。
この部分が高い方がいい場合は立脚後期の動きを評価していきながらインソールパッドを加えていくと良いです。

結果の出せる整形外科理学療法より抜粋
<中足骨後方レベル>
・第3列を中心に内側・外側の部分を含めた後方部分のことを言い、中足骨部の剛性と柔軟性を制御する
・足趾の動きをコントロールして、立脚中期での踵離地の時間を調節する
・後歩きをする際、この部分が機能しないと足部が崩れてしまうことがある。
・作用すると下腿が後方へ偏位する
中足骨後方レベルの横アーチが低くなると・・・
中足骨部が柔軟になり、足趾の屈曲が抑制されることで前方へのモーメントが大きくなります。
→踵離地が早くなり、立脚中期の重心の前方移動の安定性が低下
中足骨後方レベルの横アーチが高くなると・・・
中足骨が固定され、足趾の屈曲が促進されることで、後方へのモーメントが大きくなります。
→踵離地が遅くなり、立脚中期の重心の前方移動の安定性が向上

結果の出せる整形外科理学療法より抜粋
<楔状骨レベル>
・リスフラン関節部のことを言い、中足骨(足根骨部)の剛性と柔軟性を制御する
・歩行時の立脚相の前後移動に関与
・中間楔状骨と外側楔状骨の高さが第1列へ影響を与える
・作用すると下腿が前方へ偏位する
中間楔状骨が高くなると・・・
内側楔状骨を内方に向かわせる為、第1列を背屈させて前足部の過回内を防止する
外側楔状骨が高くなると・・・
第1列を底屈させて前足部の過回外を防止する
※それぞれ高さを上げた時変わってくるのがポイントになります。
楔状骨レベルのアーチ全体が低くなると・・・
中足骨の骨性支持が低下し、立脚初期から重心が後方へ位置する為、重心の前方移動が制動される。
→重心の前方移動が遅くなる為、前足部・足尖への体重移動も遅くなり、次への準備ができるようになる為、安定してくる
楔状骨レベルのアーチ全体が高くなると・・・
中足骨の骨性支持が高まる為、前方への重心移動が早くなる。
→前足部への体重移動が早くなり、次への準備ができない為、安定性は低下する

<後足部レベル>
・舟状骨と立方骨かから構成され、舟状骨と立方骨の固定性と柔軟性に関与
・立脚相の重心の前後移動に影響を与える為、立脚初期前半の安定性に関与
・作用すると大腿骨を前方へ偏位させる
後足部レベルの横アーチが低いと・・・
踵接地が安定しない為、立脚相で足圧の軌跡を作れなくなる
後足部レベルの横アーチが高いと・・・
踵接地が安定する為、足圧の軌跡を作り出せる
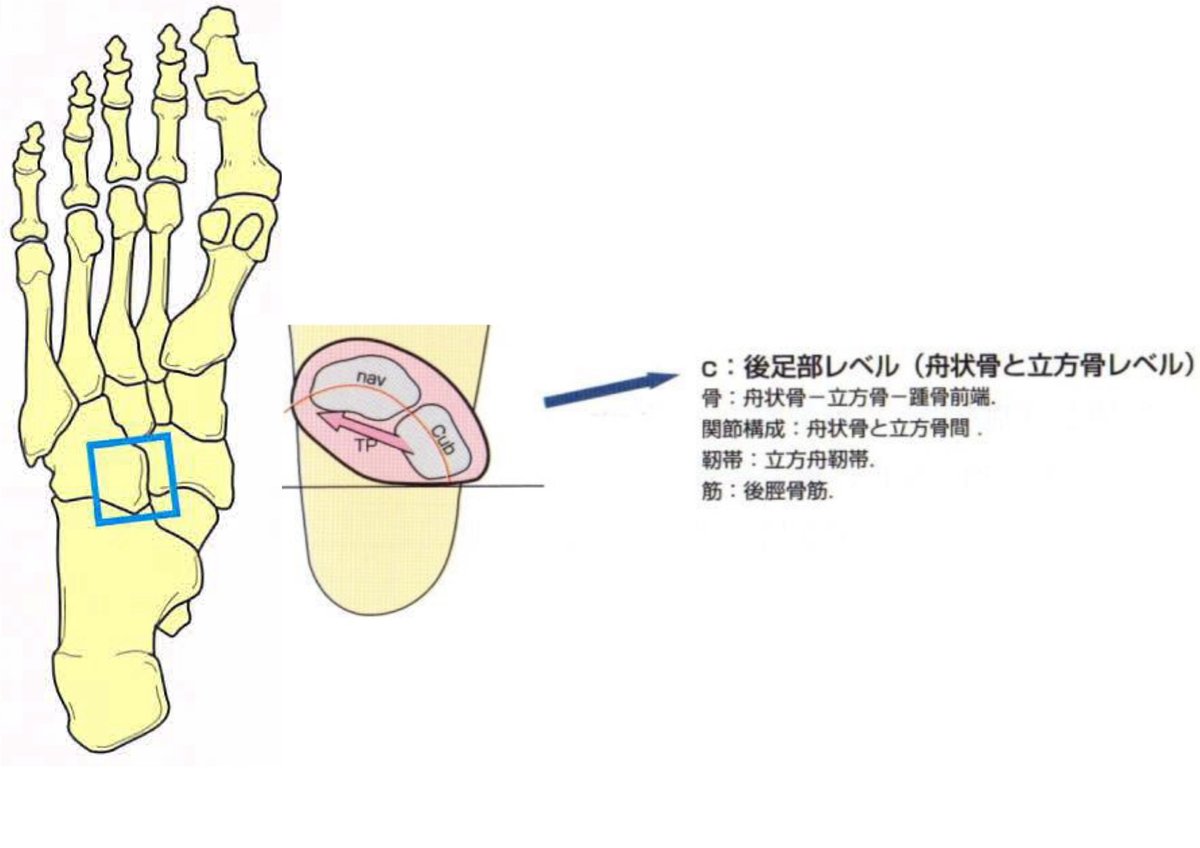
結果の出せる整形外科理学療法より抜粋
上記にてレベル別の横アーチに触れましたが、臨床において最も大切になってくるのが中足骨前方レベルになります。
横アーチへの介入、インソール作成において横アーチの幅が大切になり、その幅を決めれるのが中足骨前方レベルになります。
<触り方>
①被験者にリラックスした状態で長座位になってもらう
②足底から第2・3趾、第2・3・4趾の中足骨頭を押さえる
③趾列の整い方と足趾の可動性を確認する
※触れる時2・3・4趾は斜めに位置している為、斜めに触れるように

<2・3趾幅で中足骨前方レベルを上げた方が良い場合>
・1〜2趾のMP関節背屈で足底筋膜が緊張する
・3〜5趾のMP関節背屈では足底筋膜に緊張が加わらない
・母趾で蹴り出され、蹴り出しの際にウィンドラスを効率よく機能させる
・蹴り出しで前足部の剛性を高める
・Toe-inさせる
・母趾で掴むような動きが生じやすい
・2・3趾の運動で母趾の背屈可動域が向上する
→蹴り出しで前足部の剛性を高めて、荷重は母趾頭へ抜けるようなイメージ
<2・3・4趾幅で中足骨前方レベルを上げた場合>
・1〜2趾のMP関節背屈で足底筋膜に緊張が加わらない
・3〜5趾のMP関節背屈で足底筋膜に緊張が加わる
・蹴り出しの際にウィンドラス機構を抑制する
・蹴り出しで剛性を緩める
・Toe-outさせる
・2・3・4趾の運動で母趾の背屈可動域が向上する
→荷重が母趾に抜けるようなイメージ
2・3趾幅の場合と2・3・4趾幅の場合で足底筋膜の力の伝わり方が変わる為、対象者の横アーチの幅が2・3趾レベルなのか2・3・4趾レベルかの評価が大切になってきます。
前足部のトレーニング方法
前足部の安定性において足部内在筋と足趾の屈筋群のトレーニングが大切になります。
<タオルギャザー>
タオルギャザーはやり方で効果を変えることができます。
足趾を全部曲げて行う・・・長趾屈筋が機能

足趾の遠位を伸展した状態で行う・・・短趾屈筋が機能

※「足の爪が見えている状態で曲げるように」と言った方が相手に伝わりやすい
この趾の曲げ方ができていない場合は足部の内在筋が機能していない可能性が高いです。
また足趾が全て曲がっている場合はほぼほぼ趾先が機能しない為、事前に足趾の可動性も評価しておきましょう。
中足骨を足底から押さえた状態で
DIP関節とPIP関節までしっかり伸びてきているのか・・・
PIP関節まで伸びているがDIP関節だけ曲がっているか・・・
DIP関節は伸びているがPIP関節だけ曲がっているか・・・
足趾が曲がっていても内在筋がしっかり使えてくると指の可動性が上がってきます。母指内転筋(水平あぶみ筋)は単独で使用するのは難しいですが、内在筋を鍛えることで一緒に使われます。
長指屈筋は内側方向へ斜めに走っているので曲げると指が内側へ回旋してきます。その際、足底方形筋が外側へ牽引する為、まっすぐ曲げれるようになります。
長指屈筋が強すぎると内側へ曲がってきてしまう為、足部の内在筋をしっかり使っていく必要があります。
<足底部へ負荷を加えるトレーニンング>
足底部を鍛えるには足趾に負荷を加えていきます。
①座位で踵を上げる
②爪が上を向いている状態で趾を曲げる
※この時趾腹はしっかりつけておきましょう。
このトレーニングでも母趾の可動性は向上し、行った後立位での足底の感覚も変わってきます。

まとめ
前足部の評価は歩行において推進期で最も大切になってきます。
前足部が不安定だと十分な推進力が得られない為、下腿三頭筋の努力的な推進力に頼ってしまい、二次的な足関節背屈制限が生じてしまう可能性が高くなります。
また、前足部の評価を行う上で母趾がしっかり動いていることと固定されていることが大切になります。
母趾が固定されていないと推進力が得られない為、結果的に上記のような現象が生じてしまいます。
なので、しっかりと母趾が機能するように足部内在筋の活動と横アーチの獲得が大切になります。
内側縦アーチの崩れや後足部の崩れからも横アーチは扁平化してしまう為、後足部、中足部の評価をしっかり行なった上で前足部を評価し、その人の可動域制限が何故生じているか?足部に生じている問題点な何か?を考えていく必要があります。
最後に自分なりの前足部に問題点があった際の介入方法をお伝えするのでもし良ければ参考にして頂けたらと思います。
最後までご愛読ありがとうございました。
<介入方法>
①第1〜5列の関節を低背屈方向に動かし、可動性を出しておく。
②足趾を全体的にマッサージして動きやすくしておく。
③横アーチ幅を評価し2・3趾幅か2・3・4趾幅か決める
④タオルギャザー等を足趾の遠位が伸展した状態で行う
⑤評価して決まった横アーチ幅に合わせてボールや自分の指を足底部に入れてタオルギャザーを行う
⑥足底部のトレーニングを行う
