
スポーツ現場の脳震盪
はじめに
スポーツに関わる脳震盪について、東邦大学の中山晴雄先生(脳神経外科医)より講演をお聞きする機会があったので、その内容を含めてまとめてみました。巻末には参考となる資料や動画についても記しました。
まず脳震盪の動画を見たいという人はこちら↓
脳震盪「本当は怖い?脳しんとうを解説します!」(日本スポーツ振興センター)
選手と一緒に見ても良いと思います。
1. スポーツ頭部外傷の特徴
脳震盪と急性硬膜下血腫は発生機序が似ている
脳震盪と同じようにスポーツ中の頭部への直接/間接の衝撃で発生する急性硬膜下血腫の死亡率は30-50%!
(脳震盪を起こしたということは、一歩間違えば急性硬膜下血腫になっていたということ)
繰り返し脳震盪を起こすことは?
回復により時間がかかる
繰り返すほどに症状が重くなる
将来の脳機能に悪影響を及ぼす危険が高まる
2. 脳震盪の定義
身体(頭、あるいはその他の部位)への衝撃よって起こる脳損傷、
C Tなどの画像診断では異常が見られない。[1](巻末注)
以下のうちの一つ以上の症状を認めた場合には脳震盪を疑う。
1. 症状 頭痛など
2. 身体徴候 意識消失、平衡機能の低下
3. 行動変化 外からの刺激に過敏に反応など
4. 認知機能障害 反応や記憶力の低下
5. 睡眠障害
3. いつまでチェックすべき?
1. 受傷後6時間までは急性硬膜下血腫(命に関わる!)を起こすリスクがあるので厳重注意が必要
2. 受傷48時間後(急性期)までは身体と脳の安静[2]が必要
3. 通常は回復するまでに10-14日[3]を要す
(子供の場合、4週間の観察が必要[4])
4. しかし受傷後4週間以上にわたり症状が長引く場合もある
*繰り返し症状を確認することが大切
4. 脳震盪は疑うところから始まる
頭や体に衝撃を受けた後で、CRT5[5]に記載されている脳震盪の症状があったら脳震盪を疑う。特にステップ1に書いてある症状があり、その場に医療スタッフがいない場合は救急車を呼ぶ。

(医療スタッフ向け)最初の評価(Emergency Medical Assessment)
以下のうち一つでも見られた場合は緊急度が高いので速やかに救急車を呼ぶ
1. 意識低下(GCSが8以下)
2. 瞳孔の異常 左右の瞳孔の大きさが違う 対光反射の消失
3. 麻痺がある (片側麻痺)
5. サイドラインでの評価
選手の頭部/頸部の損傷が緊急事態ではないと判断したら、フィールドのの外で選手の状態を確認する。
プレーに戻って良いか/良くない(GO/No GO)を判断することが大切。
SCAT5は受傷後の状態を判断する、またその後の経過を確認するための医療スタッフ向けのツール、医務室など落ち着いた場所で行う。
小児(5−12歳)にはChild SCAT5を用いる。
6. 脳震盪の競技復帰基準
基本事項
1. 脳震盪と診断した場合は、受傷当日は復帰しない
2. 症状がなくなるまでは競技復帰を許可しない
3. 小児や若年者は特に注意が必要
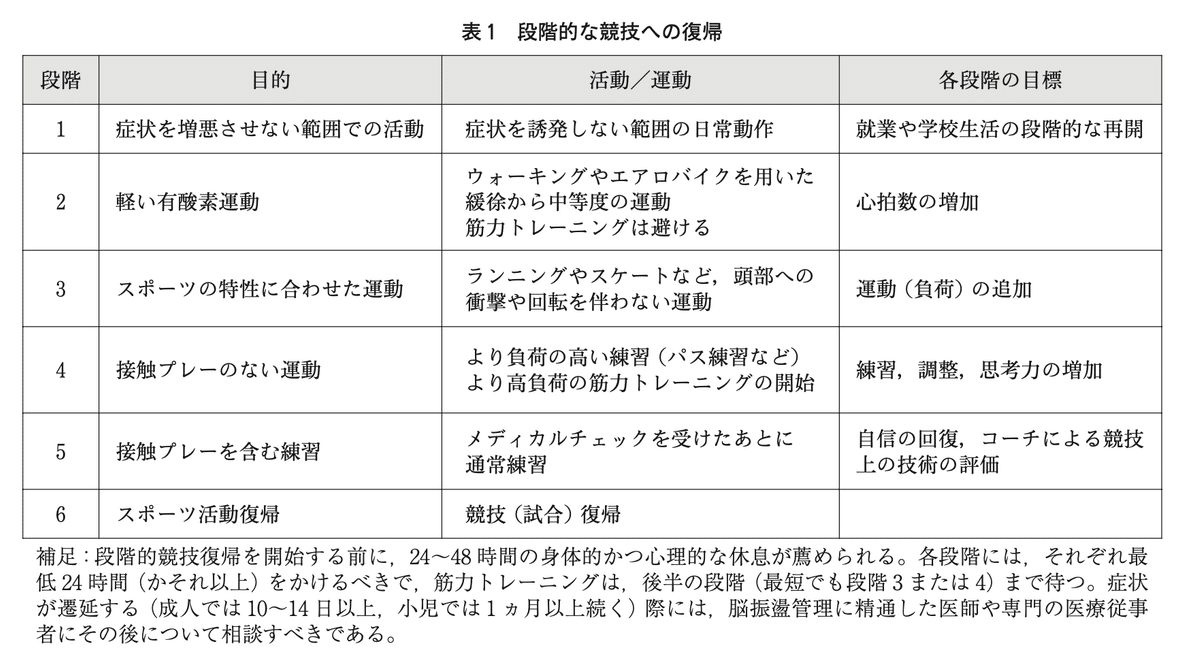
段階的競技復帰プロトコール
1. 日常生活
2. 軽い有酸素運動 ウォーキング、エアロバイクなど
3. 軽い練習
4. コンタクトのない練習
5. フルコンタクト (専門家のチェック後)
6. 試合
各段階24時間かけて次のステップに進む。ただし以前にも脳震盪を起こしたことがある選手は次のステップへの移行はより慎重に。
症状が見られるなどの悪化のサインがあったら前のステップに戻る。
7. 繰り返す頭部外傷と高次脳機能障害
脳震盪を繰り返すことは以下のことが心配される
1.(急性変化)急激に悪化
2.(慢性変化)高次脳機能障害を起こす
慢性外傷性脳症
Chronic Traumatic Encephalopathy (CTE)
反復する脳外傷による進行性の神経変性疾患(タウ蛋白(有害物質)が脳に沈着)症状は物忘れ、気分や情緒が不安定などから進行していき認知症(アルツハイマー病など)に似ているが、メカニズムは異なるようだ(まだ十分に解明されていない)
8. 事前の準備が大切
(Emergency Action Plan)
スポーツ中の事故に対する準備を備えておきましょう
代表的な事柄は
1. 意識障害を評価できるメディカルスタッフがいるか?
2. AEDがどこにあるか?
3. 緊急連絡先の準備
4. 休日対応できる脳神経外科はどの病院か
9. 軽症に見えても医者を受診した方が良いのは
1. 1分以上の意識消失
2. 受傷前のことを覚えていない
3. 受傷後の記憶が1時間以上ない
4. 上下肢(手足)に麻痺がある
5. めまい、ふらつき、嘔吐
6. 症状が3日以上続く
7. 長引く頭痛
8. 認知障害、性格変化
9. 複数回の脳震盪
10. 帰宅後、選手が守るべきこと
1. 受傷した当日は誰かと一緒に過ごす(一人にしない) 飲酒は禁止
2. 家族や友人に頭に衝撃を受けたこと、責任者から受けた指示を説明する
3. 症状が軽くなるのか重くなるのか観察する
4. 頭痛が悪化した場合は救急病院を受診
5. 受傷した翌日に経過をチーム責任者に報告
6. 頭痛など症状が長引く場合はチーム責任者に報告し脳外科を受診
7. 練習の復帰はチーム責任者の指示に従う(選手が自分で判断しない)
(チーム責任者には知識と経験が必要)
おわりに
スポーツと脳震盪に関する研究の歴史はまだ20年[6]ほどしか経っていない新しい分野であり不明な点も多い。これから科学が進歩することで明らかになってくることもあるし、正しいと考えられていたことが覆されることもあります。新しい信頼できる情報を得ることで選手の安全を守るようにしていきたいですね。
最新の情報も交えて多くの内容をお話しくださった中山晴雄先生に心よりお礼いたします[7]。
参考資料
読み物
頭部外傷10か条の提言(第2版) (指導者/選手向け)
脳震盪ハンドブック 東邦大学中山晴雄監修(指導者/選手/医療スタッフ向け)
体育活動における 頭頚部外傷事故防止の留意点(抜粋版)(指導者向け)
脳震盪以外の頭頸部のスポーツ外傷や、ラグビー、柔道など種目毎の注意などの説明があるスポーツにおける脳振盪に関する共同声明 ─第5回国際スポーツ脳振盪会議(ベルリン, 2016)─ 解説と翻訳 (医療スタッフ向け)
SCAT5, Child SCAT5, CRT5も掲載Consensus statement on concussion in sport—the 5th international conference on concussion in sport held in Berlin, October 2016
上記4の原文スポーツ現場での頭部外傷をどう扱うか (医療スタッフ向け)
荻野 雅宏, 中山 晴雄, 山田 睦雄 NEUROSURGICAL EMERGENCY 26 巻 (2021) 1 号
動画
脳震盪「本当は怖い?脳しんとうを解説します!」(指導者/選手/医療スタッフ向け) 基本をわかりやすく理解できる
体育活動による頭部・頚部の外傷~発生時の対応~ (指導者向け)
SCAT5 解説 (医療スタッフ向け)
VOMS 解説 (医療スタッフ向け)
(1~4 いずれも日本スポーツ振興センター)
情報サイト
スポーツ関連脳振盪研究会 (指導者/選手/医療スタッフ向け)
注釈
[1] (国際スポーツ脳震盪会議2016)スポーツ関連脳振盪(SRC)は、生体力学的力によって引き起こされる外傷性脳損傷、画像上は脳損傷を認めない
[2] スマホの操作やゲームをすることは脳の安静にならない
[3] 脳震盪を起こすと、損傷を起こした脳の血流が20%低下する一方で、損傷を修復するために通常以上にエネルギーを必要とするという不均衡を招く(エネルギークライシス)。この状態が通常10-14日続くと考えられている
[4] 高校生は個人差があるが大人よりは注意して経過を見る必要がある
[5] CRT5は医療従事者以外でも使いやすい現場で判断するためのツール
[6] 第一回国際スポーツ脳震盪会議が開催されたのが2000年
[7] 第14回スポハグカフェ 2022年2月13日オンライン開催
