
虚血性心疾患患者における埋込型除細動器(ICD)の適応についてまとめてみた 2020.11.17
不整脈は急性冠症候群(ACS)の患者さんによくみられる合併症の一つです。その中でも心室頻拍(VT)や心室細動(Vf)はACS発症後早期に生じることが多く、最悪の場合、突然死を起こすこともある重篤な合併症です。
従来、これらの致死性不整脈に対しては薬物治療が行われていましたが、薬剤以外の治療法として埋込型除細動器(Implantable Cardioverter Defibrillator:ICD)が登場し、その高い有用性は多数の研究で証明されています。
ICDは非常に良いデバイスではありますが、患者さんからすると手術が必要な侵襲的治療であり、またICDは非常に高額なデバイスです。そのため、ICDを留置するべきかについては慎重に判断しなければいけません。
そこで今回は、虚血性心疾患による不整脈に対するICD適応について、ガイドラインをもとにまとめます。
ACS後の致死性不整脈(VT/Vf)
ACSの患者さんに、VT/Vfはどれくらいの頻度で合併するのでしょうか?
日本循環器学会(JCS)の急性冠症候群診療ガイドライン 2018年改訂版(以後、ACS-GL2018と記載)では、心室性不整脈の頻度に関して以下のように記載しています。
VT/VFはSTEMI患者5,745例中329例(5.7%)にみられ,その約9割(282例)が STEMI発症後48時間以内に生じていた. ACS-GL2018, p60
5.7%って、思ってたより多いですよね。
VT/Vfは患者さんがCCUやリカバリーにいるときに遭遇することが多い印象ですので、好発時期はガイドラインの記載とおりだなと感じます。
次に、ガイドラインではVT/Vfに対してどのような対応を推奨しているのでしょうか?ACS-GL2018から「心室性不整脈に関する推奨とエビデンスレベル」を引用します。

急性期のVT/Vfは心筋虚血に起因していることが多いため、不整脈そのものに対する治療だけではなく、虚血に対する治療も行うことが重要です。
虚血に対する治療としては、残存虚血に対する血行再建、ベータ遮断薬で心拍数や血圧を下げることがあげられます。
そして、不整脈に対する治療としては、以下の項目がclass Ⅰで推奨されています。
・再発性、難治性の血行動態不安定なVTや,多形性持続性VT,VF 患者に対して,静注アミオダロンまたはニフェカラントを投与する
・電解質(血清カリウム,血清マグネシウム),酸塩基平衡を是正する
昔ながらの電解質補正、そしてアミオダロン。従来とおりの定番治療ですね。
急性期以降の対応
なんとかACSの急性期を乗り越えても、亜急性期〜慢性期にVT/Vfが残存する患者さんは一定数存在します。そして、そのような患者さんに有効なのがICDです。
ACS-GL2018では、AMI発症から48時間経過し、上記の治療(虚血の解除、不整脈に対する薬物治療)を行ってもVT/Vfが持続する場合、ICD留置をclass Ⅰで推奨しています。

埋込型除細動器(ICD)の適応
続いて、ICDの適応について詳しくみていきましょう。
不整脈非薬物治療ガイドライン2018 年改訂版(以後、NPCA-GL2018と記載), p30のフローチャートを引用します。
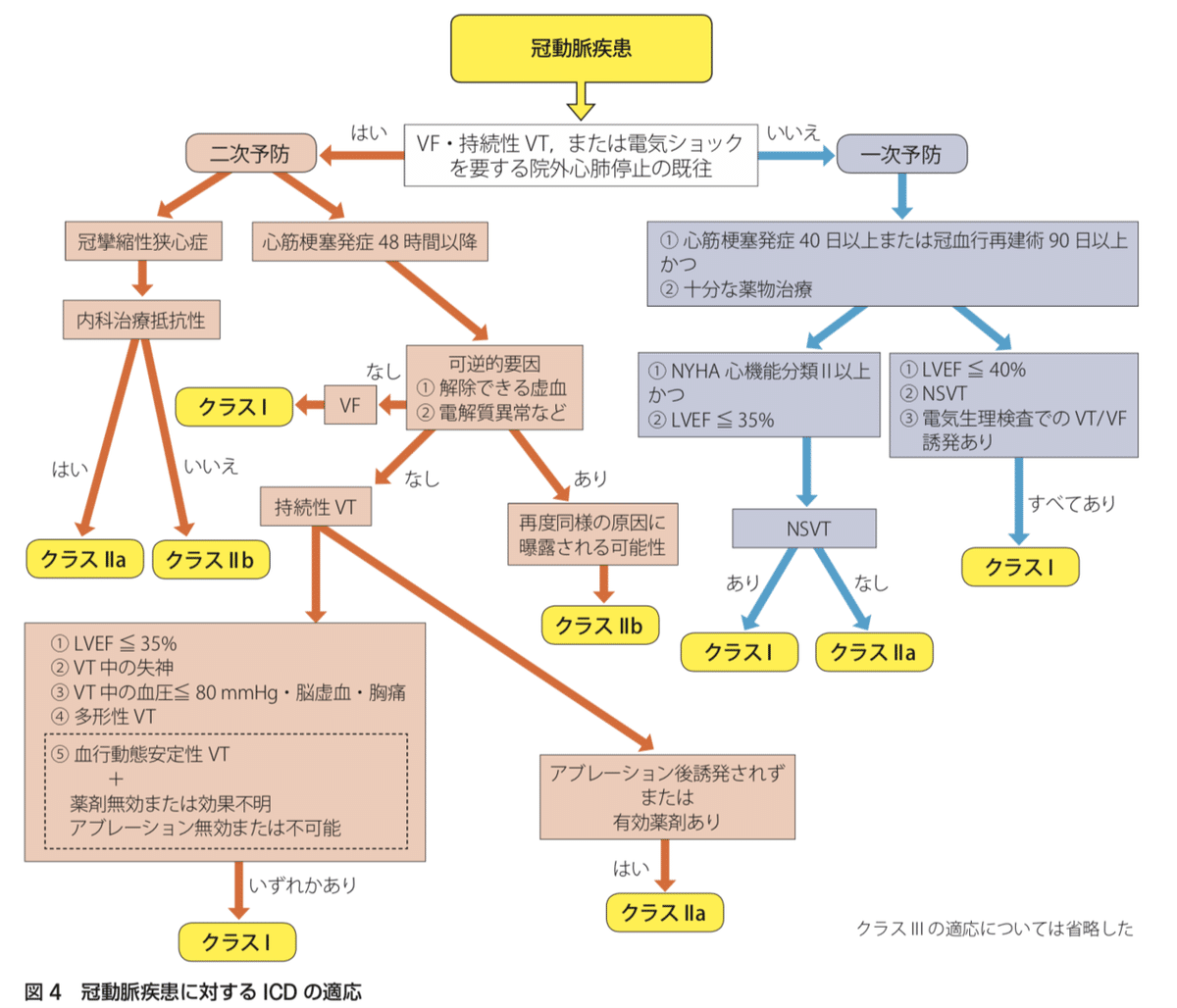
ぱっと見、かなり複雑なフローチャートですね・・・。
ICD適応を考えるときには、まず「一次予防」or「二次予防」で方針がわかれます。「一次予防」、「二次予防」の定義について、NPCA-GL2018, p24では以下のように記載しています。
ここでの二次予防とは,過去に心肺停止,持続性心室頻拍(VT),心室細動(VF)の記録が残されているものに対する適応で,一次予防とは非持続性VT(NSVT)のみを 有するもの,心電図記録がない失神を有するもの,あるいは,これらがなくても突然死,不整脈死のリスクが高いものなどに対する適応を指す
一次予防におけるICDの適応
一次予防、すなわちVT/Vfを起こしていないACS症例でのICD適応をみていきます。一次予防では、以下の2項目が前提となります。
① 心筋梗塞発症40日以上または冠血行再建術90日以上
②十分な薬物治療がICD留置
40日というとかなり長い気もしますが、VT/Vfを起こしていない症例ですので40日待てることが多いでしょう。その間、しっかり薬物治療を行うことになります。
そして、上記2項目を満たして、かつ以下のどちらかの3条件を満たせばICDの推奨度がclass Ⅰになります。
・①NYHA心機能分類II以上の心不全症状、②LVEF≦35%、③NSVT
・①LVEF≦40%、②NSVT、③電気生理検査でのVT/VFの誘発
広範な心筋梗塞症例ではLVEFが35%以下になることはよくありますので、NSVTがみられるようであれば、心不全症状がないかチェックし、心不全症状がなくても電気生理検査を行うべきか考えなければいけません。

一方、推奨度class Ⅲをみていくと、「慢性疾患による身体機能制限」、「余命が1年以上期待できない例」、「心移植・CRT・LVAD の適応とならないNYHA心機能分類IVの薬物治療抵抗性の重度うっ血性心不全」が挙げられています。長期予後が期待できない患者さんにはICDは推奨されないということのようです。
二次予防におけるICDの適応
続いて二次予防をみていきます。ここでも①AMI発症後48時間経過し、②可逆的要因(解除できる虚血、電解質異常など)がないことが前提になります。
そのうえで、Vfを発症した場合はICD留置がclass Ⅰで推奨されます。これはACS-GL2018でも同様に述べられています。
一方、Vfでなく持続性VTだった場合、さらに以下の条件のいずれかを満たした場合にclass Ⅰで推奨されます。
① LVEF ≦ 35%
② VT中に失神をともなう場合
③ VT中の血圧が80mmHg 以下、あるいは脳虚血症状や胸痛を訴える場合
④ 多形性VT
⑤ 血行動態の安定している持続性VTであっても薬剤治療が無効、あるいは副作用のため使用できない場合や薬効評価が不明な場合、もしくはカテーテルアブレーションが無効あるいは不可能な場合
VTはVfと異なり、血圧など循環動態が安定している軽度のものから、ショックや失神を起こす重度のものまで病態の幅があります。そのため、VTが重度であるか、治療抵抗性があるかが重要なポイントになります。
また、ここでもLVEF 35%がカットオフとして用いられています。高度の収縮障害は不整脈のリスク因子として捉えることができますね。
まとめ
一次予防、二次予防いずれにせよ、まず解除できる原因があるかがICD適応を考える上で重要です。しっかりと原因がないか評価し、必要な期間(一次予防なら40日、二次予防なら48時間)が経過した時点でICD適応を考えなければいけません。
ICDは確かに素晴らしいデバイスではありますが、留置するには感染などの周術期合併症のリスクがありますし、留置後MRIがとれなくなるなどのデメリットもあります。また非常に高額なデバイスであり、適応が乏しい患者さんへの埋め込みは医療経済の点でも避けなければいけません。
患者さんの病態やニーズをふまえて、慎重に適応を判断する必要がありますね。
以上、虚血性心疾患患者さんにおけるICD適応についてまとめました。
このまとめが、少しでも皆さんの日常診療のサポートになれば、嬉しいです。
今後の励みになりますので、スキ、フォロー、サポートをよろしくお願いします。
