1. Tympanostomy Tubes or Medical Management for Recurrent Acute Otitis Media
Ⅰ.Summary
1 Research hypothesis
・反復性中耳炎に対して鼓膜換気チューブ留置は有効か
・今までの臨床試験は肺炎球菌ワクチンの施行前、サンプルサイズが少ない、短期間などのフォローアップ、と問題が多かった
・そのため、今回は多施設で無作為化比較試験を行い、2年間のフォローアップを行った。
2 Study design
ランダム化比較試験(Intention-to-treat解析)
3 Study subjects
・急性中耳炎のエピソードが6カ月間に3回以上、または12カ月間に4回(そのうち1回は6カ月以内)を反復性中耳炎と定義した。
・生後6-35ケ月の反復性中耳炎の小児を鼓膜換気チューブ留置群と抗菌薬を投与する薬物療法群に無作為に割り付けた。
・2015年12月から2020年3月までUniversity of Pittsburgh Medical Center(UPMC)とその関連施設で行われた。
・試験登録後の急性中耳炎のエピソードは5項目のAcute Otitis Media Severity of Symptory (AOM-SOS)を使用し、スコアが2以上(0-10点、スコアが高いほど重症)だった事を必要とした。
・除外基準は鼓膜換気チューブ留置例、アデノイドや扁桃切除、中耳炎のリスク増加につながる慢性疾患(口蓋裂などの先天奇形)、3カ月以内の両耳滲出性中耳炎、感音難聴、とした。
・Treatment failureは薬物治療で改善しなかった、もしくは鼓膜換気チューブ留置を受けた。また、長期間の抗菌薬投与、耳漏の持続、滲出性中耳炎、鼓膜穿孔、抗菌薬による下痢、急性中耳炎の入院、麻酔の合併症とした。
4 Data collection
・対象者を6-11ケ月、12-23ケ月、24-35ケ月に層別化した。
・加えて週に10時間以上3人以上の子供に曝露するか、しないかで層別化した。
・各試験施設で鼓膜換気チューブ留置群か薬物療法群に無作為に割り付けられた。薬物療法で治療が失敗した場合は鼓膜切開換気チューブ留置を選択した。
・治療の割り付けはデータセンターで行われ、盲検化が不可能のため登録後に明らかにした。
・鼓膜換気チューブ群:チューブの挿入は通常2週間以内に行われ、テフロン製のアームストロングタイプが両耳に留置された。
チューブ留置後はAOM-SOSを伴うような耳漏の発生を急性中耳炎再発とした。これらの小児では耳漏を培養に提出した後にオフロキサシン点耳液(ニューキノロン)を使用し、耳漏が7日以上続く場合には薬物治療群と同様にアモキシシリン・クラブ酸内服を処方した。チューブ留置した場合は3カ月以内に2回の急性中耳炎があれば6カ月毎に交換した。
・薬物治療群:アモキシシリン・クラブラン酸を90 mg/kgと 6.4 mg/kg の用量で 10 日間,経口投与した.効果が不十分と思われる場合には,セフトリアキソンを75mg/kg筋肉内注射し,48時間後に投与を繰り返した.
・フォローアップは8週間ごとに行われ、両親に呼吸器症状が5日以上あるか急性中耳炎の症状がある、もしくは診断された場合は48時間以内に連れて来るように頼んだ。
・急性中耳炎のエピソードは両親の報告に基づいて重症と非重症に分類した。
・急性中耳炎の際には鼻咽腔(もしくは咽頭)の培養を採取した。
・下痢またはおむつ皮膚炎があいかチェックした
・抗菌薬開始後17日間で改善しない場合や再発した場合は2つのエピソードとした。
Primary outcome: 2年間のフォローアップ中の急性中耳炎の平均エピソード数(人年)
Secondary outcome: 治療失敗となった小児の割合、初回の急性中耳炎発症までの期間、エピソードの回数の分布、重症と分類されたエピソードの割合、チューブ感染の年間累積日数、他の急性中耳炎の症状、全身抗菌薬投与の年間累積日数、下痢やおむつかぶれ、耐性菌、児と両親のQOL評価、両親の割り付けへの満足度、他の医療および非医療資源の使用。
5 Data analysis
・薬物治療群の急性中耳炎発症率を年平均1.5回と推定し、鼓膜換気チューブ留置により25%の減少を仮定した。αエラーを5%、検出力を90%に設定したところ各群例240人ずつ登録する事により、鼓膜換気チューブ留置群で33%の発症率低下の結果になると予測した。
・Baseline characteristicsに関してはchi-square testで比較。
・中耳炎再発の割合、主効果、治療失敗、合併症、培養結果、に関しては一般化線形モデルを使用して比較
・急性中耳炎の初回再発までの期間はone minus Kaplan-Meierを用いて比較した。
・Cox proportional hazards modelを用いて急性中耳炎再発、医療資源の使用、耐性菌、さらに混合モデルではフォローアップ期間による重みづけを行い両親のQOL評価を比較した。
・missing dataに関しては多重代入法(multiple imputation)を行った
・secondary outcomeに関しては感度分析を行った
・120例に到達した所で中間解析を行った。
・中間解析でp値0.005、最終解析で0.048を統計学的に有意差があるとした。
6 Results
Figure 1
1329人の小児をスクリーニングし250人を登録した。229人中は1年間のフォローを終了し、208人は2年のフォローを終了した。中央値は1.96年。鼓膜換気チューブ留置された129人のうち13人は鼓膜換気チューブ留置を行わなかった。121人の薬物療法群では54人が鼓膜換気チューブ留置を行った。

Table 2
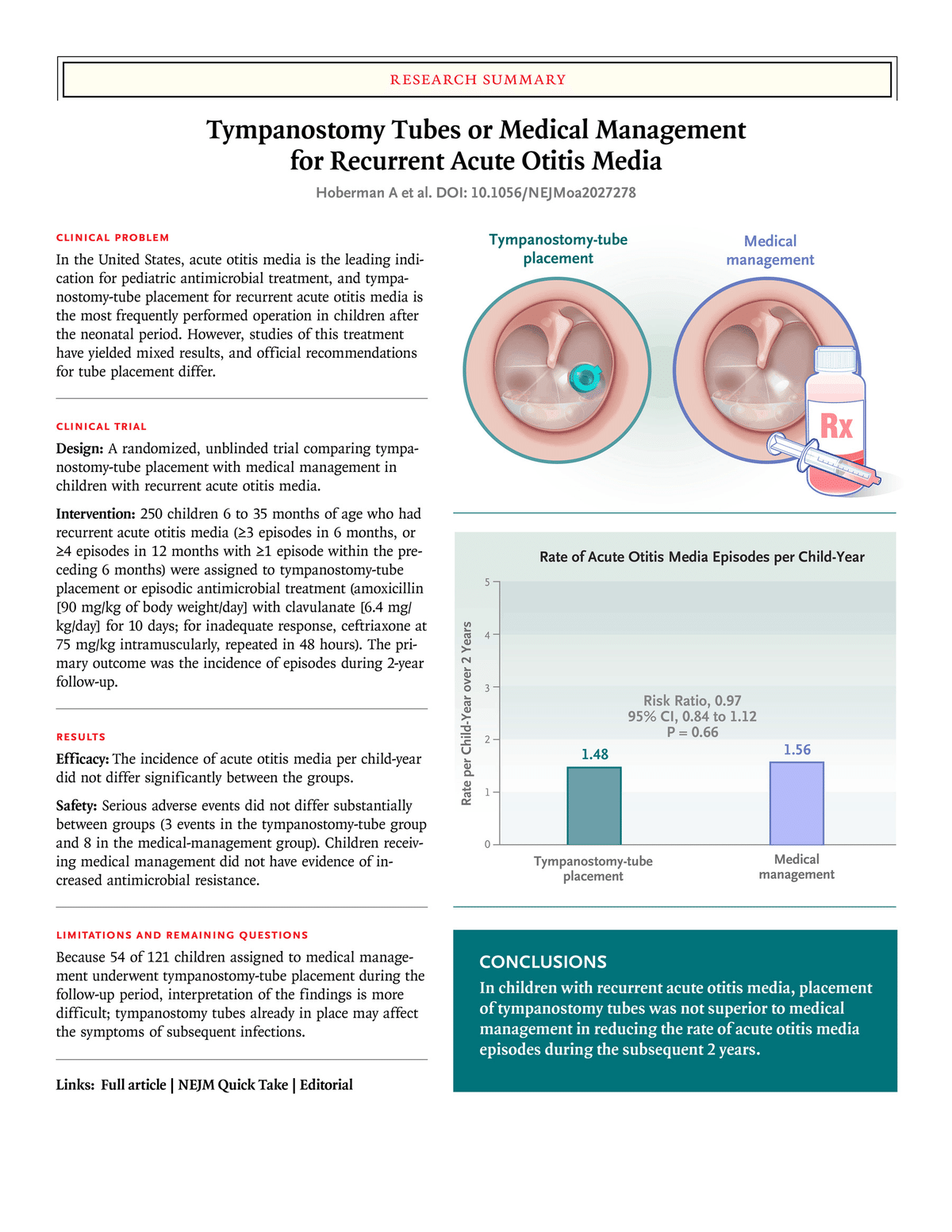
急性中耳炎エピソードの発生率(±SE)は,鼓膜換気チューブ群で 1.48±0.08,薬物療法群で 1.56±0.08 であった(P=0.66)。per-protocol 解析を行ったところ,エピソード発生率はそれぞれ 1.47±0.08,1.72±0.11であった(risk ratio, 0.82; 95%CI, 0.69-0.97)。
Table 3
有害事象については2群間で耳漏以外は統計学的優位な差は見られなかった。
Figure 2
急性中耳炎の初発までの期間の中央値は鼓膜換気チューブ留置群の方が薬物治療群より長かった(4.34 ヶ月 vs. 2.33 ヶ月; hazard ratio, 0.68; 95% CI, 0.52 to 0.90)

Table S2
耐性菌に関しては各群間で大きな差はなかった
7 Conclusions
・反復性中耳炎におい鼓膜換気チューブの有効性は示せなかった。
Ⅱ.Strength of the paper
長期間のしっかりとしたフォローアップを受けている。デザインやenrollmentがしっかりしている。
Ⅲ.Weakness of the paper
治療の脱落者が多く、ITTでは解析が難しかった可能性がある。
Ⅳ.Balancing of the paper
Weak = Strong
Ⅴ.Judgment
治療に関しては親の好みや、重症例は除外されるためRCTは難しいテーマである
Ⅵ.Suggestion for improving the paper
・今回の研究に対してはRCTは難しい事と考えられ、Propensity score matchingなどの解析を行うべきか。
いいなと思ったら応援しよう!

